כל הסיבוכים של סוכרת סוג 1
ממחלות לב ועד הפרעות אכילה: מהם הסיבוכים האפשריים של סוכרת סוג 1?ומה המעקב הנדרש למניעתם? מדריך מפורט
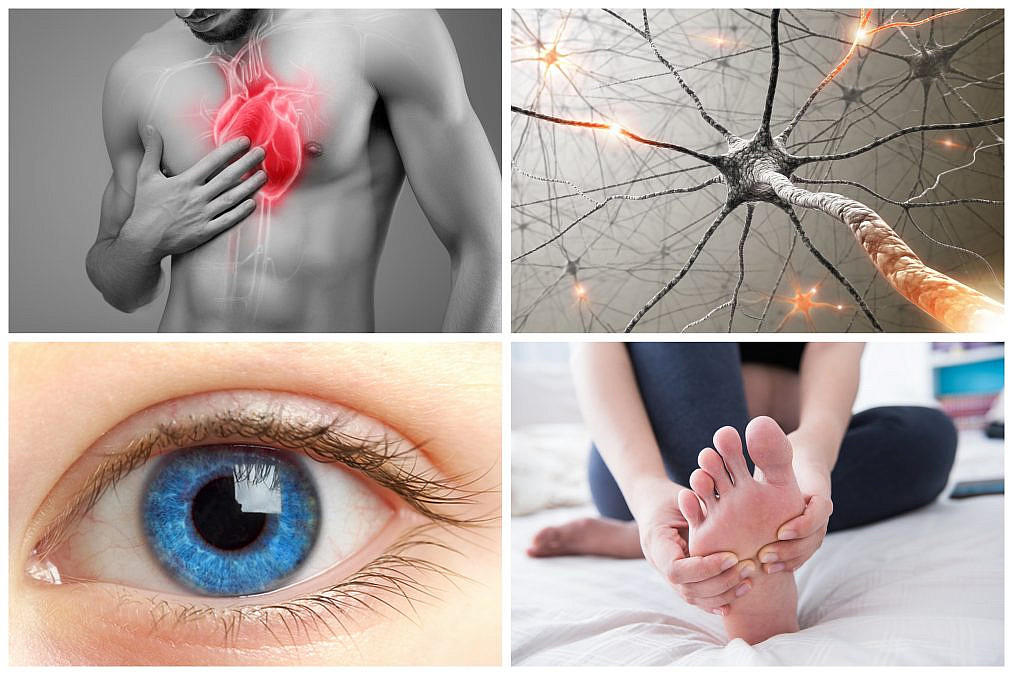
סוכרת סוג 1 עלולה לפגוע באיברי גוף רבים ולהוביל להתפתחות מחלות נלוות – לרבות בלב, כלי הדם, העצבים, העיניים והכליות – בדומה לסיבוכים האופייניים לסוכרת סוג 2. סיבוכים אלה לרוב מתפתחים בהדרגה, לעתים לאורך עשורים ועלולים בסופו של דבר לסכן את חיי המטופל.
קישורים פנימיים
אמצעי המניעה היעיל ביותר מפני סיבוכים ומחלות נלוות בקרב אנשים עם סוכרת סוג 1 הוא בהקפדה על איזון טוב ככל האפשר ולאורך זמן ממושך ככל האפשר של רמות הסוכר בדם. מחקר שהחל עוד בשנות ה-90 – מחקר ה-DCCT, העלה כי איזון רמות הסוכר, כפי שבא לידי ביטוי בערכי ההמוגלובין המסוכרר, מסייע למנוע סיבוכים של סוכרת סוג 1, ומחקר מעקב על הנבדקים שפורסם בינואר 2014 בכתב העת Diabetes Care העלה כי טיפול אינטנסיבי השואף לאיזון מתמיד של רמות הסוכר בדם ולשמירה על איזון המוגלובין מסוכרר סביב ערך של 7% – הוביל להפחתה של 35% עד 76% בסיכון לסיבוכים, בהשוואה לטיפול המסורתי. לפי מחקרים נוספים, כל ירידה של 1% בערכים גבוהים מדי של המוגלובין מסוכרר מפחיתה ב-20% עד 50% את הסיכון לסיבוכים.
כדי להפחית את הסיכון לסיבוכים קשים ובלתי הפיכים, מעבר לשמירה על איזון ככל הניתן של רמות הסוכר בדם, חשוב להיות מודעים לכלל הסיבוכים האפשריים ולהקפיד על המעקב המומלץ, במטרה לאבחן בעיות ולטפל בהן בשלב מוקדם ככל הניתן.
מחלות לב וכלי דם
בדומה לסוכרת סוג 2, גם סוכרת סוג 1 מעלה באופן משמעותי את הסיכון למחלות לב שונות, לרבות טרשת עורקים וסתימת כלי דם ללב, לחץ בחזה כתוצאה מחסימת כלי דם (אנגינה פקטוריס), שבץ מוחי ויתר לחץ דם.
עדויות לסיכון מוגבר לסתימות עורקים ואירועי לב בקרב אנשים עם סוכרת סוג 1 מדווחות מאז סוף שנות ה-70 באופן שוטף בספרות הרפואית. ההערכות כי סוכרת סוג 1 מעלה עד פי 10 את הסיכון להסתיידות העורקים ולאירועי לב. סיכון זה נמצא גבוה בקרב חולים שפיתחו נזק כלייתי, אולם דווח גם אצל חולים עם תפקוד כלייתי תקין. לעתים הכשל הלבבי עלול להוביל לאי ספיקת לב. חוקרים מאוניברסיטת גטבורג בשבדיה דיווחו בספטמבר 2015 בכתב העת Lancet Diabetes & Endocrinology כי במדגם של 33,402 אנשים עם סוכרת סוג 1 במדינה, 3% אושפזו בתקופת מעקב של 8.3 שנים בבית חולים על רקע אי ספיקת לב – בהשוואה ל-1% באוכלוסיית ביקורת – מה שמצביע על סיכון עודף פי 4.69 לאי ספיקת לב. הסיכון היה חמור בעיקר בקרב חולים לא מאוזנים, אולם גם בקרב חולים מאוזנים נמדד סיכון גבוה פי 2.16 לאי ספיקה לבבית. סוכרת סוג 1 גם מעלה משמעותית את הסיכון לשבץ מוחי – לרבות שבץ איסכמי ושבץ דימומי (המורגי), כפי שמצאו מספר עבודות. אירועי לב מהווים 60% מהסיבות לתמותה בקרב אנשים עם סוכרת סוג 1 ושבץ מוחי אחראי ל-25% ממקרי המוות.
הגורם לפגיעה במערכת כלי הדם והלב בקרב אנשים עם סוכרת סוג 1 קשור להימצאותם של שומנים עודפים בדם (טריגליצרידים) המצטברים בדפנות כלי הדם בקרב המטופלים וכן למחסור בכולסטרול טוב (HDL) המאפיין סוכרת סוג 1. במידה ומתפתח נזק לעצבים (נוירופתיה) או נזק כלייתי (נפרופתיה), לאלו נלווה רוב נלווה גם יתר לחץ דם – גם הוא מוביל לעלייה באירועי לב ושבץ מוחי.
המעקב המומלץ
למאובחנים עם סוכרת מומלץ על בדיקות דם תקופתיות אחת למספר חודשים ולפחות פעם בשנה לתפקודי כבד, כליות ורמות השומנים בדם – כדי למנוע אירועי לב. לפי ההמלצות, מומלץ על בדיקות לפרופיל השומנים בדם לפחות פעמיים בשנה. כמו כן, מומלץ לבצע מדידות לחץ דם 4-2 פעמים בשנה.
ערכי היעד לכולסטרול רע (LDL) בדם עבור חולי סוכרת הם עד 70 יחידות מ"ג/ד"צ בלבד, ובערכים הגבוהים מ-100 מ"ג/ד"צ מורות הנחיות הארגונים הרפואיים בישראל ובעולם המערבי כי יש להתחיל בטיפול בתרופות להורדת כולסטרול גבוה, בעיקר באמצעות סטטינים שהוכחו כיעילים בהפחתה משמעותית בסיכון של סוכרתיים לפתח מחלות לב וכלי דם.
נזק כלייתי
נזק לתפקוד הכליות המכונה 'נפרופתיה' (Nephropathy) הוא סיבוך מוכר של מחלת הסוכרת, לרבות בקרב אנשים עם סוכרת סוג 1. במחקר מפינלנד שפורסם באוקטובר 2005 בכתב העת JAMA דווח כי שיעור החולים עם סיבוך של נזק כלייתי חמור הדורש דיאליזה בקרב אנשים עם סוכרת סוג 1 עומד על 2.2% כעבור 20 שנים ומזנק ל-7.8% כעבור שלושים שנים מהאבחנה במחלה.
סיבוך בתפקודי הכליות נוצר לרוב כשנימי הדם בכליות (גלומרולה) נפגעים על רקע עודפי סוכר, פוגעים בפעילות הכליה לסינון הדם ומפרישים חלבון לשתן.
המעקב המומלץ
כדי למנוע סיבוכים של סוכרת סוג 1, מומלץ על ביצוע בדיקות דם לתפקודי כליות כל כמה חודשים ולפחות פעם בשנה ובדיקה לחלבון בשתן פעם בשנה. במקרה של ממצאים חריגים בבדיקות – יופנה המטופל לרופא נפרולוג. כמו כן, כשמאובחן חלבון בשתן ברמה נמוכה יחסית – מצב הקרוי 'מיקרואלבומינוריה' (אלבומין בערך של 30 עד 300 מ"ג/ ד"צ בבדיקת צום או 14 עד 20 מק"ג אלבומין בבדיקת שתן מהירה ללא צום) – יש לפנות לרופא המטפל כדי לבצע התאמות נוספות בטיפול ולהתגבר על הבעיה, במטרה למנוע סיבוך כלייתי.
ברוב המקרים מותאמים למטופלים אלה תרופות ללחץ דם גבוה שיש להן השפעה גם על הורדת רמות האלבומין בשתן – כשמדובר בתרופות המשפיעות על המערכת רנין-אנגיוטנסין – תרופות מקבוצת מעכבי אנזים המהפך ACE ותרופות החוסמות את הקולטן לאנגיוטנסין 2.
נוירופתיה
סוכרת סוג 1 עלולה לגרום לפגיעה בעצבים ולירידה בתחושות העצבים והתפתחות נוירופתיה (Neuropathy), בדומה לסוכרת סוג 2. הירידה בתחושות העצבים נגרמת על רקע עודפי סוכר בדם הפוגעים בתפקוד נימי הדם הקטנים בגוף המצויים באזורים פריפריים ובאיברים פנימיים ומזינים את מערכת העצבים.
נוירופתיה פריפרית פוגעת בעצבי כפות הרגליים והידיים, הרגליים והידיים, ואילו נוירופתיה אוטונומית פוגעת במערכת העצבים האוטונומית האחראית על פעילות מערכת העיכול, שלפוחית השתן, הלב ואיברי המין.
בחלוף 25 שנים מהאבחנה, כמחצית מהאנשים עם סוכרת סוג 1 או סוכרת סוג 2 מפתחים נוירופתיה, שלרוב מתחילה בקצות צבעות הידיים או הרגליים ומתפשטת בהדרגה ומובילה לתחושות עקצוץ, נימול, צריבה, ירידה בתחושה, אובדן רגישות לקור וחום, כאב עמוק וחולשה. כשנפגעת מערכת העצבים האוטונומית עלולים להתפתח גם הפרעות בעיכול – לרבות שלשולים, עצירות ו/או הקאות, הפרעות בשלפוחית השתן – לרבות שלפוחית רגיזה, הפרעות בתפקוד המיני, הפרעות לבביות – כשנזק למערכת העצבים האוטונומית עלול למסך הפרעה של אנגינה פקטוריס על רקע סתימה בכלי דם, וכן עלולים להתפתח קצב לב מהיר וקשיי יציבה. איזון רמות הסוכר בדם הכרחי למניעת סיבוכים במערכת העצבים בקרב אנשים עם סוכרת סוג 1.
המעקב המומלץ
כיום אין בישראל המלצה רשמית לביצוע בדיקות מעקב תקופתיות לנוירופתיה סוכרתית, ורק במקרה של בעיה – המטופל מופנה לבדיקה נוירולוגית. עם זאת, במסגרת בדיקה שמבצעות אחיות לאיתור כף רגל סוכרתית (ראו הסבר בהמשך) מבוצעת בדיקה פשוטה של העצבים, באמצעות הנחת 'מונופילמנט' (סיב ניילון נוקשה) על גבי נקודות שונות בכף הרגל, ובמידה שהתחושות של הנבדק אינן תקינות – הוא מזוהה עם נוירופתיה ומופנה להמשך בירור במרפאת סוכרת או אצל נוירולוג. בבדיקת אחות מבוצעת גם מדידת לחץ דם בשני מצבים – בישיבה וכעבור שתי דקות בעמידה, וכשמזוהה ירידה של יותר מ-20 מ"מ כספית בלחץ הדם הסיסטולי בין שתי המדידות, המדובר במצב הקרוי 'נפילת לחץ דם אורטוסטטית' או 'אורטוסטטיזם', המהווה עדות לנוירופתיה ומחייב המשך בירור במרפאת סוכרת ואצל נוירולוג.
כף רגל סוכרתית
סיבוך של כף רגל סוכרתית מאפיין אנשים עם סוכרת סוג 1, כמו אלו עם סוכרת סוג 2. סיבוך רציני בכפות הרגליים שמתבטא בפצעים שאינם נרפאים ונמק – עלול להתפתח בקרב 15% מהמטופלים עם סוכרת סוג 1, וזאת על רקע הפרעות במחזור הדם והפגיעה במערכת העצבים הפריפרית. הפגיעות נגרמות הן על רקע עודף סוכר בדם (היפרגליקמיה) והן על רקע פגיעה בכלי הדם המזינים את הרקמה העצבית ועל רקע עודף שומנים בדם ויתר לחץ דם – המהווים אף הם גורמים שעלולים להתלוות לסוכרת סוג 1.
במקרה של רגל סוכרתית עלול להתפתח זיהום, כיב או הרס רקמות עמוקות בגפה התחתונה, ובמקרים מסוימים אף נדרש טיפול באמצעות קטיעת הגפה.
המעקב המומלץ
לפי הנחיות האגודה הישראלית לסוכרת משנת 2010 הנוגעות לסוכרת סוג 2, על חולי סוכרת לבצע בדיקת מעקב יומיומית לכפות הרגליים, ויש לבצע בדיקת רופא או אחות 2-1 פעמים בשנה וברגליים בסיכון – אף במעקב תכוף יותר.
לפי הנחיה של מינהל הסיעוד במשרד הבריאות מאוקטובר 2009, כל אחות בישראל המטפלת בחולה סוכרת בקופת חולים, בית חולים או בית ספר – מחויבת לבצע בדיקה לכפות הרגליים שלו ולציידו בטופס מיוחד עם תוצאות הבדיקה, כדי שיעביר לרופאו האישי. בבדיקה מסתכלת האחות על סימנים בכף הרגל שעשויים להעיד על בעיה ומבצעת בדיקה לדופק בכף הרגל כדי לבחון זרימת דם באזור הרגליים, וכן מבוצעות בדיקה פשוטה של העצבים באמצעות מונופלימנט (סיב ניילון נוקשה) ושתי מדידות לחץ דם לזיהוי נוירופתיה סוכרתית.
במקביל לבדיקות היומיומיות בבית, חשוב לשמור על היגיינת כפות הרגליים, לרבות באמצעות שטיפה, ניקוי וייבוש טוב של כף הרגל, הקפדה על רחצה במים בטמפרטורה של עד 37 מעלות, הימנעות מהליכה יחפים – גם לא בבית, שימון יומיומי של העור, חיתוך ציפורניים בקו ישר ופנייה מידית לרופא בכל מקרה של נזק לכף הרגל – לרבות אדמומיות או שינוי אנטומי בכל כף הרגל, כולל בקרקעית כף הרגל ובין האצבעות. כמו כן מומלץ על התאמת מדרסים ונעליים גדולות לחולי סוכרת כדי שלא לגרום ללחץ על כף הרגל העלול לעודד התפתחות פצעי לחץ.
פגיעה ברשתית
פגיעה ברשתית מהווה סיבוך אופייני של מחלת הסוכרת, הקרויה בעגה המקצועית 'רטינופתיה סוכרתית' (Retinopathy), וזו עלולה להתפתח גם בקרב אנשים עם סוכרת סוג 1, ומהווה כיום את הגורם המוביל לעיוורון במדינות המערב בקרב מבוגרים בגילי 20 עד 74.
רטינופתיה היא למעשה פגיעה ברשתית שנגרמת כתוצאה מפגיעה בכלי הדם ברשתית ומובילה לצמיחת כלי דם חדשים ברשתית ושטח האחורי של הזגוגית, שעלולה להיות מלווה בבצקות, עיוות הרשתית והיפרדותה ואובדן ראייה קשה ולעתים בלתי הפיך.
למרות שבחמש השנים הראשונות לאחר אבחנה בסוכרת סוג 1 נדיר שתתפתח רטינופתיה, בשני העשורים הראשונים מאז האבחנה מפתחים רטינופתיה כמעט כל המאובחנים במחלה, כמו גם כ-60% מהאנשים עם סוכרת סוג 2. 86% ממקרי העיוורון בקרב אנשים עם סוכרת סוג 1 קשורים לרטינופתיה סוכרתית.
סוכרת גם מעלה את הסיכון למחלות עיניים נוספות, לרבות קטרקט וסוגים מסוימים של גלאוקומה (נוירופתיה של עצב הראייה).
המעקב המומלץ
לחולי סוכרת מומלץ לבצע בדיקת עיניים אחת לשנה לפתולוגיות בקרקעית העין. ישנן קופות חולים הנוהגות בהתאם להמלצות הרשמיות של האיגוד האמריקאי לסוכרת (ADA) לבצע בדיקת עיניים תקופתית אחת לשנתיים, ולחולים המאובחנים יותר מעשור – בדיקות אחת לשנה. ההמלצות בישראל לביצוע הבדיקות אחת לשנה ניתנו במטרה שחולים לא ישכחו את הצורך בבדיקה קבועה של העיניים.
אם מזוהים סימנים מקדימים לרטינופתיה סוכרתית, ניתן למנוע הידרדרות של הראייה על ידי איזון הסוכרת ולחץ הדם, וכן באמצעות טיפולים הניתנים לרשתית העין, לרבות טיפול בנגעים ברשתית באמצעות לייזר, ניתוח במקרים קשים יותר, ובשנים האחרונות אף ניתן טיפול באמצעות חומרים המוזרקים לחלל זגוגית העין ומטפלים בבצקות ובכלי דם לא תקינים.
מחלות אוטואימוניות נוספות
סוכרת סוג 1 כמחלה אוטואימונית הנגרמת עקב תקיפת תאי בטא בלבלב המייצרים אינסולין על ידי תאי T של המערכת החיסונית, קשורה לסיכון למחלות אוטואימוניות נוספות שבהן המערכת החיסונית הטבעית תוקפת רקמות ואיברים שונים בגוף – ובייחוד למחלות אוטואימוניות של בלוטת התריס.
מחקר אמריקאי שפורסם בספטמבר 2016 העלה כי המחלות האוטואימוניות השכיחות ביותר שנלוות לסוכרת סוג 1 הן מחלות אוטואימוניות הפוגעות בבלוטת התריס (24%) – ובייחוד היפותירואידיזם (תת פעילות של בלוטת התריס), מחלות אוטואימוניות הפוגעות במערכת העיכול – ובעיקר צליאק (6%) ומחלות רקמת חיבור (2%).
מחלות נוספות נלוו לפחות מאחוז (<1%) מהנבדקים עם סוכרת סוג 1, לרבות דלקת מפרקים שגרונתית, מחלת עור אוטואימונית מסוג ויטיליגו, פסוריאזיס, מחלות מעי דלקתיות מסוג קרוהן וקוליטיס כיבית, זאבת (לופוס) ומחלת אדיסון המתבטאת באי ספיקה כרונית של יותרת הכליה.
המעקב המומלץ
כיום אין בדיקות מעקב סדירות המומלצות למחלות אוטואימוניות נוספות בקרב אנשים עם סוכרת סוג 1.
אוסטיאופורוזיס
סוכרת סוג 1 קשורה בירידה קלה של כ-10% בצפיפות העצם, העלולה להוביל להתפתחות אוסטיאופורוזיס ושברים בעצמות. הגורם לתופעה זו אינו ידוע לאשורו.
ההערכות כי הורמון האינסולין שאינו מיוצר בקרב אנשים עם סוכרת סוג 1 – משתתף בתהליכי גדילה ובבנייה וחיזוק עצמות הגוף. ישנן עדויות שילדים עם סוכרת סוג 1 עלולים לפתח הפרעות גדילה וכן סובלים ממסת עצם מקסימאלית נמוכה יחסית בסביבות גיל 30. גם מחלת הצליאק שמתפתחת בקרב חלק מהאנשים עם סוכרת סוג 1 – מלווה בירידה בצפיפות העצם.
מעבר לכך, יש עבודות שמציינות כי לנשים עם סוכרת סוג 1 סיכון גבוה לשברים בעצמות על רקע הנזקים למערכת העצבים הפריפרית הפוגעים ביציבה ונזקים לראייה על רקע רטינופתיה סוכרתית – אשר גורמים מצדם לעלייה בסיכון לנפילות.
הסיכון לאוסטיאופורוזיס פוחת על רקע משקל עודף, ואולי זו הסיבה שאנשים עם סוכרת סוג 2 שמרביתם נוטים לעודף משקל והשמנה – אינם בסיכון לאוסטיאופורוזיס כמו אלה המאובחנים עם סוכרת סוג 1.
המעקב המומלץ
אין כיום המלצה לבדיקות מעקב סדירות לאוסטיאופורוזיס מיוחדות לאנשים עם סוכרת סוג 1 (למשל בדיקות סדירות לצפיפות העצם), אולם על רקע הסיכון, למטופלים מומלץ על פעולות למניעת אוסטיאופורוזיס – לרבות הקפדה על תזונה עשירה בסידן וויטמין D.
מצוקה נפשית
סוכרת סוג 1 עלולה להיות מלווה במצוקה נפשית, בין השאר על רקע ההתאמות הנדרשות לאורך החיים, ובמרכזן הצורך בהזרקת אינסולין מדי יום והצורך במדידת רמות הסוכר בדם לאורך כל שעות היום, החששות מפני סיבוכי המחלה וההגבלות הנלוות לה.
מחקרים שונים מתארים תסמינים דיכאוניים בקרב אנשים עם סוכרת סוג 1, שמרביתם ילדים וכן מתבגרים שממילא נמצאים בסיכון למצב נפשי מעורער. כך, למשל, מחקר אמריקאי מאוניברסיטת הרווארד שפורסם ביוני 2006 בכתב העת Diabetes Care העלה כי מתוך קבוצה של 145 מתבגרים עם סוכרת סוג 1, 15.2% אובחנו עם דיכאון, כשאחד מגורמי הסיכון המרכזיים לתופעה היו ריבים בתוך המשפחה על רקע המחלה. מחקר בריטי משנת 2003 שנערך באוניברסיטת ברמינגהם העלה כי בוגרים עם סוכרת סוג 1 בסיכון לא רק לדיכאון, אלא גם לחרדה, אם כי נמצא כי 17% מהנבדקים הבריטים פיתחו חרדה מסוגים שונים בעוצמה בינונית ומעלה, בהשוואה ל-5% מהנבדקים האמריקאים – מה שמרמז לטענת החוקרים גם על הקשר תרבותי להתפתחות חרדה סביב המחלה ואורח החיים הנלווה לה.
סיבוך נוסף שעלול להתפתח בקרב אנשים עם סוכרת סוג 1 הוא הפרעות אכילה וכשליש מהצעירות המאובחנות במחלה מפתחות הפרעת אכילה כלשהי, לצד אי היענות לטיפול באינסולין – מתוך כוונה להוריד במשקל. בעוד אנורקסיה ובולימיה מהוות גורם סיכון לכלל המטופלים שמפתחים הפרעות אלו, הן מציבות סיכון חמור במיוחד לאלו עם סוכרת סוג 1, ובייחוד כשבמקביל הם אינם מתמידים בטיפול באינסולין. מאמר מקנדה שפורסם ביולי 2015 בכתב העת Diabetes Care העלה כי מתוך 126 ילדות ונערות עם סוכרת סוג 1, 32.4% אובחנו עם הפרעת אכילה כלשהי ו-8.5% נוספות פיתחו תסמינים שמרמזים על התפתחותה המתהווה של הפרעה שכזו. בחלוף שש שנות מעקב, 79% מאלו שפיתחו הפרעות אכילה החלימו, כשמשך ההחלמה הממוצע ארך 4.3 שנים. בנוסף אובחנה נטייה להתפרצות חוזרת של הפרעת האכילה כעבור שש שנים בממוצע מההחלמה בקרב כמחצית (53%) מהמדגם.
על מצבי הסיכון של סוכרת סוג 1: קטואצידוזיס, היפוגליקמיה והיפרגליקמיה
סייע בהכנת הכתבה: פרופ' חוליו ויינשטיין, מנהל יחידת הסוכרת במרכז הרפואי וולפסון וחבר המועצה הלאומית לסוכרת
עדכון אחרון: ינואר 2017