כל הטיפולים לשבץ מוחי
אילו טיפולים ניתנים כיום בבתי חולים לנפגעי שבץ מוחי? כיצד משפיע הזמן שעבר מאז האירוע המוחי על הטיפול הרפואי? ומהם הטיפולים שצפויים לאחר השחרור? מדריך מקיף

שבץ מוחי נגרם כתוצאה מהפרעה בזרימת הדם למוח, וזאת על רקע חסימה של כלי דם על ידי קריש או קרע בכלי דם. במצב זה מופרעת האספקה הסדירה למוח של חמצן ומזון, המובילה לפגיעה ברקמות מוח שונות ולחסרים תפקודיים שונים.
קישורים פנימיים
התסמינים השכיחים לשבץ מופיעים באופן פתאומי וכוללים חולשה, הפרעות תחושה בפנים, בידיים או ברגליים, לרוב רק בצד אחד של הגוף, המהווה צד נגדי לאזור המוחי הפגוע. כמו כן עלולים להופיע בלבול, קשיי דיבור או שפה, סחרחורות, חוסר יציבות וקואורדינציה, צניחה של זוית הפה, כפל ראייה, כאב ראש קיצוני בלתי מוסבר, עילפון וחוסר הכרה.
בישראל מהווה שבץ מוחי את גורם התמותה השלישי אחרי סרטן ומחלות לב, ובהסתמך על נתונים הנאספים מבתי החולים במדינה, לוקים בישראל כ-15 אלף איש בשנה בשבץ מוחי, רובם (85-90 אחוז) בשבץ איסכמי – כלומר שנגרם על ידי היצרות או חסימה של כלי דם למוח.
בשנים האחרונות עובר הטיפול בשבץ מוחי מהפכה עם הכנסתם לבתי החולים של טיפולים חדישים שמצליחים לצמצם את הפגיעה לרקמות המוח, ולטפל באירועי שבץ שהסתיימו בעבר במוות או נכות לצמיתות, וזאת במידה והנפגע מפונה לבית חולים במהירות, בשעות הראשונות לאחר פרוץ האירוע המוחי. עם זאת, רבים מנפגעי השבץ עדיין אינם מקבלים טיפולים אלה מסיבות שיפורטו בהמשך, ומותאם להם טיפול שמרני. בתום הטיפול בבית החולים משוחרר נפגעי השבץ לתהליך שיקומי, לרוב במוסד המתמחה בשיקום נפגעי שבץ או בבית, ולעתים בהעדר יכולת שיקומית – הוא יופנה למוסד סיעודי. אנשים שעברו שבץ גם נזקקים להתאמה של טיפול תרופתי מונע, שמטרתו להפחית את הסיכויים לסיבוכים משניים בלב ובכלי הדם ולהופעה חוזרת של שבץ מוחי.
הטיפול בבית חולים בשבץ מוחי אקוטי
טיפולים חדישים בשעות הראשונות לאחר שבץ מוחי איסכמי
בשנים האחרונות הוכנסו טיפולים חדשים שמטרתם לצמצם את הפגיעה המוחית כתוצאה משבץ איסכמי, אולם טיפולים אלה יעילים רק כשהם ניתנים בשעות הראשונות לאחר החסימה של זרימת הדם התקינה למוח.
עקב כך – הצעד הראשון החשוב בעת מתן טיפול לנפגע שבץ מוחי הוא זיהוי מהיר ככל האפשר של תסמיני השבץ, והזעקת עזרה ראשונה בעת הצורך. נפגע שבץ או אנשים בקרבתו המזהים את התסמינים – צריכים להתקשר באופן מידי למד"א (מוקד 101) במטרה להביא לפינוי מהיר ככל האפשר של הנפגע לבית חולים.
סקר של האיגוד הנוירולוגי לנפגעי שבץ שנערך בשנת 2013 – הקרוי סקר NASIS – בחן את המאושפזים ב-28 בתי חולים כלליים בישראל עקב שבץ מוחי במשך חודשיים, רובם (56.2%) גברים, והעלה כי הזמן החציוני מפרוץ השבץ ועד הגעה לבית חולים היה ארוך ביותר לנפגעי שבץ איסכמי – 4.3 שעות, בהשוואה ל-2.4 שעות לנפגעי שבץ שמתרחש כתוצאה מקרע בכלי דם למוח ודימום תוך מוחי. עם זאת, לכמחצית מנפגעי השבץ לא היה מידע בתיק הרפואי על הזמן שחלף מהופעת תסמיני השבץ ועד להגעה לבית חולים.
בבית החולים עובר נפגע השבץ צילום סי.טי ראש (מוח) הבוחן את היקף הפגיעה המוחית. לפי סקר NASIS, הזמן הממוצע החולף מהגעת נפגע השבץ לבית החולים ועד לסי.טי עומד כיום על פחות משעה (0.9 שעות), והתקצר משמעותית בשנים האחרונות הודות למודעות גוברת בנוגע לטיפולים שמאפשרים לצמצם את הפגיעה המוחית – שחלון הזמנים לקבלתם צר.
לדברי ד"ר איתן אוריאל, מנהל המחלקה הנוירולוגית במרכז הרפואי כרמל ומנהל קהילת שבץ באתר כמוני, "המטרה העיקרית של צילום הסי.טי היא לשלול את האפשרות שהשבץ דימומי, ובהמשך – במידה ומדובר בשבץ מוחי הגורם לחוסר נוירולוגי משמעותי, ולא באירוע קטן או חולף – נעשה ניסיון להתאים את אחד הטיפולים החדשניים לשבץ, בכפוף לזמן שחלף מהופעת תסמיני השבץ".
רוב אירועי השבץ המוחי איסכמיים, ונגרמים מהיצרות או חסימה מוחלטת של כלי דם למוח, ולמצבים אלה פותחו הטיפולים החדישים. לפי הערכות, בשבץ איסכמי מאבד הנפגע בכל דקה בממוצע 2 מיליון תאי עצב (נוירונים) ו-12 ק"מ של סיבי תאי עצב (אקסונים) במוח, ולכן חשיבותם הרבה של הטיפולים החדישים בצמצום הפגיעה המוחית, מהר ככל האפשר.
טיפול בתרופה tPA להמסת קריש בכלי דם למוח
המהפך הראשון שנרשם בשנים האחרונות בטיפול בנפגעי שבץ הוא טיפול בתרופה tPA (קיצור של tissue Plastinogen Activator) – תרופה שהוכחה כיעילה כטיפול להמסת קרישי דם (טיפול טרומבוליטי), במידה והיא ניתנת בחלון זמנים צר של ארבע וחצי שעות בלבד מהיווצרות החסימה המוחית. במידה והתרופה ניתנת כעבור זמן רב יותר היא עלולה להזיק ומעלה את הסיכון לדימום תוך מוחי המהווה סיבוך משמעותי של השבץ.
התרופה הקרויה בשם Alteplase או Activase מיוצרת בטכנולוגיה רקומביננטית, ומכילה חלבון שדומה במבנהו לחלבון המצוי על גבי תאי האנדותל המהווים את השכבה המצפה את כלי הדם במפנים – חלבון המונע היווצרות קרישים בכלי הדם. המסת קריש הדם משיבה את זרימת הדם התקינה לאזור החסימה במוח, ומורידה באופן משמעותי ביותר את שיעור התמותה והנכות כתוצאה מהאירוע.
את התרופה, הניתנת בעירוי, מוסמך לתת רק נוירולוג מומחה, ורק במסגרת של בית חולים, לרוב עוד בחדר המיון, ורק לאחר סי.טי ששלל שבץ דימומי.
tPA כלולה בסל הבריאות הממלכתי לכל נגע שבץ שנמצא מתאים לה, אולם בעשור החולף הוחזקה בעיקר בבתי החולים הגדולים בישראל המפעילים יחידות לשבץ מוחי עם צוותים המיומנים במתן התרופה. בשנים האחרונות מעודד משרד הבריאות פתיחת יחידות שבץ מוחי בכל בתי החולים הכלליים במדינה, ופעל להכשרת צוותים, וכיום התרופה זמינה ברוב המרכזים הרפואיים בישראל המפעילים חדרי מיון לפינוי נפגעים בשעת חירום.
לפי דו"ח של האיגוד הנוירולוגי, בשנת 2010 רק 5.9% מנפגעי השבץ המוחי בישראל זכו לקבל את הטיפול בתרופה tPA, חלקם מאחר ולא פונו בזמן לבית החולים, חלקם כתוצאה מפינוי לבית חולים שלא החזיק מלאי מהתרופה, וחלקם על רקע עדויות בבדיקת הסי.טי שמבוצעת עם ההגעה לבית החולים לכך שהטיפול בתרופה עלול להיות מסוכן.
צנתור מוח
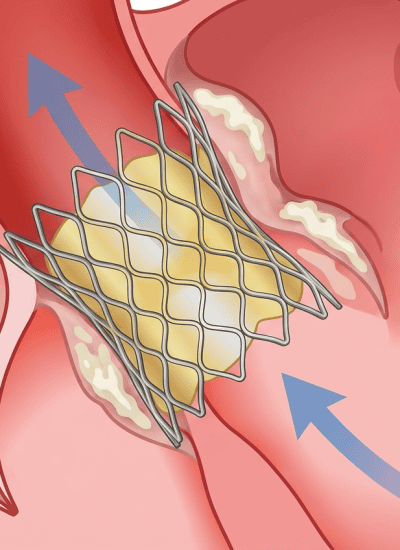
טיפול חדשני נוסף לשבץ איסכמי שצובר תאוצה בשנים האחרונות, אם כי ניתן עדיין בישראל רק בבתי חולים מרכזיים, הוא טיפול לשליפת קריש הדם החוסם את זרימת הדם למוח בהליך של כירורגיה זעיר פולשנית. טיפול זה הקרוי 'צנתור מוח', מכונה בעגה המקצועית 'טרומבקטומי' (Endovascular Thrombectomy). כיום התפיסה המקובלת ברפואה כי הטיפול יעיל אם ניתן עד 8-6 שעות מהופעת תסמיני השבץ האיסכמי, ובמצבים רפואיים מסוימים אף ניתן להאריך את חלון הזמן הזה.
במסגרת ההליך מוחדר לחולה צנתר – מעין צינורית דקה – לעורק באזור המפשעה, ומשם הוא מועבר דרך אבי העורקים כלפי מעלה אל העורק החסום בצוואר, תחת שיקוף. כשמתקדם המצנתר, הוא פותח דרך הצנתר קטטר זעיר המגיע עד לכלי הדם החסום, נועץ את הקטטר בקריש הדם, ושולף אותו החוצה, או לחילופין מחדיר לאזור הקריש תרופה המאפשרת את המסתו באופן מקומי, לצורך חידוש זרימת הדם למוח. השיקוף מבוצע על ידי סי.טי פרפוזיה, שמאפשר לבחון האם רקמת מוח היא ברת הצלה, וכן סי.טי אנגיו שמנחה את המצנתר למיקומו של כלי הדם החסום. במסגרת התהליך מוזרק למטופל חומר ניגוד, המאפשר לרופא לבחון בזמן אמת את זרימת הדם דרך כלי הדם למוח והאם זו חודשה לאחר שליפת הקריש. הפעולה מבוצעת לעיתים בהרדמה כללית, ואורכת לרוב שעה עד שלוש שעות. לאחרונה מפורסמים מחקרים רבים שמצביעים על יעילותה.
מחקר מהולנד שפורסם בינואר 2015 בכתב העת "ניו אינגלנד ג'ורנל אוף מדיסין" וזכה לשם MR CLEAN STUDY, מצא כי כעבור שלושה חודשים מהשבץ, בקרב נפגעים שקיבלו את הטיפולים החדשניים הניתנים בשעות הראשונות לאחר האירוע המוחי, הסיכוי של נפגעים שעברו טיפול בצנתור מוח לעצמאות תפקודית (32.6%), כפי שהוערך במבחן תפקוד, היה גבוה ב-70% יותר מאשר נפגעים שטופלו בתרופה tPA.
מטה אנליזה נרחבת שפורסמה בספטמבר 2016 המבוססת על חמישה מחקרים מבוקרים שבוצעו ב-89 מרכזים רפואיים ברחבי העולם, העלתה כי צנתור מוח כטיפול מידי לנפגעי שבץ מוחי יעיל אם ניתן תוך 7 שעות ו-18 דקות, פרק זמן ארוך יותר מאשר התרופה tPA שיעילותה מוכחת רק כעבור ארבע וחצי שעות מהשבץ.
כיום ניתנים צנתורים לנפגעי שבץ שלא מתאימים למתן התרופה tPA, למשל אלו שלא קיבלו את התרופה בחלון הזמנים שהוגדר לה או שהתעוררו משנת לילה עם פגיעות שבץ ולא ניתן לקבוע באיזו שעה עברו את האירוע, וכן חולים שהתרופה לא שיפרה את מצבם.
צנתור מוח מבוצע רק לאחר שצילום הסי.טי מאפשר לראות שחלק גדול מהמוח עדיין פעיל, למרות הירידה באספקת הדם, כך שהסיכויים לשקם את פעילות המוח גבוהים.
עם זאת, צנתורי מוח עדיין אינם זמינים במקומות רבים במדינה. לאחרונה דווח כי בישראל פועלים רק עשרה רופאים מומחים לצנתורי מוח הפועלים כיום בשבעה בתי חולים: בבית החולים לגליל מערבי בנהריה, ברמב"ם בחיפה, בסורוקה בבאר שבע, בבילינסון בפתח תקווה, בשיבא בתל השומר, אסף הרופא בצריפין באיכילוב ובהדסה עין-כרם בירושלים.
טיפול שמרני בנפגעי שבץ בבית החולים
במקרים של שבץ מוחי איסכמי שבהם מפונה המטופל לבית חולים באיחור, וחלפו חלונות הזמנים למתן הטיפולים החדישים, או במקרים בהם טיפולים אלה אינם זמינים במוסד הרפואי אליו פונה הנפגע, או כשמדובר בשבץ מוחי קל או באירוע מוחי חולף (TIA, קיצור של Transient Ischemic Attack) – מותאם לנפגע השבץ טיפול שמרני, הכולל מתן תרופות לאיזון לחץ הדם ואספירין בעירוי, וזאת לדברי ד"ר אוריאל, "במטרה למנוע סיבוכים והישנות של האירוע. יש לנטר לחצי דם בשלב החד בניסיון למנוע הורדה של לחץ הדם". בעבר ניתן טיפול לנפגעי שבץ חד גם במדלל דם מסוג הפרין בעירוי, אולם טיפול זה אינו מקובל כיום.
במצבים מסוימים בהם הפגיעה המוחית נרחבת והחולה אינו מסוגל לנשום באופן עצמוני, לעתים נפגע השבץ המוחי מורדם ומונשם בשלב הראשון בעת מתן הטיפול המייצב, אולם ככלל – הרדמה וחיבור למכשיר הנשמה אינם מהווים חלק מהטיפול השגרתי בנפגעי שבץ.
טיפול תרופתי מונע לנפגעי שבץ מוחי
לאחר ייצוב מצבו של נפגע שבץ מוחי, עוד במסגרת הטיפול בבית החולים ולקראת שחרורו של נפגע השבץ למסגרת שיקומית/ סיעודית (כפי שיוסבר בהמשך) – מותאם לו טיפול תרופתי למניעה שניונית (מניעה של שבץ חוזר).
בשלב הראשון יומלץ לנפגע שעבר שבץ מוחי לאמץ אורח חיים בריא שמסייע במניעת אירועי שבץ מוחי חוזרים והתפתחות מחלות לב, וזאת באמצעות תזונה בריאה, שמירה על משקל תקין, ביצוע פעילות גופנית סדירה, גמילה מעישון והפחתת מקורות לחץ.
בהמשך, לאחר שבץ מוחי יש צורך להקפיד על לחץ דם מאוזן – לרבות לחץ דם סיסטולי נמוך מ-140 מ"מ כספית ונמוך מ-130 מ"מ כספית בקרב חולי סוכרת.
לנפגעי שבץ מוחי מותאם טיפול תרופתי מונע הישנות שבץ באחת התרופות הכלולות בסל הבריאות הממלכתי למניעה שניונית של שבץ או אירוע מוחי חולף (TIA) ממשפחת מדללי הדם:
• אספירין (Aspirin) במינון יומי של 50 עד 325 מ"ג ליום. בישראל מקובל שימוש במינון של 100 מ"ג ליום. לפי נתוני סקר NASIS טופלו 54.6% מהמטופלים שעברו שבץ מוחי איסכמי באספירין למניעה שניונית של שבץ.
• פלויקס (Plavix) המכיל את החומר הפעיל קלופידוגרל במינון יומי של 75 מ"ג. לפי נתוני סקר האיגוד הנוירולוגי 46.4% מהמטופלים שעברו שבץ מוחי איסכמי טופלו בפלויקס.
• לאחרונה משווק בישראל טיפול משולב הניתן בשני כדורים בתכשיר אגרנוקס (Aggrenox) – תכשיר המכיל שילוב של קרדוקסין (Cardoxin) עם החומר הפעיל דיפירידמול בשחרור מושהה במינון יומי של 200 מ"ג, יחד עם אספירין במינון יומי של 25 מ"ג.
• קרדוקסין (Cardoxin) המכיל את החומר הפעיל דיפירידמול במינון של 200 מ"ג – פעמיים ביום. ניתן לאנשים הרגישים לאספירין ולפלויקס.
אין לשלב טיפול באספירין ובפלויקס לתקופה ממושכת, למרות שמנגנוני הפעולה שלהם שונים, מאחר ומחקרים הראו כי השילוב עלול להעלות סיכון לדמם, ומומלץ רק לתקופות קצרות או בהתוויות ספציפיות כגון לאחר הכנסת תומכן בעורקים הכלליים, בעורקי התרדמה או בכלי דם תוך גולגולתיים.
טיפול מונע בתרופות נוגדות קרישה (אנטיקואגולנטים)– בתרופה הוותיקה קומדין (Coumadin) או בנוגדי הקרישה החדשים פרדקסה (Pradaxa), אליקוויס (Eliquis) וקסרלטו (Xarelto) מומלץ רק במקרים של שבץ מוחי ממקור לבבי – כשאצל נפגע השבץ מאובחן פרפור פרוזדורים (פרפור עליות). קומדין גם ניתן כשידוע מראש שמקורו של התסחיף בלב, וכן בקרב חולים עם מסתם תותב מלאכותי ולעיתים לאחר דיסקציה (קרע) בעורקי התרדמה או החוליות. ככלל, לנפגעי שבץ מוחי שאינו ממקור לבבי – אין תועלת לטיפול שניוני מונע שבץ בנוגדי קרישה. לפי נתוני סקר האיגוד הנוירולוגי טופלו 10.5% מהנפגעים בשבץ מוחי איסכמי בקומדין ו-7.1% טופלו באחד מנוגדי הקרישה החדשים.
טיפולים בתרופות להורדת לחץ דם למניעה שניונית של שבץ אינם ניתנים בשגרה – אולם מותאמים בעיקר כטיפול לנפגעי שבץ המורגי (דימומי) – כפי שיוסבר בהמשך.
תרופות ממשפחת הסטטינים להורדת כולסטרול רע מסוג LDL נמצאו יעילות בקרב אנשים נפגעי שבץ מוחי למניעת שבץ חוזר, כשערכי היעד למטופלים שעברו כבר אירוע מוחי על רקע טרשת עורקים הוא כולסטרול רע הנמוך מ-70 יחידות (מ"ג לד"צ דם). לפי נתוני סקר NASIS – טופלו 72.1% מנפגעי שבץ מוחי איסכמי בסטטינים.
תרופות לטיפול בדיכאון, ובייחוד תרופות מקבוצת SSRI – מותאמות לעתים לנפגעי שבץ מוחי הסובלים מתגובה המלווה בתסמיני דיכאון, אולם אינם ניתנים באופן שגרתי או מניעתי .
בדיקות רפואיות מסוימות נעשות לנפגעי שבץ מוחי לצורך התאמת טיפולים מונעים שניוניים:
• בדיקת הדמיית דופלר של עורקי התרדמה המבוצעת בטכנולוגיית אולטרה-סאונד, מאפשרת לאתר מצבים של מפרצת הדורשים טיפול מתקן. כשמאובחנת בבדיקה היצרות משמעותית בעורק התרדמה הפנימי – מופנים המטופלים לניתוח הקרוי 'ניתוח צווארי בקרוטיד' ובעגה הרפואית 'אנדארטרקטומיה' (Carotid Endarterectomy) – ניתוח המבוצע תחת הרדמה כללית או אזורית, במהלכו נפתח העורק המוצר ומנוקה מהרובד הטרשתי שהצטבר בתוכו, ובהמשך נסגר באמצעות טלאי. במהלך הניתוח מייצר הכירורג מעקף עורקי זמני כדי לאפשר זרימה תקינה של דם למוח. יש כיום רופאים הממליצים לחילופין על ביצוע צנתור של עורקי התרדמה במצבים אלה עם הכנסת תומכן. בחירת ההליך המיטבי והמתאים נקבעת על ידי הרופא המטפל.
• בדיקת אקו-לב מבוצעת לצורך הערכה של מצב הלב וחלליו, ובדיקת הולטר א.ק.ג מאפשרת לאתר מצב של פרפור עליות הדורש טיפול בנוגדי קרישה.
• נפגעי שבץ מוחי שמותאם להם טיפול תרופתי למניעה שניונית של שבץ – נדרשים לעבור בדיקות דם תקופתיות כדי לוודא שהתרופות משפיעות על הורדת הסיכון שייפתחו שבץ חוזר.
מאחר ותופעת הלוואי המרכזית של מדללי דם ונוגדי קרישה הם דימומים פנימיים בגוף, על נפגעי שבץ מוחי להתייחס לכל סימן שעשוי להעיד על דימומים ולפנות במקרה הצורך לטיפול רפואי מידי. סימני דימום כוללים דימום בשתן ובצואה, קיא מדמם, דימום ויסתי חריף, כאב בטן או כאב ראש עז, דימום לא מוסבר מהחניכיים והאף, וכן חבלה לא מוסברת או נקודות סגולות על העור המעידות על שטף דם פנימי.
טיפול במחלות נלוות לשבץ מוחי
אפילפסיה
אפילפסיה מהווה את אחד הסיבוכים של שבץ מוחי, ובמצבים בהם התפתחו פרכוסים אפילפטיים בקרב נפגעי שבץ – ניתן טיפול בתרופות נוגדות פרכוסים, לרבות פניטואין, קרבמזפין וחומצה ולפרואית, ותרופות חדשות יותר, לרבות למוטריג'ין וטופירמט. התאמת טיפול תרופתי תלויה בסוג הפרכוסים, תופעות הלוואי והאינטראקציות עם תרופות נוספות שנוטל המטופל.
דמנציה
מחלות דמנציה (שיטיון) על רקע וסקולארי שכיחות אף הן בקרב נפגעי שבץ מוחי, ולמרות שלא קיים טיפול תרופתי שידוע ביעילותו למצבים אלה, ניתן לעיתים לשקול טיפול בתכשירים מקבוצת מעכבי האנזים אצטילכולין אסטרז (AChEi), למשל בתרופות ריבסטיגמין (Rivastigmin) וגלנטמין (Galantamin).
טיפול בשבץ דימומי-המורגי
שבץ דימומי הקרוי בלעז שבץ המורגי (Hemorrhagic) המהווה פחות מעשירית ממקרי השבץ, נגרם מקרע בכלי דם והתפתחות דימום תוך מוחי, והטיפול בו מורכב, כשבשלב הראשון מחפשים הרופאים את מקור הדימום במוח, במטרה לשלוט עליו.
הטיפול הראשוני מבוצע כיום בבית החולים לעיתים באמצעות ניתוח ראש דחוף להורדת הלחץ התוך גולגולתי ולניקוז הדם שלוחץ על המוח ופוגע ברקמות מוחיות.
במידה ומדובר בקרע שהוביל לדימום נרחב, במקרים רבים נפגע השבץ לא ישרוד את האירוע. במקרה שיוצב מצבו של הנפגע בשבץ המורגי, יומלץ למטופל על משטר תרופתי למניעת שבץ חוזר ולעתים גם על טיפול פולשני מונע.
בהבדל משבץ איסכמי, מקרים של שבץ המורגי אינם מטופלים על ידי תרופות נוגדות קרישה ומדללי דם, מאחר ובמצב זה הן עלולות להחמיר את הדימום. מטופלים שנוטלים בקביעות תרופות נוגדות קרישה או מדללי דם, במידה ופיתחו שבץ המורגי – יתבקשו להפסיק את השימוש בתרופות אלה.
במקרה ונמצא כי לחץ דם גבוה הוא הגורם לקרע בכלי הדם שהוביל לדימום תוך מוחי – למטופלים יותאמו תרופות להורדת לחץ דם לצורך מניעה שניונית של הדימום.
טיפול שיקומי לנפגעי שבץ מוחי
שחרור מבית החולים
בתום הטיפול האשפוזי מופנים נפגעי שבץ מוחי לטיפול שיקומי – במוסד שיקומי או בבית, או למוסד סיעודי – במידה והם אינם ניתנים לשיקום. סקר האיגוד הנוירולוגי לשנת 2013 העלה כי הזמן הממוצע לאשפוז נפגעי שבץ מוחי איסכמי בבית חולים כללי עומד על 5 ימים, ולאשפוז נפגעי שבץ המורגי-דימומי – 8 ימים.
נכון לשנת 2013 דווח על 6% מנפגעי שבץ מוחי איסכמי ו-21% מהמאושפזים עם שבץ מוחי המורגי-דימומי שמתו במהלך האשפוז בבית החולים, כששיעור הנפטרים עולה עם הגיל. מקרב אלו ששרדו את האירוע המוחי – 57% מנפגעי שבץ מוחי איסכמי ו-25.7% מנפגעי שבץ מוחי דימומי-המורגי שוחררו לביתם, כשבקבוצה זו רוב נפגעי השבץ הצעירים יותר, המופנים לשיקום במסגרות אמבולטוריות. כמו כן, 29% מנפגעי שבץ מוחי איסכמי ו-46.7% מנפגעי שבץ מוחי המורגי-דימומי שוחררו למסגרת שיקומית-אשפוזית, וכן 5.3% מנפגעי שבץ מוחי איסכמי ו-2.7% מנפגעי שבץ מוחי המורגי-דימומי הוגדרו ככאלו שאינם ברי שיקום – ושוחררו למוסד סיעודי.
שיקום בבית או במוסד
סל הבריאות הממלכתי שבאחריות קופות החולים כולל שיקום נוירולוגי לנפגעי שבץ מוחי במסגרות שמטרתן להשיב את החולה לתפקוד מרבי בבית ובקהילה. עם זאת, סקר של משרד הבריאות שפורסם ביוני 2015 העלה כי נפגעי שבץ מוחי מבוגרים לא מופנים לעתים לטיפול שיקומי בסל.
שיקום במסגרות אשפוזיות ניתן לתקופה של עד שלושה חודשים עם אפשרות להארכה באישור ועדה מקצועית של קופת חולים. לפי חוזר מנהל רפואה במשרד הבריאות מיולי 2011, מומלץ על אשפוז שיקומי לתקופה של שישה שבועות לפחות – לפני מעבר לשיקום בקהילה.
לחולים שיכולים להשתחרר לבתיהם מוצע שיקום במסגרות קהילתיות, הכולל פיזיותרפיה, ריפוי בעיסוק, קלינאי תקשורת, דיאטנים ועובדים סוציאליים, על פי שיקול דעת מקצועי. בשנים האחרונות קובלים בארגוני החולים כי בפועל מתקצר בשנים האחרונות משך הטיפול השיקומי המוצע על ידי קופות החולים דרך הסל, ולאחרונה עומד על ממוצע של כ-50 יום בלבד.
לפי חוזר מינהל רפואה במשרד הבריאות מינואר 2009, לנפגעי שבץ מוחי שישוחררו לקהילה מותאמת תכנית שיקום אישית תוך 7-2 ימים מהשחרור, בהתאם להערכה התפקודית, כשהסל כולל טיפולים שיקומיים במכסה מוגבלת דרך המכונים והיחידות לטיפולי בית. המכסה הכלולה בסל במשך 3 חודשים ראשונים לאחר האירוע כוללת טיפולי פיזיותרפיה וריפוי בעיסוק ללא הגבלה כמותית ובהתאם לצורך הרפואי, ובמסגרת זמן זו גם 20 טיפולי ריפוי בדיבור אצל קלינאי תקשורת, ובהמשך לאחר שלושה חודשים ועד שנה לאחר האירוע – מכסה של עד 12 טיפולים בלבד הכוללים עירוב של טיפולי ריפוי בעיסוק, פיזיותרפיה וקלינאי תקשורת, בהתאמה אישית. כמו כן מציע הסל לנפגעי שבץ מוחי עד 60 טיפולי פסיכותרפיה בשנתיים לאחר האירוע (30 בשנה). הביטוחים המשלימים בקופות החולים מציעים טיפולים שיקומיים מעבר למכסה בתשלום מופחת, לרבות בפיזיותרפיה, הידרותרפיה, ריפוי בעיסוק, ריפוי בדיבור וכן טיפולים נוספים כגון טיפול בתנועה ובהבעה בחלק מהקופות.
רכיבי הטיפול השיקומי
הטיפול השיקומי לנפגעי שבץ מוחי עשוי לכלול רכיבים רבים, בהתאם למצבו של הנפגע ולהיקף הפגיעה שנוצרה במהלך האירוע לרקמות המוח, לרבות:
• פיזיותרפיה: פיזיותרפיה מתמקדת בעיקר בטיפול בליקויים במערכת התנועה לאחר אירוע מוחי, בשרירים ובעצבים, להשבת יכולות בסיסיות לרבות – שכיבה, ישיבה, מעברים בין מצבים פיזיים, ובהמשך תרגול פעולות מוטוריות מורכבות יותר. הכוונה טיפולית יכולה להשיב את יכולת התנועה לגפה משותקת לאחר אירוע מוחי, כשמערכת התנועה של החולה מסתגלת בהדרגה לפעולות מוטוריות שונות. לעתים משולבים בטיפול גם אמצעים המסייעים לשיפור התנועתיות, לרבות חדרי מציאות מדומה, ביופידבק, מכשיר לשיווי משקל מסוג פוסטורוגרף ומערכת רובוטית לתרגול הליכה מסוג לוקומט.
• ריפוי בעיסוק: נפגעי אירוע מוחי עם פגיעות בתפקודים מנטאליים נדרשים לריפוי בעיסוק – טיפול המאפשר לשוב ליכולת התמצאות במרחב ולתפקוד תקין, לרבות באמצעות תרגול מיומנויות פשוטות כמו כתיבה, ועד לשימוש בתוכנות מחשב חדישות.
• ריפוי בדיבור: נפגעי אירוע מוחי שנפגעו להם יכולת שפתיות בצדו השמאלי של המוח נזקקים לטיפול שיקומי על ידי קלינאי תקשורת לשיקום יכולות מילוליות, וכן לשיקום יכולת הבליעה במקרה של פגיעה בבליעת מזון.
• טיפול בשליטה על שלפוחית השתן ומערכת העיכול: חלק מנפגעי שבץ מוחי נזקקים לטיפולים רפואיים לצורך שליטה על מערכת העיכול ושלפוחית השתן – טיפולים המותאמים לנפגעים על ידי רופאים מומחים לגסטרואנטרולוגיה ואורולוגיה – על פי הצורך.
• טיפול נפשי: לנפגעי שבץ מותאם לעתים טיפול נפשי, לרבות טיפול בתרופות לדיכאון – כפי שתואר קודם, ולעתים נדרש טיפול פסיכולוגי להקלה במצוקה הנפשית שעלולה להיגרם בעקבות השבץ. בין התופעות הנפשיות המאפיינות אירוע מוחי שדורשות תשומת לב טיפולית במסגרת השיקום, נכללים דיכאון, אפתיה, אי שקט וחרדה – תהליכים שללא טיפול עלולים להשפיע לרעה על התהליך השיקומי ולעצור את התקדמות המטופל.
• עזרה סוציאלית: קרובי המשפחה של נפגע בשבץ מוחי זקוקים אף הם לטיפול סוציאלי לצד התהליך השיקומי שעובר הנפגע, במטרה לתמוך בהם נפשית, כלכלית וארגונית במהלך השיקום הראשוני. כשהמטופל חוזר לביתו – בין אם ישירות מבית החולים או לאחר טיפול במסגרת שיקומית-אשפוזית, עובדים סוציאליים מסייעים להכין את הבית, לארגן עזרה מתאימה ולהעביר מידע בנוגע למיצוי זכויות, ובהמשך מסייעים לנפגע לשוב לפעילות גופנית, מנטלית וחברתית, ולעתים מפנים את נפגע השבץ, ככל שמצבו מאפשר, למסגרות של שיקום מקצועי.
טכנולוגיות לסיוע בשיקום נפגעי שבץ מוחי ניתנות במסגרת הסל הציבורי בחלקן במימון משרד הבריאות על פי חוק ביטוח בריאות ממלכתי, באמצעות המחלקות למחלות ממושכות ושיקום בלשכות הבריאות המחוזיות. נפגעי שבץ מוחי המוכרים כבעלי נכות קבועה במוסד לביטוח לאומי זכאים להשתתפות במימון כיסאות גלגלים ידניים, טיולונים, כיסאות גלגלים ממונעים, מערכות ישיבה לכיסאות גלגלים, מזרוני אוויר חשמליים למניעת פצעי לחץ, מנופים ביתיים, הליכונים וקביים ועמידונים לילדים ונוער עד גיל 21. בחלק מהמקרים ניתנים המכשירים בהשאלה, ובמקרים אחרים ניתן סיוע כספי לרכישת מכשור קבוע בהיקף של עד 75% מעלות המכשיר ועד תקרת השתתפות הקבועה לכל מכשיר, ובמקרים מסוימים אף ניתן לבקש להרחיב את תקרת הסיוע, במצבים מיוחדים כגון משפחות עם מספר נכים או כאלו הנדרשות לממן אשפוז של קרוב מדרגה ראשונה במוסד.
מערכות לשיקום נפגעי שבץ שפותחו על ידי מכון גרטנר לחקר אפידמולוגיה ומדיניות בריאות, הניתנות נכון להיום במסגרות שיקומיות במרכז הארץ (בבתי החולים תל השומר, בית לוינשטיין, המרכז הרפואי רעות ומכון בן יאיר של הכללית בתל אביב) ומורחבות למרכזים רפואיים בצפון ובדרום, כוללות שתי מערכות ממוחשבות המסייעות בשיקום מרחוק לסובלים מפגיעה מוחית נרכשת, באמצעות המחשב הביתי של המטופל ותוך ליווי מרחוק של מומחים לשיקום בבית החולים.
הראשונה היא מערכת לשיקום תנועה מרחוק הנעזרת במצלמת קינקט (Kinect) המותקנת על גבי המחשב הביתי של המטופל ומשמשת כ"פיזיותרפיסט וירטואלי", והשנייה היא מערכת לשיקום שפה, שפותחה בשיתוף מומחי בינה מלאכותית עולמיים וקלינאיות תקשורת בכירות, ומשמשת כ"קלינאית תקשורת וירטואלית" באמצעות תוכנה המאפשרת למטופל לבצע בביתו תרגילי שיקום שפתי המותאמים אישית ליכולותיו ומצבו הרפואי.
* ד"ר איתן אוריאל הוא מומחה בנוירולוגיה,מנהל המחלקה הנוירולוגית במרכז הרפואי כרמל בחיפה ומנהל קהילת שבץ באתר כמוני
עודכן לאחרונה: נובמבר 2016