סוכרת סוג 2: כך מנהלים את המחלה
מקביעת היעד, דרך ההתנהלות בחיי היום-יום ועד הפסקת הטיפול התרופתי – ריכזנו את כל מה שצריך לדעת על ניהול נכון של סוכרת סוג 2

לאחר שאובחנה סוכרת סוג 2, המעבר לחיים עם המחלה דורש סבלנות והשקעה רבה בזמן. בהתמודדות עם הסוכרת חשוב להתייחס לאימוץ אורח חיים בריא, התאמות בתזונה (ובעיקר ספירת קלוריות ופחמימות), ניטור רמות הסוכר בדם, התאמות בטיפול התרופתי וביצוע בדיקות המעקב הרפואי הנדרשות. חשוב לזכור כי כל שינוי קטן עשוי להועיל לאיזון ברמות הסוכר בדם ולהיטיב עם המטופל.
קישורים פנימיים
במדריך זה נפרט על הרכיבים השונים של ניהול סוכרת לאיזון רמות הסוכר בדם ומניעת סיבוכי סוכרת:
קביעת ערכי היעד
ככלל, היעד המרכזי בניהול מחלת הסוכרת כולל הקפדה על רמות מאוזנות של סוכר בדם שנאמדות בבדיקות לרמות ההמוגלובין המסוכרר HbA1C – בדיקת דם שמאפשרת הערכה לאיזון הסוכר בדם בשלושת החודשים האחרונים.
באופן כללי, ערכי היעד לרמות ההמוגלובין המסוכרר באוכלוסייה הבריאה הם פחות מ-6%, ולחולי סוכרת בין 6.5% ל-7%, אולם לכל חולה סוכרת נקבע על ידי הרופא בשלבים שונים של המחלה יעד איזון אישי לרמת ההמוגלובין המסוכרר, המבוסס על נתוני גיל, משך הסוכרת וסיבוכים ומחלות נלוות, כשקיימות כיום גם אפליקציות שמסייעות בקביעת יעד זה.
לדברי פרופ' חוליו ויינשטיין, מנהל יחידת סוכרת במרכז הרפואי וולפסון ולשעבר נשיא האגודה הישראלית לסוכרת, "המטרה של כל מחלה, ובכלל זה סוכרת – היא לחיות חיים ארוכים ככל אדם עם איכות חיים טובה, ואצל סוכרתיים – לחיות חיים ללא פגיעה של סיבוכי הסוכרת בעתיד ועם תוחלת חיים ארוכה ככל אדם. כדי להשיג את המטרה – רצוי שערכי הסוכר יהיו מאוזנים ועל כן נקבע יעד אישי לכל מטופל". לדבריו, "ככלל, למטופל צעיר ובריא באופן כללי ייקבעו לרוב ערכים הדוקים יותר וקרובים יותר לנורמה, לעומת קשיש עם סוכרת חדשה עם מחלות נלוות רבות – אצלו פחות רלוונטי להגיע לערכי הנורמה, ויותר חשוב לקבוע לו ערכים שימנעו היפוגליקמיה".
ישנם סוכרתיים אשר למרות הקפדה על רמות מאוזנות של הסוכר בדם – יפתחו סיבוכים של המחלה, ומנגד ישנם לא מעט סוכרתיים שאינם מאוזנים במחלתם אולם לא יפתחו סיבוכים. לדברי פרופ' ויינשטיין, "קיימים חריגים לכאן ולכאן, אם כי מבחינה סטטיסטית, במחקרים באוכלוסיות נרחבות ניתן לראות באופן חד משמעי שחולים עם רמות גבוהות יותר של המוגלובין מסוכרר שמעידות על חוסר איזון – נפגעים יותר מסיבוכים. לכן כשמגיע חולה סוכרת מאובחן חדש – המטרה לאזן אותו".
הסתגלות
הניסיון הקליני מגלה כי במקרים רבים מדי חולפים ימים, שבועות ולעתים גם חודשים ואף מעבר לכך – עד שמאובחנים חדשים עם סוכרת מתרגלים לאורח החיים החדש שהם נדרשים לו.
לדברי פרופ' ויינשטיין, "תהליך הלימוד של הסוכרתי לגבי ניהול המחלה והטיפולים הנדרשים למניעת סיבוכי הסוכרת הוא מאוד אינדיבידואלי. כך, למשל, אצל נשים הרות שמאובחנות עם סוכרת היריונית, כשהן מבינות שרמות גבוהות של סוכר בדם יפגעו בתינוק שלהן – תוך שעות ספורות כבר לומדות להזריק אינסולין ולבצע ניטור עצמי לרמות הסוכר בדם. אבל אצל מבוגר שצריך להתחיל לקחת אינסולין בגיל 50 באופן קבוע – עשויים לחלוף גם חודשים ושנים עד שהוא לומד איך לעשות את זה. משך הזמן שנדרש מהמאובחנים ללמוד על הסוכרת תלוי ברופא, בחולה ובמצב הרפואי".
גם לאחר שמתייצב אורח חייהם של הסוכרתיים – ניהול חיי היומיום תוך הקפדה על תזונה בריאה, פעילות גופנית סדירה ומעקב ואיזון רמות הסוכר בדם – גוזל זמן רב משעות היום. לפי מחקר שנסמך על סקר שהופץ בקרב מחנכי סוכרת החברים באיגוד הסוכרת האמריקאי (ADA), שממצאיו פורסמו באוגוסט 2018 בכתב העת Diabetes Spectrum, הזמן היומי הממוצע הכולל שעל מבוגרים עם סוכרת סוג 2 להשקיע בניהול מחלתם מוערך בקרוב לארבע שעות.
אסור שניהול הסוכרת יוביל לייאוש. כדאי לזכור כי סוכרת שאיננה מטופלת נוטה לרוב להוביל לסיבוכים רבים ומגוונים, לרבות פגיעה בתפקוד הכליות (נפרופתיה סוכרתית), פגיעה בתפקוד הראייה (רטינופתיה סוכרתית), פגיעה בכלי הדם וסיכון להתפתחות כיבים וקטיעות, פגיעה במערכת העצבים (נוירופתיה סוכרתית), מחלות לב וכלי דם וכן צבירת משקל עודף והשמנה, שמצדה אף מעלה את הסיכון לגידולים סרטניים.
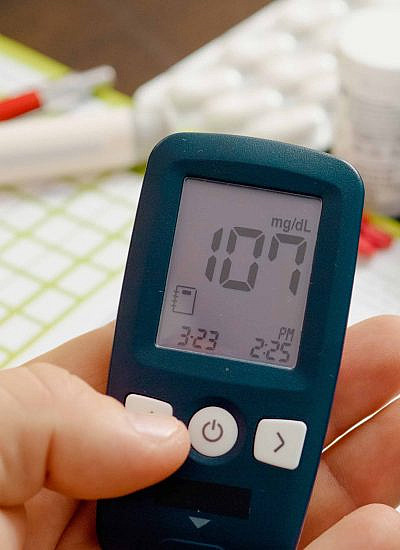
ניטור רמות הסוכר בדם
כדי לבחון האם הסוכרת מאוזנת יש לבצע בדיקות עצמיות יומיומיות לניטור רמות הסוכר בדם. לפי הנחיות המכון לאיכות ברפואה של ההסתדרות הרפואית, לחולי סוכרת ללא מחלות רקע משמעותיות, סוכרת מאוזנת מוגדרת כשרמות הסוכר בדם הן עד 120 יחידות מ"ג (גלוקוז) לדציליטר דם בצום ועד 180-160 יחידות עד שעתיים לאחר האוכל. מעבר לכך, בדיקה להמוגלובין מסוכרר מומלצת כל 4-3 חודשים.
חשוב ללמוד לבצע בדיקת דם בצורה נכונה, מאחר שאם לא בודקים את רמות הסוכר בדם בדרך הנכונה התוצאה תהיה שגויה, תוביל להחלטות שגויות ותקשה על איזון רמות הסוכר בדם, מה שמעלה את הסיכון להתפתחות של סיבוכי סוכרת. בין היתר חשוב להקפיד לשטוף את הידיים לפני ביצוע הבדיקה, להחליף את האצבעות שדוקרים, לא לגרוף דם מהאצבע אל הסטיק אלא לטפטף על הסטיק טיפת דם אחת וכן לאחסן נכון את הסטיקים.
על טעויות שסוכרתיים עושים במדידת דם
בדיקות מעקב ומומחים
מעבר לניטור רמות הסוכר בדם, יש בדיקות רפואיות רבות שחשוב להקפיד לבצע בקביעות במועדים המומלצים, במטרה למנוע את הסיבוכים הרבים שעלולים להתלוות לסוכרת, בהן בדיקות עיניים, בדיקות של כפות הרגליים ואחרות.
כמו כן מומלץ על היוועצות בשורת מומחים לתמיכה במחלה, לרבות רופא המשפחה, אחיות סוכרת, דיאטנים-תזונאים, אנדוקרינולוגים מומחים בעת הצורך, מומחים לרפואת כף רגל, רופאי שיניים לשמירה הכרחית על בריאות השן ומטפלים ממקצועות הבריאות על פי הצורך לרבות פסיכולוגים להתמודדות עם מצוקה נפשית.
שמירה על המשקל
ל-75% עד 80% מהאנשים עם סוכרת סוג 2 יש עודף משקל או השמנת יתר. הקשר בין השמנה לסוכרת דו כיווני: מצד אחד – השמנה מהווה גורם סיכון מרכזי להתפתחות המחלה וירידה במשקל מסייעת באיזון סוכרת, לעתים עד כדי הפוגה או ריפוי מהמחלה. מהצד השני – סוכרת סוג 2 עשויה להוביל להצטברות משקל עודף והשמנה.
הקפדה על משקל גוף תקין והורדה במשקל (לסובלים ממשקל עודף והשמנת יתר) חשובים מאוד לשליטה על רמות הסוכר בדם.
התאמת אורח החיים
כבר החל בשלב הראשון לאחר האבחון בסוכרת – מומלץ לאמץ אורחות חיים בריאים, הכוללים תזונה בריאה, הקפדה על משקל תקין, פעילות גופנית סדירה, הפחתת מתחים וגמילה מעישון.
במחקר מדנמרק שפורסם באוגוסט 2017 בכתב העת JAMA הדגימו חוקרים מדנמרק כי בקרב מאובחנים עם סוכרת חדשה – אורח חיים בריא יכול לאזן את רמות הסוכר בדם בהצלחה גם ללא תרופות.
ככלל, כיום מקובל לרוב הסוכרתיים להתחיל כבר עם האבחנה בהתאמת טיפול תרופתי, אם כי במצבים מסוימים ניתן להמליץ למטופל לדבוק באורח חיים בריא ולבחון האם הגיע תוך 3-2 חודשים ליעד האיזון האישי שנקבע לו ללא צורך בתרופות.
לדברי פרופ' ויינשטיין, "אם מגיע למרפאה מטופל חדש בריא עם סוכרת וללא גורמי סיכון, ניתן לקבוע לו יעד רצוי, למשל רמות סוכר בדם בצום עד 120 מ"ג/ד"צ ואחרי האוכל עד 150 מ"ג/ד"צ וההמוגלובין מסוכרר נמוך מ-6.5%, ואם הוא מגיע לאיזון לערכים שנקבעו לו תוך שלושה חודשים – הוא לא צריך טיפול תרופתי".
באשר לתזונה – מומלץ לכל סוכרתי לבחון יחד עם דיאטנים/תזונאים את הרכב המזון המומלץ עבורו המתמקד במזונות בריאים ובאלה שאינם משפיעים לרעה על רמות הסוכר בדם. בעבר הומלץ לסוכרתיים להתמקד במזונות עם אינדקס גליקמי נמוך, אך כיום מקובלת הגישה של התאמה תזונתית אישית לכל סוכרתי בהתאם להשפעת המזונות על רמות הסוכר בדם.
מכשיר למדידת רמת גלוקוז הוא כלי שימושי ביותר למדידת תגובת הגוף לארוחה. מומלץ להחזיק במכשיר כזה ולמדוד את רמות הסוכר בדם לאחר ארוחות כדי ללמוד כיצד הגוף מגיב למזונות או שילובים מסוימים.
באשר לפעילות גופנית – מומלץ לסוכרתיים להקפיד להפחית בישיבה ולהתמיד בפעילות גופנית אירובית במינון של לפחות 150 דקות בשבוע בעצימות מתונה או 75 דקות בשבוע בעצימות גבוהה, המפוזרים ברוב ימות השבוע, לצד אימוני התנגדות/כוח 3-2 פעמים בשבוע ומתיחות.
עוד כחלק מאורח חיים בריא, מומלץ על הפחתת לחץ ומתח נפשי – שידוע כגורם המעלה את רמות הסוכר בדם.
כמו כן במקרה של מעשנים, נדרשת גמילה מעישון סיגריות.
עוד על תזונה ואורח חיים לסוכרת
עוד על הפעילות הגופנית המומלצת לסוכרתיים
עוד על התאמה תזונתית אישית לסוכרתיים
היענות לטיפול
היענות מהירה ומלאה לטיפול התרופתי מהווה חלק חשוב בניהול מחלת הסוכרת. בשנים האחרונות גוברת המודעות בקהילה הרפואית לתופעת העדר ההיענות או היענות חלקית לטיפול התרופתי המומלץ לסוכרתיים, בין אם על רקע חוסר בזמן, קלות דעת, ייאוש או אף מצב נפשי מורכב כגון דיכאון שמאפיין חלק מהסוכרתיים ומקשה על פעילות אקטיבית לאיזון רמות הסוכר בדם.
מחקר ישראלי שפורסם בספטמבר 2014 ונסמך על נתוני 21,357 סוכרתיים המבוטחים במחוז מרכז בקופת חולים כללית, מעלה כי שיעורי ההיענות לטיפול תרופתי לסוכרת משתנים בהתאם לקבוצת התרופות שנרשמו למטופלים: בתרופות להורדת כולסטרול ממשפחת הסטטינים מדווח על 66.6% עם היענות טובה לטיפול, בתרופת המטפורמין מקבוצת הביגואנידים המהווה קו טיפול ראשון לסוכרת סוג 2 – רק על 58.6% עם היענות טובה ובתרופה גליבנקלאמיד ממשפחת הסולפונילאוראה על 55.3% היענות טובה. מטה אנליזה שפורסמה בנובמבר 2017 בכתב העת Diabetes, Obesity and Metabolism העלתה כי ככלל בעולם, כשליש מהמטופלים במטפורמין לא נוטלים את התרופה בקביעות על פי ההנחיות.
אחד האלמנטים שמשפיע על היענות נמוכה לטיפול התרופתי בקרב חולים כרוניים הוא הזמן שחולף עד שהתרופות מתחילות להשפיע – אם כי בכל הקשור לתרופות לסוכרת, אלו מתחילות להשפיע יחסית מהר. רוב התרופות לסוכרת משפיעות על הורדת רמות הסוכר בדם כבר מהמנה הראשונה, לרבות אינסולין וכן תרופות מקבוצות המגליטינידים, סולפונילאוראה ומעכבי אלפא גלוקוזידיאז וחלק מהתרופות מהדור החדש מקבוצת אנלוגים להורמון GLP-1 – ויקטוזה וביאטה. התרופות מקבוצת הביגואנידים-מטפורמין המהוות קו טיפולי ראשון וכן התרופות החדשות מקבוצות מעכבי DPP-4 ומעכבי SGLT-2 משפיעות תוך שבוע עד שבועיים, ואילו תרופות מקבוצת בגליטזונים (תיאזולידנידיונים) והתרופות ארוכות הטווח מקבוצת האנלוגים להורמון GLP-1 – טרוליסיטי וביודריון לרוב משפיעות בחלוף מעל לשבועיים.
בחירת תמהיל הטיפול התרופתי
כחלק מניהול נכון של המחלה נדרשת מעורבות מלאה בהבנת המחלה ושיטות הטיפול. בחירה בתמהיל הטיפול התרופתי המומלץ למאובחנים חדשים עם סוכרת סוג 2 נעשית כיום בהתאם לגורמי סיכון.
לרוב המאובחנים – הטיפול הראשון יותאם בתרופות מקבוצת הביגואנידים, דהיינו התרופה מטפורמין. לפי ההמלצות העדכניות של איגוד הסוכרת האמריקאי (ה-ADA), שפורסמו בגיליון ינואר 2021 של כתב העת Diabetes Care, לצד מטפורמין כקו ראשון מומלץ כיום להתאים לסוכרתיים רבים תרופות לסוכרת מהדור החדש – מהקבוצות של מעכבי SGLT-2 ואנלוגים ל-GLP-1. תרופות אלה עדיין אינן מוגדרות בישראל כקו ראשון לסוכרת סוג 2, אולם ניתנות לרכישה בהנחה דרך הביטוחים המשלימים של קופות החולים למטרה זו.
לדברי פרופ' ויינשטיין, "כשיש גורמי סיכון לאי ספיקת לב – מעכבי SGLT-2 עשויים למנוע את התפתחות המחלה. כשיש משקל עודף והשמנה או מחלת לב איסכמית או אירוע מוחי בעבר או גורמי סיכון אופייניים, כמו היצרות של עורקי הצוואר – יומלץ לרוב על התאמת תרופה מקבוצת האנלוגים ל-GLP-1".
התאמות בטיפול התרופתי
ניהול הסוכרת דורש גם לא אחת התאמות בטיפול התרופתי – כאשר מאותרות הפרות באיזון ברמות הסוכר בדם בבדיקות ההמוגלובין המסוכרר HbA1C.
התאמות עשויות לכלול שינויים במינונים ו/או בסוג/ תמהיל התרופות, בהתאמה אישית למטופל. מחקר מאוסטריה שפורסם בספטמבר 2020 בכתב העת BMJ Open Diabetes Research & Care הנסמך על מאגר של 10,875 אנשים עם סוכרת סוג 2, מצא כי בין השנים 2012 ל-2018 חלה עלייה במרשמים לתרופות מהדור החדש מקבוצות מעכבי SGLT-2, אנלוגים ל-GLP-1 ומעכבי DPP-4 וכן מטפורמין וירידה משמעותית בטיפול בתרופות מקבוצת סולפונילאוראה.
התאמות בטיפול התרופתי נדרשות עם הזמן על רקע תופעת העמידות לתרופות לסוכרת. לדברי פרופ' ויינשטיין, "בחלק מהתרופות קיים מנגנון מוכח של התפתחות עמידות עם הזמן אצל חלק מהחולים. למשל, בתרופות מקבוצת הסולפונילאוראה – עם הזמן הלבלב נוטה להפסיק להגיב להן, תוך 15-10 שנה, ואז צריך להחליף אותן".
מטפורמין היא אחת התרופות היחידות שהרופאים נוטים להמשיך ולרשום לסוכרתיים שאינם מפתחים כנגדה תופעות לוואי – גם אם הגוף פיתח כלפיה עמידות, מאחר והיא אינה משפיעה רק על רמות הסוכר בדם, אלא גם הוכחה כמפחיתה סיבוכי סוכרת במנגנונים חלופיים.
חלק מהתרופות לסוכרת דורשות החלפה או הפחתה במינונים כשהן נוטות להוביל לירידה חדה מדי ברמות הסוכר בדם ולהתקפי היפוגליקמיה, ובעיקר תרופות מקבוצות הסולפונילאוראה ומגליטינידים, אשר ניתנות לעתים גם בשילוב מטפורמין.
שינויים בטיפול התרופתי נדרשים גם במקרה של התפתחות תופעות לוואי קשות – בעיקר כשאלו נמשכות לאורך זמן.
תסמינים של מעי רגיז, לרבות גזים ושלשולים ואובדן משקל – עלולים להתפתח תחת טיפול בתרופות מקבוצות מעכבי DPP-4, מעכבי אלפא גלוקוזידיאז, אנלוגים ל-GLP-1 וביגואנידים (מטפורמין). לתרופות מקבוצת מעכבי SGLT-2 עשויות להתלוות בעיקר תופעות לוואי אחרות – לרבות ריבוי שתן, לחץ דם נמוך ולנשים זיהומים בנרתיק. תרופות מקבוצת הגליטזונים עשויות לגרום לבחילות, הקאות, עייפות, אובדן תיאבון, קוצר נשימה, נפיחויות ושתן כהה. למטפורמין גם תופעת לוואי נדירה הקרויה 'אצידוזיס לקטית' – חומציות מוגברת בדם עקב הצטברות חומצה לקטית (חומצת החלב), שעשויה להופיע בפתאומיות, ומאופיינת באובדן תיאבון, חוסר נוחות בבטן ושלשולים, התכווצויות שרירים, נשימה מוגברת וחולשה ועייפות מוגברים.
המעבר לאינסולין
לאנשים עם סוכרת סוג 2 המטופלים בתרופות לסוכרת – מגיע לרוב מצב שבו התרופות אינן עובדות עוד ואינן משפיעות על איזון רמות הסוכר בדם – ובמצב זה יש לשקול מעבר לטיפול בהזרקות אינסולין.
תהליך זה מתרחש עם הזמן, כשהסוכרת פוגעת בתאי הלבלב המייצרים אינסולין או כשחלה החמרה בתנגודת הגוף לאינסולין, פגיעה שעשויה להיות מואצת במצבים של משקל עודף ו/או לחץ כרוני, וכן במצבים של היענות חלקית לטיפול התרופתי.
בעבר היה מקובל לתת אינסולין לטיפול בסוכרת מסוג 2 רק כאשר תרופות אחרות נכשלו, אולם כיום הטיפול באינסולין עבר שינוי בעולם הרפואה, ובמקרים מסוימים עשוי הרופא להמליץ על טיפול באינסולין מיד עם אבחון המחלה או להמליץ על אינסולין בשלב מוקדם יחסית בטיפול כשאין איזון מספק של הסוכרת על אף נטילת כמה תרופות לאיזון של רמות הסוכר בדם.
עם זאת, כניסתן לשוק של התרופות החדשות לסוכרת – מעכבי SGLT-2 ואנלוגים ל-GLP-1 – מאפשרת להימנע לעתים מהמעבר לאינסולין ומתופעות הלוואי הכרוכות בטיפול באינסולין, לרבות עלייה במשקל והתקפי היפוגליקמיה.
לדברי פרופ' ויינשטיין, "אנשים לא אוהבים אינסולין, אין לו יחסי ציבור טובים, אך צריך לזכור שזהו החומר הטבעי הטוב ביותר להורדה של רמות הסוכר בדם. במצבים בהם אין כלל אינסולין בלבלב והמטופל לא מאוזן – חייבים להוסיף אינסולין".
כיום ישנן תערובות שכוללות אינסולין ותרופה מקבוצת אנלוגים GLP-1 (הניתנים גם בהזרקה) ביחד – בתרופות זולטופיי וסוליקווה – ואלו מאפשרות לנטרל את ההשפעה של האינסולין לעלייה במשקל.
ישנם מצבים בהם נדרש מאנשים עם סוכרת סוג 2 טיפול קצר טווח באינסולין כדי לשלוט ברמות גבוהות של סוכר בדם, במצבים של ניתוחים מתוכננים, התקפי לב, הריון, נטילת תרופות ממשפחת הסטרואידים והתפתחות סיבוך של קטואצידוזיס – כשמחסור באינסולין מוביל לשריפת שומנים במקום סוכר לצורכי אנרגיה ולהיווצרות קטונים שהצטברותם בדם מעלה את רמת החומציות עד כדי מצב מסכן חיים.
המעבר לאינסולין אצל אנשים עם סוכרת סוג 2 מתבצע בהדרגה. בשלב הראשון של טיפול באינסולין – לעתים הזרקה אחת ליום של אינסולין בזאלי או שלוש הזרקות של אינסולין קצר טווח אחרי ארוחות עשויה להספיק.
תופעה מדאיגה שנחקרת בשנים האחרונות היא סירובם של אנשים עם סוכרת סוג 2 לעבור לטיפול באינסולין – שהיקפה נאמד בעבודות ביותר מכ-40% מהחולים. מחקר אמריקאי מאוניברסיטת הרווארד שממצאיו פורסמו בפברואר 2020 בכתב העת Diabetic Medicine העלה כי מבין 5,307 אנשים עם סוכרת סוג 2 שהומלץ להם המעבר לאינסולין, 42.7% סרבו לכך. התברר כי הסיכוי לקבלת ההמלצה לעבור לאינסולין היה נמוך ב-19% בקרב מטופלים צעירים יותר, ונמוך ב-22% בקרב מטופלים שהורגלו ליטול מספר תרופות לסוכרת, וגבוה ב-32% לסוכרתיים שסבלו מסיבוכי סוכרת, וגבוה ב-10% למטופלים שאינם מאוזנים ברמות ההמוגלובין המסוכרר בדם. עוד נמצא כי סירוב לאינסולין הוריד ב-11% את הסיכויים לאיזון ברמות הסוכר בדם, והזמן הממוצע שחלף עד הגעה לאיזון עמד על 50 חודשים בקרב המסרבים לאינסולין, בהשוואה ל-38 חודשים בקרב אלו שקיבלו את ההמלצה לעבור לאינסולין.
העלאת מינון האינסולין
לעתים תחת טיפול באינסולין, כשהמינון אינו גבוה מספיק כדי לשמר איזון ברמות הסוכר בדם – נדרשת העלאת מינון האינסולין. תופעה זו רווחת בעיקר בקרב מטופלים עם סוכרת סוג 2 ממושכת והשמנה, כאשר מצבורי שומן בגוף גורמים לגוף עמידות רבה יותר להשפעות האינסולין על הורדת רמות הסוכר בדם. במצבים אלה לעתים נדרשת הוספת זריקת אינסולין קצר טווח לפני ארוחות כדי לשפר את הסיכויים לאיזון הסוכר לאחר הארוחה; הוספת זריקה אינסולין ארוך טווח כדי לשלוט ברמות הסוכר בדם בין הארוחות ובשעות הלילה; או מעבר לטיפול במשאבת אינסולין שמספקת אינסולין באופן רציף לאורך היום. משאבת אינסולין כלולה בישראל בסל הבריאות הממלכתי לחולי סוכרת סוג 2 במצבים של תנגודת קשה לאינסולין או טיפול במינונים גבוהים של אינסולין (מעל 1 יחידה לק"ג משקל גוף) שאינם מגיעים לאיזון בערכי היעד שנקבעו להם.
שינויים במינון האינסולין דורשים לרוב גם הוספת בדיקות לרמות הסוכר בדם – לעתים ארבע בדיקות ביום – כדי למנוע היפוגליקמיה. לעתים בשלב התאמת מינון האינסולין נוצר מצב של עודף אינסולין שדורש הפחתת מינונים קלה.
חשוב לדעת כי למרות שהעלאת מינון האינסולין צפויה לשפר את איזון רמות סוכר בדם – היא נושאת עמה גם תופעות לוואי, לרבות עלייה במשקל, שמשפיעה לרעה על איזון ברמות הסוכר בדם, וכן מלווה לרוב בירידה בהיענות לטיפול שכולל מספר רב יותר של הזרקות אינסולין לאורך היום.
הוספת תרופות לטיפול באינסולין
במקרים מסוימים, במהלך ניהול סוכרת סוג 2 שכבר מטופלת באינסולין – יומלץ על הוספת תרופה/ות, לצורך שיפור באיזון רמות הסוכר בדם.
ככלל, רוב המטופלים באינסולין עם סוכרת סוג 2 ממשיכים ליטול מטפורמין מדי יום – מה שמצמצם גם את הסיכון לעלייה במשקל וכיום נהוג להמליץ גם על אחת מהתרופות החדשות מקבוצות אנלוגים ל-GLP-1 ומעכבי SGLT-2 שמנטרלות את ההשפעה של האינסולין על עלייה במשקל. כמו כן, לעתים משולב עם האינסולין גם טיפול בתרופות מקבוצות סולפונילאוראה, גליטזונים ומעכבי DPP-4. במקרים אלה חשוב להכיר גם את הסיכונים לתופעות לוואי של השילובים של אינסולין עם טיפול תרופתי בסוכרת – לעתים בעלייה בסיכון לאי ספיקת לב.
תרופות לסיבוכים
לצד הטיפול התרופתי בסוכרת – אחד האלמנטים של ניהול מחלת הסוכרת כולל לעתים את הצורך בהוספת טיפול בתרופות נוספות לסיבוכים שמתגלים עם הזמן בבדיקות המעקב לסוכרת. בין הסיבוכים שעשויים להתפתח עם השנים נכללים מחלות כליה, מחלות כבד ואי ספיקת לב.
בין התרופות שלעתים נדרשים חולי סוכרת להוסיף על רקע סיבוכים נמנות תרופות מקבוצת הסטטינים להורדת הכולסטרול הרע (LDL) בדם, תרופות להורדת לחץ דם / מקבוצת המשתנים וניטנטים להרחבת כלי הדם במצבים של תעוקת חזה – אנגינה פקטוריס.
הפסקת טיפול תרופתי
ככלל סוכרת היא מחלה כרונית שדורשת טיפול בתרופות ו/או באינסולין לכל החיים, אולם במצבים מסוימים ניתן כיום להפסיק את הטיפול התרופתי, ובעיקר לסוכרתיים שמאוזנים לאורך זמן תחת משטר מוקפד של אורח חיים בריא ולסוכרתיים שעברו ניתוח בריאטרי – בעיקר כשהמטופל לא סבל מסוכרת לתקופה ממושכת ואם היא לא הובילה לסיבוכים קשים נוספים. תהליך זה המכונה לעתים 'ריפוי מסוכרת' מתואר בספרות המקצועית בעיקר כ'נסיגה מסוכרת' (Reverse).
במחקר האמריקאי Look AHEAD שבחן את הטיפול בסוכרתיים עם השמנה באמצעות התערבות שכוללת אורח חיים בריא, דווח בדצמבר 2012 בכתב העת JAMA כי שנה לאחר ההתערבות בקרב 11.5% מהנבדקים בקבוצת המחקר תועדה נסיגה מהמחלה באופן חלקי או מלא, אולם היקף הנרפאים הצטמצם בהמשך ל-9.2% כעבור שנתיים ו-7.3% כעבור ארבע שנות מעקב. במחקר מפורסם נוסף בשם DiRECT שנערך בבריטניה, שממצאיו דווחו בפברואר 2018 בכתב העת Lancet, התברר כי התאמת דיאטה דלת קלוריות (853-825 קלוריות ליום) לשלושה עד חמישה חודשים הובילה לריפוי מסוכרת סוג 2 אצל 46% מהנבדקים כעבור שנה ו-36% כעבור שנתיים – ריפוי שהתבטא בערכי המוגלובין מסוכרר נמוכים מ-6.5% ובהפסקת הצורך בטיפול התרופתי למחלה.
לדברי פרופ' ויינשטיין, "כשאנו קובעים למטופל הסוכרתי יעד להמוגלובין המסוכרר, אם הוא מגיע ליעדים לאורך זמן בבדיקות המעקב התקופתיות – ניתן לשקול הפחתה מדורגת במינוני התרופות, ובהתאם לתגובת המטופל, לעתים התהליך יוביל בסופו של דבר להפסקה מוחלטת של הטיפול התרופתי".
באשר לסוכרתיים שעברו ניתוח בריאטרי, מחקר שפורסם עוד באפריל 2012 בכתב העת New England Journal of Medicine מצא כי ניתוחים בריאטריים מסוג שרוול קיבה ומעקף קיבה בקרב סוכרתיים עם השמנה הובילו לנסיגת המחלה שהתבטאה בהעלמות התנגודת לאינסולין ורמה נמוכה מ-7% בערכי ההמוגלובין המסוכרר HbA1C, ובהמשך פורסמו מחקרים נוספים שמחזקים ממצא זה, ואף נמצא כי השינוי לטובה בהפרשת הורמון האינסולין מתרחש במהירות לאחר הניתוח, לעתים תוך שעות או ימים, ומקדים את הירידה במשקל. לדברי פרופ' ויינשטיין, "כיום אצל סוכרתיים שעברו ניתוח בריאטרי המאושפזים להשגחה לאחר הניתוח בבית החולים מודדים בכל יום את רמות הסוכר, ומאחר שהמטופלים הללו הפסיקו את הטיפול התרופתי לקראת הניתוח – אם רמות הסוכר בצום ואחרי הארוחות שבות לרמה תקינה – הם אינם זקוקים לחידוש של הטיפול התרופתי והוא מופסק הלכה למעשה".
עוד על ניתוחים בריאטריים לסוכרתיים
*פרופ' חוליו ויינשטיין הוא מנהל יחידת סוכרת במרכז הרפואי וולפסון ולשעבר נשיא האגודה הישראלית לסוכרת
עדכון אחרון: ינואר 2021