מתחם המחלות הנדירות
ITP – תרומבוציטופניה על רקע חיסוני – מה שחשוב לדעת
מהי מחלת ITP? איך היא נגרמת? האם היא חולפת? באלו מקרים נדרש מעקב? ואיך התקדמו הטיפולים החדשים בתחום?
תרומבוציטופניה על רקע חיסוני – ITP (קיצור של Immune Thrombocytopenic Purpura המכונה גם Immune Thrombocytopenia) היא מחלה אוטואימונית לא שכיחה בקרב מבוגרים וילדים שמתבטאת בדימומים בגוף כתוצאה מרמות נמוכות של טסיות – רכיבי דם שתפקידם לסייע לקרישיות הדם.
המחלה מתבטאת בחבורות סגולות על העור ובמקרים רבים בנקודות אדומות-סגולות קטנות שנראות כמעין פריחה עורית. המחלה גם עשויה להתגלות באקראי בעת ביצוע ספירת דם שגרתית.
ITP מתועדת מזה מאות בשנים, וטופלה משנות השלושים של המאה שעברה באמצעות כריתת הטחול, עד לכניסתם לשימוש של הסטרואידים בשנות ה-50 של המאה ה-20 ובהמשך תרופות חדשות יותר.
בעבר כונתה המחלה 'תרומבוציטופניה אידיופטית' כשהמנגנון להתפתחותה לא היה ידוע, אולם בשנים האחרונות התגלה כי היא מתפתחת על רקע אוטואימוני תוך יצירת נוגדנים על ידי מערכת החיסון הטבעית כנגד טסיות הדם – נוגדנים שמובילים לסילוק הטסיות ממחזור הדם ולירידה בספירת הטסיות.
ITP עשויה להיות ראשונית, ולעתים מוגדרת מחלה משנית – כשהיא מתפתחת על רקע מחלה אחרת או כתגובה לטיפול תרופתי. אצל ילדים המחלה עשויה להתפתח על רקע זיהום נגיפי קל, ובמקרים רבים אף חולפת ללא צורך בטיפול, אולם אצל חלק מהילדים וכן במבוגרים – מחלת ITP עשויה להימשך לאורך זמן וללא טיפול הולם אף לגרום לסיבוכים קשים.
הטיפולים העיקריים במחלה כוללים תרופות מסוג סטרואידים, עירוי אימונוגלובולינים, תרופות חדשות שמגבירות את ייצור טסיות הדם במח העצם ובמקרים העמידים לטיפולים תרופתיים – ניתוחים לכריתת הטחול ותרופות שנמצאות בשימוש במצבים אוטואימוניים אחרים.
במדריך זה נפרט:
מהם התסמינים של תרומבוציטופניה על רקע חיסוני?
מהן הסיבות לתרומבוציטופניה על רקע חיסוני?
מה השכיחות של תרומבוציטופניה על רקע חיסוני?
מהם הסיבוכים של תרומבוציטופניה על רקע חיסוני?
איך מאבחנים תרומבוציטופניה על רקע חיסוני?
תסמינים של תרומבוציטופניה על רקע חיסוני
תרומבוציטופניה חיסונית עשויה להיות מאובחנת בבדיקת דם ללא תסמינים כלשהם. כשמופיעים תסמינים, אלה לרוב כוללים:
- סימני שטפי דם קלים עד חמורים המעידים על דימום, לרוב בעור ובריריות, ובמקרים חריגים באיברים פנימיים.
- דימום שטחי נקודתי מתחת לעור שנראה כנקודות אדומות-סגולות בדומה לפריחה, בעיקר ברגליים. תופעה זו המכונה 'פורפורה' (Purpura) מאפיינת חלק מהחולים אך לא את כולם.
- דימום מהשפתיים ו/או מהאף.
- דם בשתן או בצואה.
- אנמיה המלווה בחולשה וסחרחורות.
- דימומים ממערכת העיכול.
- אצל נערות ונשים – דימום ויסתי כבד במחזור החודשי.
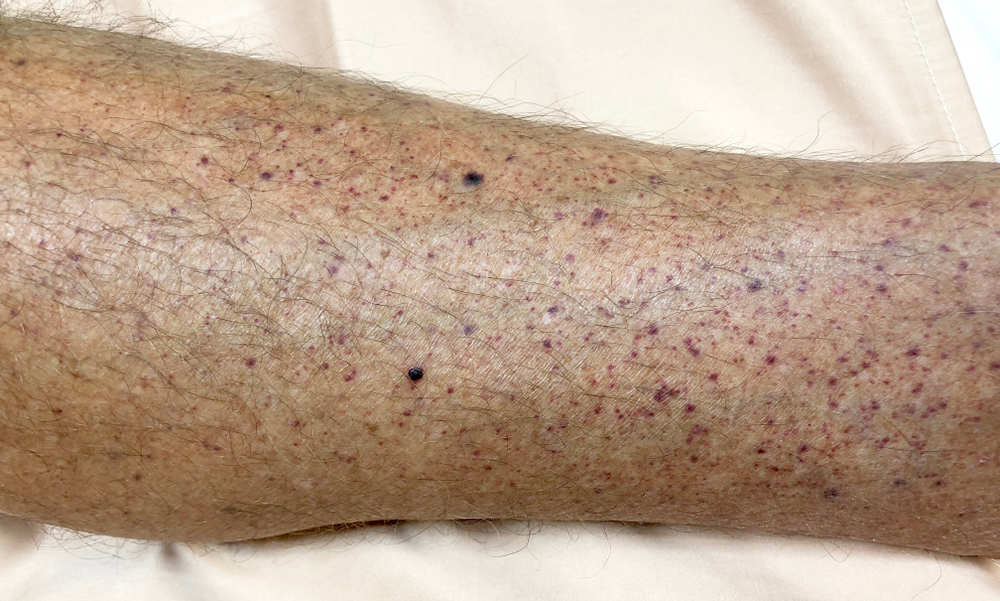
פורפורה בשל מחלת ITP (צילום shutterstock)
כשמתפתחים התסמינים האופייניים ל-ITP – נדרשת פנייה דחופה לרופא לתהליך האבחון.
כשמתפתח דימום שאינו נפסק חרף טיפול עזרה ראשונה ביתי – מדובר במצב חירום רפואי שמחייב פנייה דחופה למוקד רפואי/ לחדר מיון.
תסמינים שמהווים "דגל אדום" ומחייבים פנייה מיידית לרופא כוללים: שטפי דם חדשים על העור ככתמים או נקודות שלא נעלמים בלחיצה, דימום ממושך חריג במהלך הווסת, או בדימום מהאף או החניכיים – שאינו נעצר בנקל.
הסיבות לתרומבוציטופניה על רקע חיסוני
תרומבוציטופניה חיסונית קשורה בתהליך אוטואימוני שמבטא הפרעה כלשהי בפעילות מערכת החיסון הטבעית של הגוף - מערכת החיסון תוקפת בטעות את טסיות הדם, שתפקידן בגוף לסייע בקרישת הדם במקרה של חבלות ודימומים.
תהליך זה מתפתח לרוב בילדים על רקע הידבקות בזיהום כלשהו, ובקרב מבוגרים תועדו מקרים של התפתחות המחלה לאחר הידבקות בנגיפי הפטיטיס, HIV והחיידק הליקובקטר פילורי. באפריל 2020 דווח בכתב העת New England Journal of Medicine על התפתחות ITP גם על רקע הידבקות בנגיף הקורונה.
מאחר ורוב טסיות הדם מסולקות מהגוף אצל החולים דרך הטחול, הסרת הטחול מהווה חלופה טיפולית לחולים. עם זאת, בשנים האחרונות נמצא במחקרים כי חלק מטסיות הדם מסולקות אצל החולים מהגוף דרך הכבד במנגנון שונה, כך שהסרת הטחול עשויה לעתים שלא להועיל לשיפור במצב המחלה.
כמו כן, אם בעבר מחקרים הניחו כי המחלה מתבטאת למעשה בהרס מוגבר של טסיות דם בטחול, הרי שבשנים האחרונות נמצא כי הנוגדנים שנוצרים במחלה משפיעים אף על תאי 'מגקריוציטים' במח עצם שמהם נוצרים טסיות הדם – גילוי שהוביל לפיתוח תרופות חדשות למחלה שבפעילותן מגבירות את ייצור טסיות הדם במח העצם.
תרומבוציטופניה חיסונית עשויה להתפתח כמחלה משנית למחלה אחרת או לטיפול תרופתי. בין השאר תועדו מקרים של התפתחות המחלה בקרב ילדים וכן מבוגרים עם מחלות דלקתיות כגון זאבת, תסמונת אנטי פוספוליפידית (APLS) המאופיינת בהפרעות קרישה ומקושרת לסיבוכי הריון ומחלות המטולוגיות שונות ואחרות.
שכיחות של תרומבוציטופניה על רקע חיסוני
ITP מוגדרת כמחלה נדירה, ובאתר המחלות נדירות Orphanet נאמדת שכיחותה ב-1 עד 5 מקרים חדשים לכל 10,000 תושבים. המחלה שכיחה יחסית בקרב נערות ונשים צעירות.
סיבוכים של תרומבוציטופניה על רקע חיסוני
דימום בלתי פוסק
דימום מסיבי שאינו פוסק מהווה סיבוך נדיר של ITP – אך עשוי להתרחש, ובמקרים אלה שמאופיינים בירידה של רמות ההמוגלובין בדם בקצב של 1 גרם לדציליטר דם לשעה – המדובר במצב מסכן חיים שמחייב לפנות במהירות למוקד רפואי/ חדר מיון לצורך קבלת עירוי של טסיות דם שמקורן במנות דם, סטרואידים ואימונוגלובולינים לפי הצורך, במטרה לחדש את רמת טסיות הדם הנדרשת להפסקת הדמם.
דימום בלידה
בקרב נשים הרות, ירידה בספירת טסיות הדם שמעידה על תרומבוציטופניה חיסונית מעלה את הסיכון לדימומים בלידה ומחייבת הפנייה ליחידה להיריון בסיכון וטיפול תרופתי בהיריון תחת מעקב.
דימום תוך מוחי
סיבוך נדיר של תרומבוציטופניה על רקע חיסוני היא דימום תוך מוחי (המורגי), שעשוי להיות קטלני. מחקר בריטי שפורסם עוד בספטמבר 1994 בכתב העת Archives of Diseases in Childhood אומד את שכיחות הסיבוך בכ-0.1% מכלל הילדים החולים – סיבוך ששכיח במיוחד בקרב ילדים עם ספירת טסיות נמוכה מ-10 עד 15 אלף למיקרוליטר דם.
אבחון של תרומבוציטופניה על רקע חיסוני
אבחון מחלת ITP מבוסס בעיקרו על בדיקת דם שמעידה על ספירה נמוכה של טסיות דם (Platelets) שדורשת הפנייה לרופא מומחה להמטולוגיה.
רמות תקינות של טסיות הדם בספירה הן בערכים שבין 150 ל-450 אלף למיקרוליטר דם. המחלה מאובחנת כשספירת הטסיות בבדיקת דם נמוכה מ-100 אלף טסיות למיקרוליטר דם.
רמות נמוכות במיוחד של טסיות דם – פחות מ-5,000 טסיות למיקרוליטר דם – מלוות לרוב בדימומים משמעותיים באיברים פנימיים, לרבות במערכת העיכול ולעתים גם דימומים תוך גולגולתיים במוח. במקרים אלה גם קיים סיכון לדימומים פנימיים על רקע חבלות קלות יחסית.
מעבר לספירת הדם תבוצע לרוב במסגרת האבחון גם בדיקת משטח דם (מריחת הדם על זכוכית נושאת וצפייה במיקרוסקופ) לאימות הממצאים ושלילת מצבים רפואיים אחרים.
הבדיקה הקלינית עשויה לכלול גם מישוש של הכבד, הטחול ובלוטות הלימפה – לזיהוי איברים מוגדלים.
בתהליך האבחון נדרש הרופא לעתים לשלול סיבות אחרות לדימומים ולספירת טסיות נמוכה, לרבות מחלות וטיפולים תרופתיים שונים שעשויים להוביל לתרומבוציטופניה משנית ומחלות אוטואימוניות נוספות וכן לשלול שינויים ברמות ספירת תאי הדם הלבנים וההמוגלובין ושינויים במבנה טסיות הדם.
במקרים של מאובחנים ב-ITP שלא מגיבים לטיפול התרופתי המקובל נדרשת לעתים גם שאיבת מח עצם ובדיקות לנוכחות זיהומים (כמו HIV, הפטיטיס C והליקובקטר פילורי), במטרה לשלול מצבי תחלואה נוספים.
הטיפולים בתרומבוציטופניה על רקע חיסוני
בשנים האחרונות התפתח משמעותית הטיפול ב-ITP לאור גילוי המנגנונים הביולוגיים שקשורים בהשפעות המחלה על תהליך היווצרות טסיות הדם במח העצם.
ילדים ואנשים שסובלים מתרומבוציטופניה קלה לרוב אינם זקוקים לטיפול ייעודי, ובמקרים אלה ניתן להסתפק במעקב רפואי ובדיקות דם תקופתיות לרמות טסיות הדם. כ-70% מהילדים שמפתחים את מחלה מחלימים ללא טיפול בחלוף כשישה חודשים.
אצל ילדים שנוטים להיפצע וחשופים לסיכון מוגבר לדימומים – מומלץ לעתים להתאים טיפול תרופתי גם במצבים קלים. טיפולים ב-ITP נדרשים גם במצבים שמוגדרים כהשגחה ומעקב במצבים מסוימים, לרבות אחרי חבלת ראש ולפני ניתוחים.
מבוגרים שמאובחנים עם תרומבוציטופניה על רקע חיסוני לרוב מפתחים תחלואה כרונית שאף עשויה להחמיר, ועל כן נדרשים לטיפול רפואי.
תרופות ל-ITP
קו טיפול ראשון
קו הטיפול התרופתי הראשון במחלת ITP בישראל כולל טיפול בסטרואידים, עירוי אימונוגלובולינים וחיסון 'אנטי D'.
סטרואידים
בשלב הראשון ניתנים למטופלים סטרואידים כגון פרדניזון, אולם לרוב לפרקי זמן קצרים בלבד – שבועות ספורים או חודשים מעטים, אם כי ניתן לטפל בסטרואידים גם לתקופה ממושכת יותר במינונים נמוכים ועד לעלייה ברמות הטסיות שנצפית בבדיקת דם. שימוש ממושך בסטרואידים, בעיקר בקרב ילדים ואף בקרב מבוגרים – מעלה את הסיכון לסיבוכים רבים, לרבות נטייה לזיהומים, סוכרת ואוסטיאופורוזיס.
עירוי אימונוגלובולינים
במקרים שבהם סטרואידים אינם מועילים לשיפור ברמת טסיות הדם בטיפול קצר טווח, מקובל לטפל עירוי לווריד של אימונוגלובולינים (IV-IG) – תמיסה המכילה נוגדנים אנושיים שמופקת ממנות של תורמי דם. תרופה זו גם משמשת לטיפול במצבי חירום שבהם מתפתח דימום שאינו פוסק או כשנדרשת עלייה מהירה בספירת טסיות הדם לפני ניתוחים. עם זאת, השפעת האימונוגלובולינים על רמות טסיות הדם לרוב אינה קבועה וחולפת כעבור כשבועיים.
חיסון 'אנטי D'
לעתים מוצע טיפול בחיסון 'אנטי D' – חיסון המכיל נוגדנים ספציפיים מסוג 'אימונוגלובולין G', שמשמש גם כטיפול למניעת התפתחות נוגדנים לכדוריות דם אדומות מסוג Rh חיובי אצל אנשים עם סוג דם Rh שלילי.
קווי טיפול מתקדמים
קווי הטיפול המתקדמים במחלת ITP כוללים כיום תרופות חדשות שמגבירות את ייצור טסיות הדם במח העצם ולעתים תרופות נוספות. בישראל חיים לפי הערכות כ-150 חולי ITP שעמידים לטיפולים המקובלים בסטרואידים ועירוי אימונוגלובולינים.
תרופות שמעלות את ייצור טסיות הדם
בשנים האחרונות פותחו מספר תרופות חדשניות שמגבירות את ייצור טסיות הדם במח העצם. תרופות אלו מחקות את הפעולה של ההורמון הטבעי 'תרומבופואטין' (Thrombopoietin המסומן בקיצור TPO), ולכן הן מכונות 'תרופות תרומבומימטיות'. אלו הוכחו כמועילות במקרים קשים של ITP העמידים לטיפול בסטרואידים.
תרופות אלה כלולות בישראל בסל הבריאות הממלכתי לחולי ITP קשים (עם ספירת טסיות נמוכה מ-30 אלף למיקרוליטר דם) העמידים לטיפולים בסטרואידים ובעירוי אימונוגלובולינים. בעבר אושרו התרופות בסל רק לחולים שעברו כריתת טחול, אולם מגבלה זו הוסרה בשנת 2020 על רקע מאבק חולים.
תרופות נוספות
מגוון של תרופות נוספות משמשות לטיפול בחולי ITP, אם כי השימוש בהן ירד בשנים האחרונות עם ההכנסה לסל של התרופות החדישות שמעלות את ייצור טסיות הדם:
- סטרואידים במינונים גבוהים.
- תרופות שפועלות כנגד תגובת המערכת החיסונית שמובילה לפגיעה ברמת טסיות הדם, שהוכחו כמועילות לחלק מהמטופלים.
- תרופות אשר מדכאות את מערכת החיסון – אימונוסופרסנטים.
- תרופה שמכילה חומצה טראנקסאמית (TXA – קיצור של Tarnexamic Acid) שאינה פועלת על הטסיות, אלא פועלת לוויסות חלקים אחרים של מנגנון הקרישה. התרופה משמשת במגוון מצבים, למשל לטיפול בנערות עם ITP שסובלות מדימום ווסתי כבד.
אשפוז
מטופלים עם רמות נמוכות של טסיות דם מתחת ל-30 אלף למיקרוליטר דם נזקקים לעתים להשגחה באשפוז עד להעלאת רמות טסיות הדם.
אשפוז נדרש בעיקר במקרים של דמם בלתי פוסק מהריריות (למשל מהאף והחניכיים), במקרה של טראומה שמעלה את הסיכון לדימום פנימי, כשקיים חשד לדימום תוך מוחי מסכן חיים ולעתים אצל ילדים שנדרשים למתן תרופות בעירוי לווריד.
ניתוחים
במקרים שבהם התרומבוציטופניה על רקע חיסוני עיקשת ונמשכת חרף הטיפול התרופתי – ייתכן ויומלץ על ניתוח לכריתת הטחול המכונה בעגה הרפואית 'ספלנקטומי' (Splenectomy).
הטחול הוא הגורם המרכזי להרס טסיות הדם ב-ITP והסרתו מובילה במקרים רבים לעלייה בספירת הטסיות ולהפוגה מהמחלה, אם כי בשנים האחרונות התגלה כי רק 60% מהטסיות שנהרסות במחלת ITP מסולקות מהטחול, וחלקן מסולקות בכבד, ועל כן בחלק מהמקרים ניתוח לכריתת הטחול לא יוביל להחלמה.
לפני כריתת טחול יש לבצע חיסונים. מתן חיסונים תוך כדי טיפול תרופתי מדכא חיסון הוא פחות יעיל, ולכן לא רצוי. יש לציין כי הסרת הטחול לצמיתות גם מלווה בעלייה בסיכון להידבקות בזיהומים (ולכן חשוב להתחסן). לרוב נמנעים מכריתת טחול אצל ילדים חולי ITP מתחת לגיל 5.
טיפול במצבי חירום
במצבי חירום רפואיים של דמם בלתי פוסק נדרש עירוי של טסיות דם שמקורן בתורמי דם, לעתים בשילוב של סטרואידים ו/או עירוי אימונוגלובולינים.
החיים עם תרומבוציטופניה על רקע חיסוני
אנשים עם תרומבוציטופניה על רקע חיסוני עשויים לסבול מחולשה שמקורה אינו תמיד ברור, ויש הגורסים שהיא קשורה לזיהום שהוביל להתפרצות המחלה. על רקע העייפות עשויה להתפתח גם מצוקה נפשית, לרבות דיכאון.
חוקרים אמריקאים דיווחו באוקטובר 2016 בכתב העת American Journal of Hematology על שיעור גבוה של מאובחנים עם תסמיני דיכאון מקרב חולי ITP בוגרים הן במדגם בבריטניה בו תועדו 25% מהחולים עם דיכאון (בהשוואה ל-3% באוכלוסייה) והן במדגם בארה"ב שבו תועדו 16% עם דיכאון (בהשוואה ל-2% באוכלוסייה). מחקרי מעקב מצביעים גם על שיעור גבוה של חולים עם חרדה – בין השאר על רקע הסיבוכים הקשים שנקשרו למחלה.
בנובמבר 2017 נוסדה בישראל עמותת חולי ITP ISRAEL המנוהלת על ידי חולים והורי ילדים לחולים ומסייעת בקידום זכויות ושיפור איכות חיי החולים ומשפחותיהם.
לחולי ITP מומלץ על מספר פעולות שעשויות לשפר את איכות החיים:
פעילות גופנית: חולים הנמצאים בהפוגה יכולים לבצע פעילות גופנית ללא הגבלה. עם זאת, כשספירת הטסיות מאוד נמוכה ו/או קיימת נטייה לדמם – מומלץ להימנע מפעילות ספורטיבית, ובעיקר פעילות שכרוכה במגע שחושפת את המטופל לפגיעות ראש שעלולות לגרום לדימום תוך מוחי קטלני, כגון כדורגל, כדורסל ואומנויות לחימה.
ערנות לסימנים של זיהומים: אנשים עם תרובוציטופניה על רקע חיסוני שעברו ניתוח לכריתת הטחול נדרשים להיות ערים לסימני הידבקות בזיהומים – ובעיקר חום גבוה, ובמקרים אלה חייבים לפנות לטיפול רפואי, מאחר והם בסיכון לפתח זיהומים קשים יותר מהאוכלוסייה הכללית.
הימנעות מתרופות מסוימות: למאובחנים עם ITP עם ספירת טסיות נמוכה במיוחד חשוב להפסיק נטילתן של תרופות שעשויות לעכב את פעילותן של טסיות הדם שנמכרות גם ללא מרשם רופא, לרבות אספירין, משככי כאבים מקבוצת NSAIDs כמו איבופרופן (נורופן, אדקס ואדוויל) ותוספי תזונה שמכילים תמציות מהצמח ג'ינקו בילובה.
ד"ר אשר וינדר הוא מומחה להמטולוגיה ומנהל בנק הדם והיחידה לקרישת הדם במרכז הרפואי וולפסון
שירות לציבור, מוגש בחסות חברת נוברטיס
עדכון אחרון: אפריל 2021


רינה 1951
תודה רבה על המאמר המורחב. אני בת 69 וכשהייתי בת 42 גילו אצלי תרומבוציטופניה בבדיקת דם רגילה. הייתי כמה שנים במעקב בבית חולים במחלה ההמטולוגית ואחכ בקופת חולים. רמת טסיות הדם ירדה אצלי ל17,000 ועמדתי לקבל עירוי נסיוני. אני מאמינה בקשר גוף- נפש והתחלתי חדבר בתוכי אל הטסיות שיתגברו ויתרבו. לא יודעת אם זה עזר, אבל העובדות היו כאלו שרמת טסיות הדם החלה לעלות לאט לאט. בשלב מסויים כבר היו ברמה נורמלית נמוכה והיום בבדיקת דם יש לי 170 אלף טסיות. בצעירותי סבלתי ממחזור חודשי קשה, וקיבלתי הקסאקפרון. אמפולות כאלו קיבלתי לפני עקירת שן. המחלה הייתה אוטואימונית. לשמחתי עברה ומקווה שלא תחזור. מאחלת לכולם בריאות ורפואהה שלמה.
יעקב351
תודה רבה על המאמר! ללא ספק מאמר מושקע ומפורט שמסביר את מחלת הITP בצורה טובה מאוד! אני ממליץ למי שסובל מהמחלה לקרוא גם ב https://prod.dol.mymed.co.il/indication/ITP יש שם סיפור אישי של התמודדות עם המחלה ומאמרים נוספים