מפרקים (ראומטולוגיה)
מנהלי קהילה



דלקת חוליות מקשחת – כל מה שצריך לדעת
מהי דלקת חוליות מקשחת (אנקילוזינג ספונדיליטיס)? מה הסיבות להתפתחותה? מהם התסמינים המרכזיים של דלקת חוליות מקשחת? איך מאבחנים? ומה הטיפולים המוצעים לחולים? מדריך מקיף
דלקת חוליות מקשחת (AS, קיצור של אנקילוזינג ספונדיליטיס) היא מחלת מפרקים דלקתית כרונית עם מעורבות עיקרית של מערכת השלד הצירית הכוללת את עמוד השדרה ומפרקי הכסל עצה, אשר עלולה לגרום עם הזמן לאיחוי החוליות בעמוד השדרה, לירידה בגמישות של עמוד השדרה ולפגיעה ביציבות.
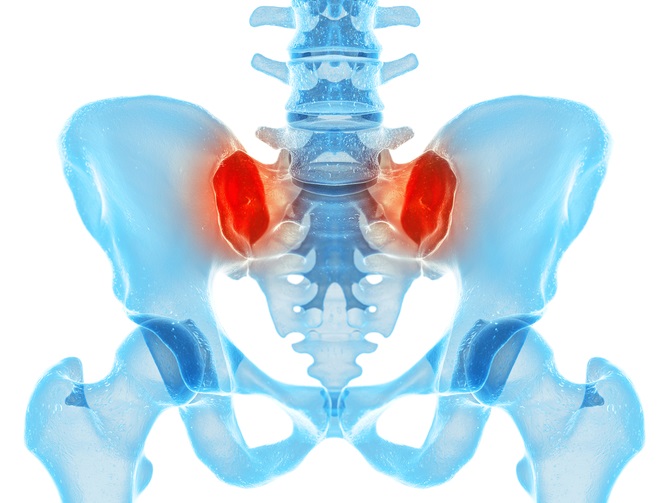
דלקתיות (באדום) במפרקי כסל עצה (צילום: shutterstock)
דלקת חוליות מקשחת מכונה גם 'מחלת בכטרב', ומוכרת עוד משחר ההיסטוריה: נמצאו תיעודים כי במצרים העתיקה שלושה מהמלכים הפרעונים לקו בה, לרבות רעמסס השני (הקרוי גם 'רעמסס הגדול').
דלקת חוליות מקשחת שכיחה בקרב גברים – בשיעור גבוה עד פי 3 יותר מאשר אצל נשים, ותסמיניה פורצים לרוב בגילי הבגרות הצעירה.
כיום, אין טיפול שמסוגל לרפא לחלוטין דלקת חוליות מקשחת, אך תרופות שונות, לרבות תרופות ביולוגיות שפותחו בשנים האחרונות – מסייעות להפחית את עוצמת התסמינים, להוביל להפוגה ולהאט את קצב התקדמות המחלה.
במדריך זה נסביר על:
דלקת מפרקים ללא עדויות רדיוגרפיות: השלב המוקדם של דלקת חוליות מקשחת
דלקת חוליות מקשחת כחלק מקבוצת דלקות המפרקים הספונדילוארטרופתיות
הסיבות וגורמי הסיכון לדלקת חוליות מקשחת
השלב המוקדם: דלקת מפרקים ללא עדויות רדיוגרפיות
באופן מסורתי, האבחנה של דלקת חוליות מקשחת התבססה על הממצאים בצילום רנטגן של האגן, אשר הצביעו על שינויים ונזק גרמי במפרק כסל עצה או שינויים גרמיים מתקדמים בעמוד השדרה, כגון עמוד השדרה המחובר לכל אורכו באמצעות גשרים גרמיים בין החוליות המכונה במבוק (Bamboo spine).
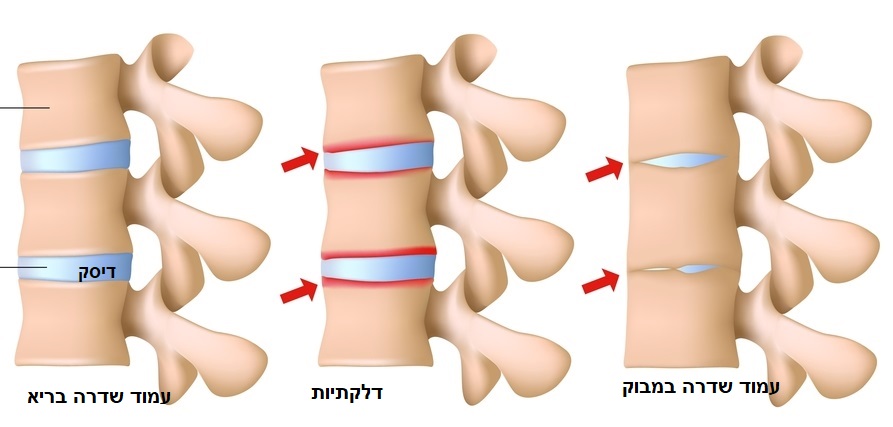
שינויים גרמיים מתקדמים בעמוד השדרה בעקבות אנקילוזינג ספונדיליטיס (צילום: shutterstock)
בקרב החולים עם דלקת חוליות מקשחת, השינויים הגרמיים הניתנים לזיהוי באמצעות צילום רנטגן מתרחשים לאחר תקופת מחלה ממושכת של שנים, כ-8-6 שנים לאחר הופעת התסמינים הקליניים.
בעשור האחרון, עם ההתקדמות של שיטות ההדמיה של מערכת השלד ובפרט שימוש נפוץ בבדיקות הדמיה מסוג MRI, המינוח הרפואי לגבי הגדרת דלקת חוליות מקשחת השתנה.
הדמיה של מפרק העצה והכסל באמצעות MRI מאפשרת לאבחן דלקת פעילה במפרק זה בשלבים המוקדמים של המחלה ועוד לפני התפתחות נזק גרמי משמעותי ובנוכחות של צילום אגן תקין. אותו שלב מוקדם של דלקת חוליות מקשחת, שבו ניתן לזהות את התהליך הדלקתי באמצעות MRI אך לא ניתן לזהות שינויים בבדיקת רנטגן – מכונה בעברית 'דלקת מפרקים ללא עדות רדיוגרפית' ובלעז non-radiographic axSpA. השלב הניתן לזיהוי באמצעות שינויים בצילום רנטגן של האגן למעשה, משקף את ההגדרה המסורתית של דלקת חוליות מקשחת.
המעבר משלב מוקדם למאוחר תלוי במשך זמן המחלה ובגורמים המצביעים על חומרת המחלה. חשוב לציין שלא כל החולים בשלב המוקדם יתקדמו לשלב של נזק גרמי שנצפה ברנטגן. גורמי סיכון להתקדמות המחלה כוללים מין זכר, דלקת נרחבת במפרקי כסל עצה ב-MRI, מדדי דלקת גבוהים בדם ונשאות הסמן הגנטי HLA-B27.
צורת הטיפול הינה זהה במחלה ללא עדות רדיוגרפית ובמחלה רדיוגרפית ותלויה במידת הפעילות של המחלה.
למידע מפורט על דלקת חוליות ללא עדות רדיוגרפית
המשפחה: דלקות מפרקים ספונדילוארטרופתיות
דלקת חוליות מקשחת (אנקילוזינג ספונדיליטיס) שייכת לקבוצת מחלות המכונה 'דלקות מפרקים ספונדילוארטרופתיות' ובלעז: axial spondyloarthritis ובקיצור axSpA, כאשר המכנה המשותף של המחלות השייכות לקבוצה זו הוא דלקת מסוג 'סאקרואילאיטיס' - דלקת של מפרק הסקרואיליאק שמחבר את עמוד השדרה התחתון לאגן, הקרוי גם 'מפרק העצה והכסל'.
דלקת חוליות מקשחת משמשת כאב טיפוס של דלקות מפרקים ספונדילוארתרופטיות ומהווה תת-קבוצה הגדולה ביותר מבין דלקות אלה. מחלות נוספות, כגון דלקת מפרקים פסוריאטית ודלקת מפרקים על רקע של מחלת מעי דלקתית – גם הן נכללות בקבוצה זו.
המאפיינים של קבוצת הדלקות המפרקים הספונדילוארטרופתיות כוללים: כאב גב בעל אופי דלקתי, דלקת במפרקים פריפריים ובאזורי החיבור של הגידים אל העצמות, דקטליטיס (דלקת לאורך האצבע המכונה גם "אצבע נקניקיה") וביטויים מחוץ למערכת השלד הכוללים דלקת עינית, פסוריאזיס ו/או מחלת מעי דלקתית.
דלקת מפרקים ספונדילוארטרופתית תאובחן בשילוב הדמיית MRI שמצביעה על דלקת במפרק העצה והכסל עם מאפיין קליני אחד לפחות של דלקת מפרקים ספונדילוארטרופתית או לחילופין בשילוב של תוצאה חיובית לנשאות של הסמן הגנטי HLA-B27 עם לפחות שני מאפיינים קליניים של דלקות מפרקים ספונדילוארטרופתיות.
תסמינים של דלקת חוליות מקשחת
התסמינים המקדימים שמאפיינים אנקילוזינג ספונדיליטיס כוללים:
כאבים בגב התחתון ובאגן – זהו התסמין הנפוץ ביותר לדלקת חוליות מקשחת.
נוקשות בעמוד השדרה ובעיקר בגב התחתון ובירכיים. לרוב מוכרת נוקשות בוקר בשעות הבוקר המוקדמות או לחילופין לאחר פרק זמן ממושך ללא פעילות, למשל אחרי נהיגה ממושכת במכונית או צפייה בסרט קולנוע.
כאבים בצוואר (שכיח יותר בקרב נשים).
ליקויים ביציבות ובין השאר התפתחות 'עקמת' (קיפוזיס) שמאופיינת בעיקול יתר של הגב העליון.
המחלה הדלקתית נוטה לרוב להתחיל במפרק האחורי של האגן – 'מפרק העצה והכסל' – ולהתפתח בהדרגה במעלה עמוד השדרה.
המחלה מאופיינת בכאב גב דלקתי, אשר לרוב מוחמר במנוחה, מעיר את החולה משנתו בלילה, ומלווה בנוקשות בשעות הבוקר האורכת כ-30 דקות לפחות שמשתפרת לאורך שעות היום ובזמן מאמץ, וזאת בניגוד לרוב כאב הגב המכאני הנפוץ אשר מוחמר אחרי מאמץ.
האזורים הדלקתיים שמושפעים בדלקת חוליות מקשחת ונוטים לכאבים ונוקשות כוללים בעיקר:
- גב תחתון עם/בלי הקרנה לעכוזים
- חוליות עמוד השדרה בגב התחתון
- צוואר
- אזורי החיבור של גידים ורצועות לעצמות עמוד השדרה ולעתים בעקב
- הסחוס שבין עצמות בית החזה והצלעות
- מפרקי הירכיים
תסמיני דלקת חוליות מקשחת עשויים להחריף או להשתפר עם הזמן, או להופיע לסירוגין בדפוס של התלקחויות.
*יעוץ מקצועי לסרטון: פרופ׳ אורי אלקיים מנהלת המכון הראומטולוגי במרכז הרפואי תל-אביב (איכילוב) ומנהלת קהילת מחלות מפרקים באתר כמוני
ביטויים נוספים מחוץ למערכת השלד של דלקת חוליות מקשחת כוללים:
אנתזיטיס: דלקת באזור החיבור של גידים או של ליגמנטים לעצם, כשבעיקר מעורבים גידים באזור עמוד השדרה ובעקב בכפות הרגליים, כמו גיד אכילס. הדלקות בגידים בגוף עלולות לגרום לכאבים באזור עצם הירך, הצלעות, עצם החזה וכן כאבים באזור העקב בעת דריכה על הרגל – כאבים שעוצמתם גבוהה בעיקר בשעות הבוקר. אנתזיטיס עשוי להופיע גם במערכת השלד עצמה ומאפיין גם דלקת מפרקים פסוריאטית.
דקטליטיס (אצבע נקניקיה): אצבע דלקתית ונפוחה בכפות הידיים או הרגליים (בעיקר בחולים שמאובחנים גם עם תסמיני פסוריאזיס) שמאפיינת גם דלקת מפרקים פסוריאטית.
דלקות בעיניים: הסיבוך השכיח ביותר של דלקת חוליות מקשחת הוא דלקת הענביה (אובאיטיס) שעלולה להוביל לכאבי עיניים מתמשכים, רגישות לאור וראייה כפולה/ מעורפלת. דלקת זו לרוב פוגעת בעין אחת בלבד ומופיעה בקרב כ-20% עד 30% מהלוקים בדלקת חוליות מקשחת. נשאות של הסמן הגנטי HLA-B27 ומשך מחלה ממושך מהווים גורמי סיכון להתפתחות של דלקת הענביה. אבחון דלקת עיניים אצל חולים בדלקת חוליות מקשחת מחייב טיפול מהיר וללא טיפול – הדלקתיות עלולה להוביל להצטלקות, עיוות האישונים והפרעות ראייה בלתי הפיכות.
פסוריאזיס: כעשירית מהמאובחנים עם דלקת חוליות מקשחת מפתחים גם פריחה עורית שמאפיינת פסוריאזיס.
מחלות מעי דלקתיות: דלקת חוליות מקשחת עשויה להיות מלווה גם במחלת מעי דלקתית מסוג קרוהן או קוליטיס כיבית בקרב עד כרבע מהמקרים. ככלל, דלקתיות במעי, לעיתים ברמה מיקרוסקופית בלבד, מופיעה בקרב עד 50% מהאנשים עם דלקות מפרקים ספונדילוארתרופטיות.
מחלות ריאה רסטריקטיבית: במקרים של דלקת חוליות מקשחת חמורה – הגוף נוטה לבנות גשרים גרמיים אשר בהדרגה מגשרים על החללים שבין חוליות עמוד השדרה ומובילים עם הזמן לאיחוי החוליות ונוקשות בבית הצלעות. כתוצאה, ניפוח הריאות עלול להיות מוגבל.
דלדול עצם ושברים בחוליות: דלקת חוליות מקשחת נוטה להוביל בשלבים הראשונים לדלדול עצמות בחוליות עמוד השדרה ונטייה גבוהה לשברים. מחקר משבדיה שממצאיו פורסמו במאי 2012 בכתב העת Arthritis Research & Therapy העלה כי בקרב מאובחנים עם דלקת חוליות מקשחת מגיל 50 ומעלה, 44% מאובחנים עם אוסטאופניה (צפיפות עצם נמוכה) ו-21% עם אוסטיאופורוזיס (צפיפות עצם נמוכה יותר). בקרב מאובחנים מתחת לגיל 50 – דלדול בעצמות זוהה בקרב 5% מהחולים.
פגיעה בחוט השדרה: שברים בחוליות עמוד השדרה עלולים להוביל ללחץ על חוט השדרה והעצבים העוברים בו וכך לגרום בהדרגה לפגיעה בחוט השדרה, אם כי מדובר בסיבוך נדיר.
מחלות לב וכלי דם: הפרעות קצב ממקור עלייתי-חדרי או תוך-חדרי מהוות הסיבוך הקרדיאלי השכיח בקרב חולי דלקת חוליות מקשחת. הפרעה מסתמית המתפתחת בקרב 2% עד 10% מחולים עם דלקת חוליות מקשחת היא אי-ספיקת המסתם האאורטלי - המסתם המפריד בין החדר השמאלי בלב לאבי העורקים. אי ספיקת מסתם אאורטלי מתפתחת בעיקר בחולים עם מחלה ממושכת. גם מחלת לב כלילית שכיחה יותר בקרב החולים עם דלקת חוליות מקשחת בהשוואה לאוכלוסייה הכללית. מחקר ישראלי רב מרכזי שפורסם באפריל 2018 בכתב העת Clinical Rheumatology, ומבוסס על נתוני כלל המבוטחים בקופת חולים כללית, העלה כי השכיחות של מחלת לב איסכמית בקרב אנשים עם דלקת חוליות מקשחת (14.1%) גבוהה מהשכיחות באוכלוסייה הכללית (6.36%). כמו כן, נמצא כי גורמי סיכון שונים למחלת לב כלילית שכיחים יותר בקרב מאובחנים במחלה, לרבות יתר לחץ דם, עישון סיגריות וסוכרת ועודף שומנים בדם.
השכיחות של דלקת חוליות מקשחת
ההערכות כי 5% מהאנשים עם כאבי גב סובלים מכאבים ממקור דלקתי, כשבחלק מהמקרים מדובר בדלקת חוליות מקשחת.
שכיחות המחלה נאמדת בכ-0.5% מהאוכלוסייה, ובאוכלוסייה הבוגרת מגיעה על פי הערכות עד כדי 1%, כפי שמוערך במדינות אירופה שבהן השכיחות נחשבת גבוהה יחסית. שיעורה באוכלוסיות ספציפיות שבהן מתועדת נשאות גבוהה של הסמן הגנטי HLA-B27 עשויה להגיע לכדי 6%.
בישראל, מחקר שהוצג בכנס הקולג' האמריקאי לראומטולוגיה (ACR) לשנת 2017 שהתבסס על סקר של 4,000 ישראלים יהודים בגילי 45-18, זיהה כי מעל לשליש (36%) סבלו מכאבי גב תחתון ו-6% מכאבי גב ממקור דלקתי. רק מיעוט מהמדגם כ-0.4% אובחנו עם דלקת חוליות מקשחת, אולם הערכת החוקרים כי השכיחות בפועל גבוהה יותר, ועשויה להתקרב ל-1% מהאוכלוסייה שנבדקה.
סיבות וגורמי סיכון לדלקת חוליות מקשחת
לא ידוע למדע מהו הגורם הישיר להתפתחות דלקת חוליות מקשחת, אולם ברבות השנים נקשרו גורמי סיכון שונים למחלה.
גנטיקה
מחקרים מצביעים כי נשאות של הסמן הגנטי HLA-B27 מעלה את הסיכון לדלקת חוליות מקשחת. עם זאת, רק חלק מהנשאים של HLA-B27 מפתחים את המחלה.
ניתן למצוא את הסמן הגנטי HLA-B27 בבדיקות סריקה גנטיות של מעל ל-90% מהחולים בדלקת חוליות מקשחת. סמן זה מאפיין גם חולים בדלקת מפרקים פסוריאטית - אם כי בשיעורים נמוכים יותר.
שכיחות הסמןHLA-B27 משתנה בעולם באופן מהותי באוכלוסיות שונות. בישראל, מחקר שפורסם עוד בשנת 1977 בכתב העת Journal of Rheumatology העלה כי שכיחות נשאות הסמן הגנטי HLA-B27 בקרב מאובחנים בדלקת חוליות מקשחת עומדת על 79% וגבוהה בהרבה מהשכיחות באוכלוסייה הכללית שעומדת על 3% בלבד.
מין
לגברים סיכון גבוה פי 3 לפתח דלקת חוליות מקשחת בהשוואה לנשים. גברים שמאובחנים במחלה לרוב גם חווים כאבים בעוצמה גבוהה יותר מאשר נשים. עם זאת, יש לציין כי מחקרים מהשנים האחרונות טוענים כי הפער בין המינים בשכיחות המחלה קטן יותר מזה שתועד בעבר. בשנים האחרונות אף יש הטוענים כי המחלה מתבטאת באופן שונה אצל נשים – בין השאר בשכיחות גבוהה יותר של כאבי צוואר ובריבוי של דלקות מסוג אנתיזיטיס (באזורי החיבור של הגידים) בהשוואה לגברים.
גיל
דלקת חוליות מקשחת נוטה להתפתח בעיקר בגיל ההתבגרות המאוחרת או בבגרות הצעירה.
אבחון דלקת חוליות מקשחת
דלקת חוליות מקשחת, בדומה לכלל דלקות המפרקים, מאובחנת באיחור בקרב רבים מהנפגעים, ובמיוחד אלו ללא הסמן הגנטי HLA-B27.
אבחון דלקת חוליות מקשחת נסמך על בדיקות הדמיה שמדגימות תהליך דלקתי פעיל ו/או נזק גרמי במפרקי כסל עצה וחוליות עמוד השדרה, תסמינים קליניים, רקע רפואי ושורת בדיקות הכוללת בדיקות מעבדה לסמן הגנטי HLA-B27.
האבחנה תקבע כשמתקיים שילוב הדמיית MRI שמצביעה על דלקת במפרק העצה והכסל עם מאפיין קליני אחד לפחות של דלקות מפרקים ספונדילוארטרופתיות: כאב גב בעל אופי דלקתי, דלקת במפרקים פריפריים ובאזורי החיבור של הגידים אל העצמות, דקטליטיס (אצבע נקניקיה) וביטויים מחוץ למערכת השלד הכוללים דלקת עינית, פסוריאזיס ו/או מחלת מעי דלקתית, או לחילופין בשילוב של תוצאה חיובית לנשאות של הסמן הגנטי HLA-B27 עם לפחות שניים מהמאפיינים הקליניים.
בדיקה גופנית
במהלך הבדיקה הגופנית, הרופא יבקש לרוב מהמטופל להניע את הצוואר לכיוונים שונים, ולהתכופף לכיוונים שונים כדי לבחון את טווח התנועה של עמוד השדרה ולאבחן הגבלות בתנועה שעשויות להעיד על התפתחות המחלה.
בנוסף, לחיצות באזורים שונים באגן ובגב התחתון והזזת הרגליים בתנוחות מסוימות אמורים לסמן אזורי כאב רגישים שאופייניים למחלה. בבדיקה הרפואית לרוב נבדקת מידת ההתפשטות של בית החזה בעת נשימה עמודה ונשיפת אוויר וכן מידת הגמישות של עמוד שדרה מתני. בנוסף, מבוצעת הבדיקה של מפרקים פריפריים.
בדיקות מעבדה
אין כיום בדיקת דם ספציפית שמאפשרת אבחון בדלקת חוליות מקשחת, אולם כשקיים חשד להתפתחות המחלה – מקובל להפנות את המטופלים לבדיקות דם לסמנים (מרקרים) שעשויים להעיד על דלקתיות מוגברת, כגון 'מדד שקיעת הדם' (ש"ד, ESR) ו 'חלבון CRP'. עם זאת, יש לזכור כי דלקתיות עשויה להעיד על מספר רב של בעיות רפואיות. סמני דלקת תקינים אינם בהכרח שוללים קיום של דלקת חוליות מקשחת.
כמו כן, מקובל להפנות מטופלים עם חשד לדלקת חוליות מקשחת לבדיקת דם לאיתור הסמן הגנטי HLA-27 שנקשר למחלה.
בדיקות הדמיה
בין בדיקות ההדמיה שמשמשות לאבחון דלקת חוליות מקשחת – בדיקות הדמיה מסוג MRI לאגן ולגב התחתון מאפשרות לזהות תהליך דלקתי פעיל במפרקי כסל עצה ובחוליות עמוד השדרה. הבדיקה מאפשרת כאמור לזהות את המחלה בשלבים המוקדמים, לפני הופעת שינויים בצילום רנטגן. כיום, בדיקת MRI הפכה לשגרה באבחון של דלקות מפרקים ספונדילוארתרופטיות (axSpA), בייחוד בשלבים המוקדמים של המחלה.
בדיקת רנטגן של אגן ועמוד השדרה מסייעת לזהות שינויים במפרק כסל עצה ובעצמות עמוד השדרה בשלב מאוחר. יש להדגיש כי בדיקה זו מאפשרת לאתר רק נזק גרמי בשלבים המתקדמים, ואינה מזהה תהליך דלקתי פעיל. יחד עם זאת, מקובל להתחיל את הבירור הרפואי של כאבי גב עם צילום רנטגן ובשלב השני להתקדם ל-MRI לפי הצורך הקליני.
בין השינויים המבניים שניתנים לצפייה בבדיקת רנטגן, במקרים של דלקת חוליות מקשחת מתקדמת: שינויים מבניים במפרקי עמוד השדרה ומפרקי כסל עצה המובילים להיצרות ו/או נזק מבני במפרק כסל עצה, להיווצרות גשרים גרמיים בין החוליות עד להיווצרות של Bamboo spine ("עמוד שדרה במבוק") – מצב המתבטא בעיקול יתר של הגב אחורנית, המכונה בשפה הרפואית 'לורדוזיס', או לחילופין כיפוף של הגב ולעתים אף הראש קדימה והתפתחות גיבנת – מצב המכונה בשפה הרפואית 'עקמת' או 'קיפוזיס'.
הדמיות מסוג סי.טי (CT) מהוות כלי מצוין לזיהוי מבנה אנטומי של העצמות, ולכן מדגימות היטב שינויים בעצמות ונזק מבני. בדומה לצילום רנטגן, בדיקת סי.טי. אינה נותנת מידע לגבי נוכחות של תהליך דלקתי פעיל. הבדיקה אינה מתאימה לזיהוי המחלה בשלב מוקדם וכרוכה בחשיפה לקרינה.
הטיפול בדלקת חוליות מקשחת
דלקות מפרקים ספונדילוארתרופתיות, ובכללן דלקת חוליות מקשחת, הן דלקות שעשויות להתבטא במצגים מגוונים, ולכן הן לרוב דורשות טיפול רב-מקצועי בשיטות שונות, המנוהל על ידי ראומטולוגים.
דלקת חוליות מקשחת היא מחלה כרונית, ואין כיום טיפול שמאפשר ריפוי מלא מהמחלה. מטרת הטיפול בדלקת חוליות מקשחת הוא הקלה בתסמינים – כאבים ונוקשות, שיפור בתפקוד ומניעה או עיכוב של שינויים במבנה עמוד השדרה וסיבוכים הנלווים למחלה.
בשנים האחרונות חדר לטיפולים בדלקות מפרקים קונספט של טיפול מכוון מטרה, שבו מתאים הרופא עבור המטופל טיפול תרופתי עם הסיכויים הטובים ביותר להגיע להפוגה או לפעילות נמוכה של המחלה. אצל חולה חדש המטרה היא לרוב הפוגה בתסמיני המחלה ובתהליך הדלקתי, ואצל מטופל שסובל מהמחלה לאורך שנים ולא ניתן להגיע להפוגה, המטרה היא להגיע לדרגת פעילות נמוכה של המחלה.
מדד לפעילות לדלקת חוליות מקשחת נקבע לפי הערכה של פעילות המחלה על ידי המטופל והרופא (Bath Ankylosis Spondylitis Disease Activity Index –BASDAS ) וכן מדד הכולל גם רמת הדלקת בדם (Ankylosis Spondylitis Disease Activity Score – ASDAS).
המטופל נמצא במעקב בתדירות של כל 4-3 חודשים, עם ניטור של מדדי פעילות המחלה המאפשר לקבוע תגובה לטיפול תרופתי. אם המטופל הגיע למטרה, הטיפול נחשב למוצלח ונמשך ואם לא – נהוג לשנות את תמהיל הטיפול.
תרופות
הטיפול התרופתי בקו הראשון לחולי דלקת חוליות מקשחת פעילה ניתן לרוב בתרופות לשיכוך כאבים מקבוצת NSAIDs - כגון ארקוקסיה, אתופן, סלקוקס ואחרות - שדורשות מרשם רופא. חלק מהתרופות כלולות בסל וחלקן ניתנות לרכישה בהנחות דרך הביטוחים המשלימים של קופות החולים.
ככלל, ביכולתן של תרופות מקבוצת NSAIDs למתן את הפעילות הדלקתית ולהפחית בכאבים ובתסמיני נוקשות בוקר, עם התחלת פעולה מהירה. אם מושגת הטבה, אף מומלץ להמשיך בתרופות אלה לאורך זמן, בהתחשב בתחלואה נלווית של המטופלים.
עם זאת, אין הוכחה חד-משמעית שמאפשרת לענות על השאלה האם התרופות הללו עוצרות את התקדמות המחלה/נזק גרמי. בדרך כלל, נהוג לתת טיפול במשך לפחות חודש ימים בלפחות שני תכשירים לפני הכרזה על תגובה לא מספקת לטיפול תרופתי.
במקרה של כיב קיבה, אי ספיקת לב, הפרעה בתפקוד כליות או כבד או מחלת מעי דלקתית, לא ניתן לטפל בתרופות אלה, ויש צורך בטיפול חילופי.
בקו הטיפול התרופתי השני לדלקת חוליות מקשחת, במקרים בהם תרופות מקבוצת NSAIDs חדלו להשפיע או אם התפתחו תופעות לוואי קשות כנגדן או במקרה של התוויות נגד – מקובל הטיפול בתרופות ביולוגיות לדלקת חוליות מקשחת.
טיפול בתרופות ביולוגיות מבוסס על הנדסת חלבונים אנושיים שמשמשים כנוגדנים או קולטנים למתווכי דלקת שונים (ציטוקינים דלקתיים) ובכך מעכבים/עוצרים את הפעילות הדלקתית בגוף.
הטיפול בתרופות הביולוגיות נדרש בקביעות ולאורך שנים והפסקתו עלולה לגרום לחזרה של הדלקת והתפרצות מחלה פעילה. עם זאת, במקרים מסוימים ניתן להפחית את המינון או להפסיק את הטיפול אחרי השגת הפוגה ממושכת.
הטיפול התרופתי הביולוגי בדלקת חוליות מקשחת ניתן בעיקר בשלוש קבוצות:
1. 'מעכבי TNF אלפא' - תרופות ביולוגיות שפועלות באמצעות חסימת פעילותו של החלבון 'TNF אלפא' שמשתתף בפעילות הדלקתית. בקבוצה זו, רמיקייד, רמסימה, אנברל, יומירה, סימפוני וסימזיה הכלולות בסל הבריאות הממלכתי לטיפול בדלקת חוליות מקשחת למטופלים שלא הגיבו לטיפול בתרופה מקבוצת NSAIDs.
2. 'מעכבי אינטרלוקין 17' - תרופות ביולוגיות שפועלות כנגד דלקתיות על ידי עיכוב החלבון 'אינטרלוקין 17' (IL-17) המעורב בדלקתיות שמיוחסת בין השאר לדלקת חוליות מקשחת, ובהן קוסנטיקס הכלולה בסל הבריאות הממלכתי לדלקת חוליות מקשחת קשה אם המטופל לא הגיב לטיפול בתרופה מקבוצת NSAIDs, וטאלץ שאינה כלולה בסל הבריאות הממלכתי להתוויה של דלקות חוליות מקשחת, אלא לדלקת מפרקים פסוריאטית.
3. 'מעכבי JAK' - תרופות ביולוגיות שפועלות כנגד דלקתיות על ידי עיכוב אנזימים מקבוצת JAK (קיצור של JAnus Kinases) - אנזימים אשר חסימתם בולמת למעשה את העברת האותות מחלבונים-ציטוקינים שונים. בקבוצה זו רינבוק הכלולה בסל הבריאות הממלכתי לדלקת חוליות מקשחת פעילה ומתקדמת, כקו טיפול ביולוגי שני והלאה, לאחר מיצוי טיפול בטיפול בתרופות הביולוגיות מקבוצת 'מעכבי TNF אלפא' וכן התרופה קסלג'אנז שאיננה כלולה בסל למחלה זו.
בישראל מאפשר סל הבריאות הממלכתי לרופאים ראומטולוגים להחליט במידה ומטופל נזקק לתרופה ביולוגית לדלקת חוליות מקשחת – האם להתחיל בטיפול בתרופה מקבוצת 'מעכבי TNF אלפא' או בתרופה מקבוצת 'מעכבי אינטרלוקין 17'. קבוצת 'מעכבי JAK' מיועדת כקו טיפול ביולוגי שני.
חברות התרופות מפעילות שירותי אחיות לתמיכה והדרכה במטופלים בתרופות הביולוגיות שלהן. לרשימת המוקדים לחצו כאן
עוד על הטיפולים התרופתיים לדלקת חוליות מקשחת
פיזיותרפיה
המאובחנים עם דלקת חוליות מקשחת לרוב מופנים לטיפולי פיזיותרפיה שעשויים לסייע בשיכוך כאבים, חיזוק שרירים וגמישות עמוד השדרה. לעתים יותאמו למטופלים תרגילי חיזוק וגמישות שיתבקשו גם לתרגל לבד בביתם. פיזיותרפיה מסייעת לשמר את הגמישות במפרקי חוליות עמוד השדרה ולשמר יציבה תקינה ככל שאפשר.
ליציבה נכונה מומלץ בעיקר על תרגילים לחיזוק הבטן והגב וכן על הקפדה על שינה איכותית.
הפסקת עישון בחולים מעשנים
בחולים מעשנים, מומלצת הפסקת עישון, לאור המחקרים אשר דיווחו על קצב התקדמות המחלה גבוה יותר בקרב חולים מעשנים בהשוואה לאלו שאינם מעשנים.
ניתוחים
רוב המאובחנים עם דלקת חוליות מקשחת אינם נדרשים לניתוחים, אולם במקרים חריגים – על רקע נזק חמור למפרקים שמלווה בהגבלה תנועתית או כשהתפתח כאב עז, או כשיש צורך בהחלפת מפרק – מקובל להמליץ על ניתוח.
ניתוחים לדלקת חוליות מקשחת יומלצו במצבים של:
- כאב עז בגב /או בצוואר שאינו מגיב לטיפול תרופתי ונוסף (פיזיותרפיה)
- נזק לעצבים על רקע פגיעה במבנה עמוד השדרה
- עמוד שדרה אינו יציב שהעצמות בו נוטות לשברים
- פגיעה ביכולת להותיר את הראש למעלה ולהישיר מבט
- הפרעה ביכולת התפקוד היומיומית על רקע פגיעה בעמוד השדרה, לרבות ביכולות אכילה ושתייה
שלושה סוגי ניתוחים עשויים להתאים למאובחנים עם דלקת חוליות מקשחת הסובלים מתופעות אלה:
אוסטאוטואמיה של עמוד השדרה: ניתוח שבו מתוקן ציר עמוד השדרה על ידי חיתוך העצמות לצורך קיצורן, הארכתן או שינוי מבני שלהן. ניתוח זה עשוי לשפר את היציבה ולתקן הפרעות מבניות בעמוד השדרה, אם כי גם לאחר ניתוח זה נותרת פגיעה כלשהי בתנועתיות וגמישות עמוד השדרה.
ניתוח מכשירני לאיחוי עמוד השדרה: ניתוח שמייצב את עמוד השדרה, ולעתים מבוצע אף כניתוח משלים לאחר אוסטאוטומיה של עמוד השדרה. בניתוח זה, המנתח מאחה יחד שתי עצמות או יותר באמצעות מכשירים שונים, כשבסוף התהליך החוליות המאוחות אינן יכולות לזוז. הניתוח משפר את היציבה אולם פוגע כמובן בגמישות עמוד השדרה.
ניתוח דקומפרסיה של עמוד השדרה: ניתוח זה מפחית מהלחץ שנגרם לעתים על רקע דלקת חוליות מקשחת לחוט השדרה – המוביל לפגיעות עצביות, חולשה, אובדן קואורדינציה ותחושות עקצוץ בגפיים. בניתוח זה מוסרים חלקים מעצמות חוליות עמוד השדרה כדי להפחית מהלחץ. הניתוח המקובל ביותר בשיטה זו קרוי 'למינקטומי' לכריתת אזור הקשת בחוליות מסוימות בעמוד השדרה.
מעבר לאלה, כאמור, למאובחנים עם דלקת חוליות מקשחת שסובלים מפגיעה במפרקי הירך או הברכיים – ניתן להציע ניתוח להחלפת מפרק – ניתוח שבמהלכו מוחלף המפרק הפגוע, לרבות שטח העצם והסחוס – בהתקן העשוי מתכת או פלסטיק.
*ד"ר ויקטוריה פורר היא רופאה בכירה במכון הריאומטולוגי במרכז הרפואי תל-אביב ע"ש סוראסקי (איכילוב)
עדכון אחרון: פברואר 2022

