מפרקים (ראומטולוגיה)
מנהלי קהילה



דלקת מפרקים פסוריאטית – מה שצריך לדעת
מהי דלקת מפרקים פסוריאטית (PsA)? מה התסמינים האופייניים? מהם גורמי הסיכון? איך מאבחנים? ומה הטיפולים העיקריים? מדריך מקיף

דלקת מפרקים פסוריאטית (Psoriatic Arthritis – ובקיצור PsA) ובעברית תקנית 'דלקת מפרקים ספחתית' מהווה סוג של דלקת מפרקים כרונית שמתפתחת על רקע של המחלה העורית הכרונית פסוריאזיס. למחלה מגוון הסתמנויות וביטויים קליניים, כולל דלקת במפרקים ודלקת במבנים הסמוכים למפרקים כגון אזורי החיבור בין גידים לעצם. בדומה לפסוריאזיס, גם דלקת מפרקים פסוריאטית מאופיינת בתקופות של התלקחויות והפוגות.
אצל רוב המטופלים שמאובחנים במחלה, פסוריאזיס מקדים את ההופעה של דלקת המפרקים לפחות במספר שנים - בממוצע כעשר שנים. עם זאת, בחלק מהמקרים מחלת מפרקים מופיעה יחד עם הופעת הנגעים העוריים, ובמיעוט המקרים - סביב 10% מהמאובחנים - דלקת המפרקים אף מקדימה את הפסוריאזיס, דבר שעשוי להקשות על האבחון בשלבים הראשוניים.
דלקת מפרקים פסוריאטית נמנית כאחת מקבוצת דלקות המפרקים הספונדילוארתרופתיות (SpA) להן מספר מאפיינים משותפים, ובכללן גם דלקת חוליות מקשחת ודלקת חוליות ללא עדות רדיוגרפית.
נכון להיום אין בנמצא טיפול שמרפא דלקת מפרקים פסוריאטית, אך טיפולים תרופתיים עשויים לשלוט על התסמינים ולמנוע החמרה בנזק למפרקים. ללא טיפול, המחלה עלולה להוביל לנכות תפקודית.
במדריך זה נענה על השאלות:
מה השכיחות של דלקת מפרקים פסוריאטית?
מהם התסמינים של דלקת מפרקים פסוריאטית?
מה הסיבות וגורמי הסיכון למחלה?
כיצד מאבחנים דלקת מפרקים פסוריאטית?
השכיחות של דלקת מפרקים פסוריאטית
פסוריאזיס היא מחלה די נפוצה שמאובחנת בקרב 2% עד 3% מהאוכלוסייה. לפי מחקרים – בין 15% ועד 30% מחולי פסוריאזיס מפתחים דלקת מפרקים פסוריאטית, שלרוב מתפתחת כעבור מספר שנים מהופעה של פסוריאזיס.
בישראל, מחקר שמתבסס על נתוני כלל המבוטחים בקופת חולים כללית אשר ממצאיו דווחו בינואר 2018 בכתב העת Arthritis Research and Therapy, העלה כי שכיחות המחלה נמוכה יחסית: 11 חולים לכל מאה אלף תושבים. עוד נמצא במחקר כי בין השנים 2006 ל-2015 שיעורי התחלואה במחלה בישראל כמעט והוכפלו, בעוד שבעולם כולו מדווח על יציבות בתחלואה. תחלואה בדלקת מפרקים פסוריאטית בישראל זוהתה בעבודה בעיקר בקרב יהודים, אנשים ממעמד סוציואקונומי גבוה ואנשים עם עודף משקל והשמנה.
תסמינים של דלקת מפרקים פסוריאטית
דלקת מפרקים פסוריאטית היא מחלה כרונית שעלולה להחמיר עם הזמן, אולם מאופיינת גם בתקופות של הפוגות, שבהן התסמינים משתפרים ואף נעלמים לזמן מה ולחלופין בתקופות של התלקחות שבהן התסמינים מחמירים. יש לציין כי המחלה הטרוגנית, ועשויה להתבטא באופן שונה ממטופל למטופל.
לחולים מאובחנים עם פסוריאזיס חשוב לשים לב לתסמינים אופייניים לדלקות מפרקים – ובמידה ומופיעים – ליידע את רופא העור כדי לקבל הפנייה לרופא ראומטולוג לבירור באשר להמצאות דלקת מפרקים פסוריאטית. ללא טיפול הולם, המחלה עלולה להוביל לפגיעה קשה במפרקים עד כדי נכות תפקודית.
תסמינים הקשורים למפרקים
דלקת מפרקים פסוריאטית עלולה להשפיע על מפרקים רק בצד אחד של הגוף או בשני הצידי הגוף.
התסמינים במפרקים שמושפעים מהמחלה דומים לאלו שנצפים אצל חולים בדלקת מפרקים שגרונתית, לרבות:
כאבים במפרקים
נוקשות במפרקים, ובכלל זה גם תופעה של נוקשות בוקר המקשה על הקימה מהמיטה, אשר מוקלת בהמשך היום
נפיחות במפרקים
חום ורגישות למגע במפרקים
בשונה מדלקת מפרקים שגרונתית, דלקת מפרקים פסוריאטית לעיתים אסימטרית ונוטה לערב מפרקים מרוחקים של האצבעות בכפות הידיים.
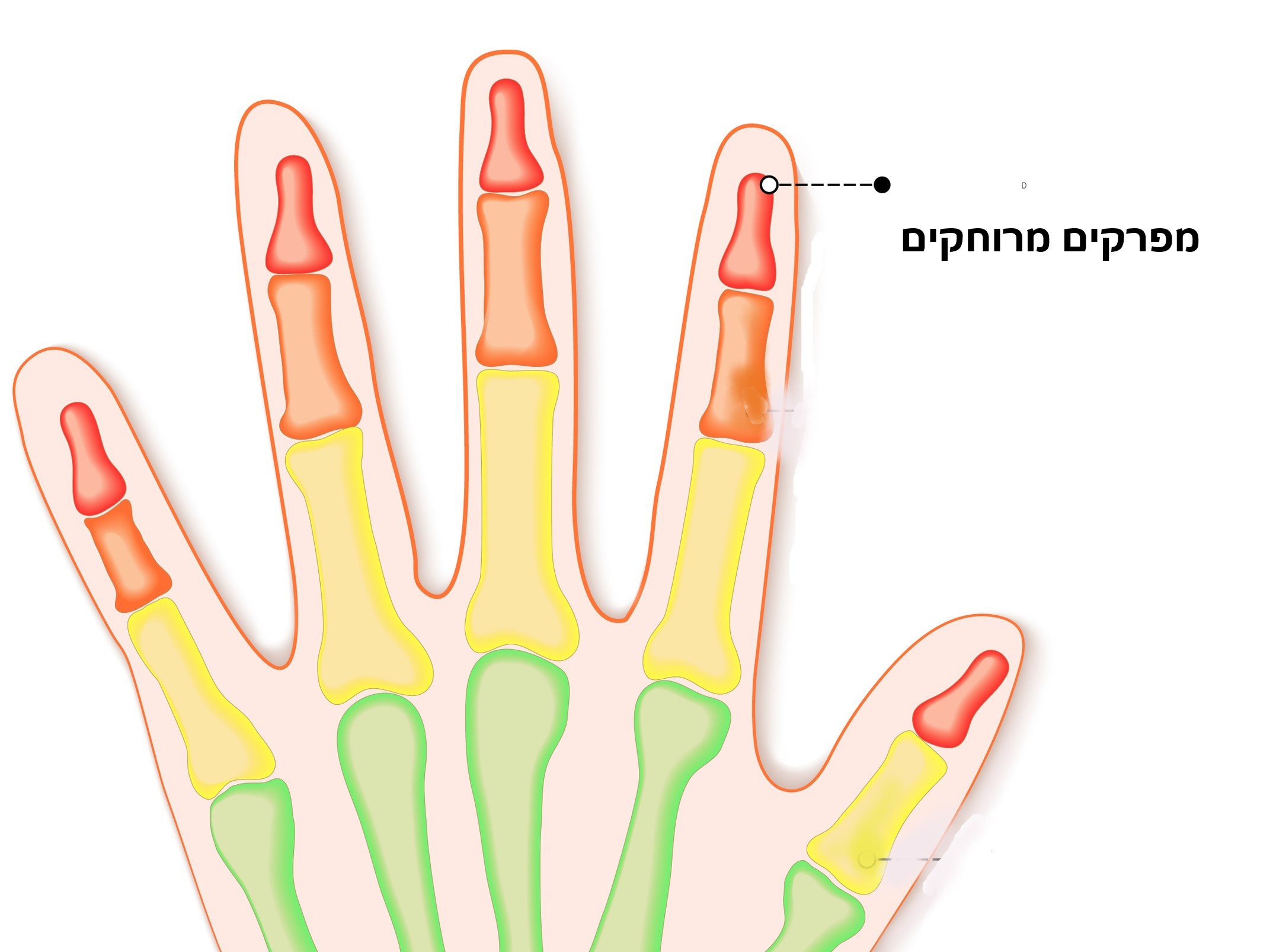
בשונה מדלקת מפרקים שגרונתית, דלקת מפרקים פסוריאטית נוטה לערב מפרקים מרוחקים של אצבעות בכפות הידיים (צילום: Shutterstock)
תסמינים שאינם במפרקים
מעבר לכך, תסמינים חוץ מפרקיים אופייניים לדלקת מפרקים פסוריאטית עשויים לכלול:
אצבע נקניקייה: אצבעות בכפות הידיים ו/או הרגליים שהתפתחה בהן דלקת הקרויה 'דקטיליטיס' הגורמת לאצבעות להראות כנקניקיות תפוחות, מראה שהוביל לכינוי – 'אצבעות נקניקיה'. התופעה מלווה בכאב משמעותי בשלב החריף של הדלקת.
כאבים בכפות הרגליים: כאבים בכפות הרגליים באזורים שבהם גידים ורצועות מתחברים לעצמות, ובעיקר בעקב – תופעה המכונה בעגה הרפואית 'דלקת בגיד האכילס' או 'אכילס טנדיניטיס'.
כאבי גב תחתון: כאבי גב תחתון עשויים אף הם להתפתח אצל חלק מהמאובחנים עם דלקת מפרקים פסוריאטית על רקע דלקתיות בחוליות עמוד השדרה – מצב הקרוי בשפה הרפואית 'ספונדיליטיס', לרבות דלקתיות בחוליות עצמן ו/או במפרקים המחברים בין עמוד השדרה והאגן –דלקת במפרק האגן (סקרואיליטיס).
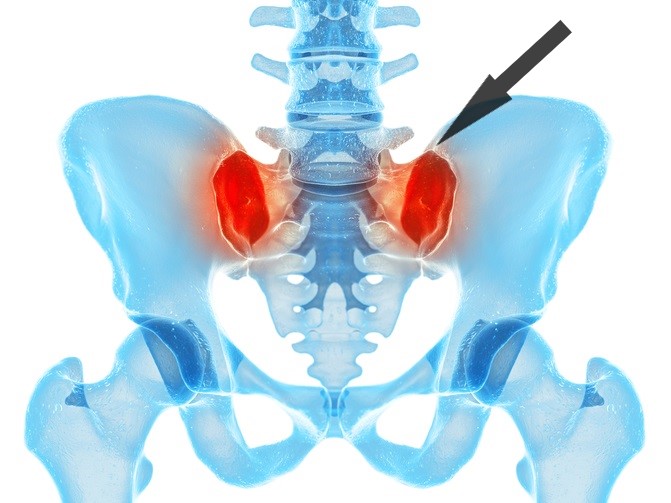
דלקת מפרקים פסוריאטית עשויה לערב דלקת במפרק האגן (צילום: Shutterstock)
*יעוץ מקצועי לסרטון: פרופ׳ אורי אלקיים מנהלת המכון הראומטולוגי במרכז הרפואי תל-אביב (איכילוב) ומנהלת קהילת מחלות מפרקים באתר כמוני
תסמינים עוריים
לצד אלה, דלקת מפרקים פסוריאטית מתבטאת גם בתסמינים עוריים שמאפיינים פסוריאזיס. פסוריאזיס מופיעה במגוון צורות, כשהנגעים השכיחים ביותר מופיעים כ'פסוריאזיס רובדי' – רבדים של נגעים אדומים מתוחמים מכוסים קשקשת כסופה עבה שנושרת בקלות. הנגעים מופיעים לרוב בקרקפת ובחלקים המיישרים של הגפיים (מרפקים וברכיים) אך יכולים להופיע בכל אזור בגוף. לעומת זאת, פסוריאזיס הפוכה מתבטאת בקפלים ובאזורים הסמויים - כמו מפשעות ובתי שחי – כאשר הנגע בדרך כלל פחות עבה אבל מציק, מגרד וכואב.
לדלקת מפרקים פסוריאטית עשויים להיות מספר ביטויים קליניים אופייניים במפרקים, כאשר במהלך השנים החולים יכולים לעבור מצורה אחת לשנייה. הצורות האופייניות למחלה כוללות:
דלקת במפרקים פריפריים בודדים (עד 3 מפרקים) - למשל מפרק ברך או קרסול – שמופיעה רק במפרקים בצד אחד הגוף ומכונה 'אוליגוארתריטיס א-סימטרית'.
דלקת מפרקים המערבת לרוב מספר מפרקים קטנים, אשר מתבטאת באופן סימטרי במפרקים בשני צידי הגוף ודומה בצורת ההתבטאות לדלקת מפרקים שגרונתית ומכונה 'פוליארתריטיס סימטרית'.
דלקת המערבת בעיקר את מפרקי עמוד השדרה המכונה 'ספונדיליטיס' ומתבטאת בין השאר בכאב גב דלקתי.
דלקת המערבת מפרקים מרוחקים של כפות הידיים (מפרקי DIP).
דלקת מפרקים הרסנית: שיעור קטן מהמאובחנים עם דלקת מפרקים פסוריאטית עלולים לפתח 'דלקת מפרקים הרסנית' (Arthritis Mutilans) – מחלת מפרקים כואבת שפוגעת בצורה קשה באצבעות הידיים ועלולה לגרום לנכות. מחלה זו, המאופיינת במראה ייחודי בצילומי רנטגן, גורמת עם הזמן להרס מפרקי קצות האצבעות בכפות הידיים (הקרויים 'מפרקי האצבעות הפרוקסימליים, PIP) ולאצבעות מקוצרות. בעגה המקצועית סיבוך זה מכונה לעתים 'אצבע טלסקופית', מאחר וניתן למשוך את האצבע החוצה. סיבוך זה מוביל עם הזמן לעיוותים באצבעות הידיים, פגיעה בתפקוד היומיומי ונכות.
סיבות וגורמי סיכון לדלקת מפרקים פסוריאטית
למרות שהסיבה להתפתחות דלקת מפרקים פסוריאטית אינה ידועה, לפי הערכות מדעיות, המחלה פורצת על רקע שילוב של גורמים גנטיים וסביבתיים.
גורמים כלליים
מספר גורמים כלליים נקשרו לדלקת מפרקים פסוריאטית:
פסוריאזיס: פסוריאזיסהוא כמובן גורם הסיכון המשמעותי ביותר להתפתחות עתידית של דלקת מפרקים פסוריאטית. יודגש כי ישנם מצבים בהם הדלקתיות במפרקים החלה עוד לפני הופעת הנגעים העוריים, אך בשלבים הראשונים היא אינה גלויה לעין, ולכן ברוב המקרים החולים יאובחנו תחילה עם פסוריאזיס. מבין חולי הפסוריאזיס, הסיכון לדלקת מפרקים פסוריאטית גבוה במיוחד אצל חולים עם פסוריאזיס מחלה המתבטאת בנגעים הממוקדים על גבי ציפורני כפות הידיים או הרגליים.
גיל: למרות שדלקת מפרקים פסוריאטית עשויה להתפתח בכל גיל, היא לרוב מופיעה בעיקר בקרב בוגרים בגילי 30 עד 50.
עודף משקל והשמנה: מחקרים מצביעים על כך שעודף משקל והשמנה עשויים להוות גורם להתפרצות המחלה. כך, מחקר מאיסלנד שמתבסס על מאגר נרחב של 75,395 חולים בפסוריאזיס מבריטניה, שממצאיו פורסמו באוגוסט 2012 בכתב העת Annals of the Rheumatic Diseases, מצא כי במעקב בין השנים 1995 עד 2010, הסיכון של חולי פסוריאזיס לפתח דלקת מפרקים פסוריאטית גבוה ב-9% לחולים בעודף משקל (כשמדד ההשמנה BMI הוא בין 25 ל-30 יחידות), גבוה ב-22% לחולים עם השמנה (כשמדד ההשמנה בין 30 ל-35 יחידות) וגבוה ב-48% לחולים עם השמנה חולנית (כשמדד ההשמנה הוא 35 יחידות ומעלה), בהשוואה לחולים במשקל תקין (עד 25 יחידות במדד ההשמנה).
במחקר שפורסם בינואר 2018 בכתב העת Arthritis Reseach & Therapy, חוקרים ישראלים מצאו כי בהשוואה לאנשים עם משקל תקין (כשמדד ההשמנה BMI היה בין 18.5 ל-25 יחידות), לאנשים עם עודף משקל (כשמדד ההשמנה תועד בין 25 ל-30 יחידות) היה סיכון גבוה ב-41% לדלקת מפרקים פסוריאטית, ואילו לאנשים עם השמנת יתר (כשמדד ההשמנה היה מעל ל-30 יחידות) היה סיכון גבוה ב-80%.
מחקר מאיטליה שפורסם בינואר 2013 בכתב העת Arthritis Care & Research העלה כי במעקב של שנתיים – מאובחנים עם דלקת מפרקים פסוריאטית והשמנה התקשו פי 2 יותר להגיע למצב של 'פעילות מחלה מינימאלית'.
גורמים גנטיים
מחקרים מעלים כי דלקת מפרקים פסוריאטית נוטה להתפרץ אצל אנשים עם היסטוריה משפחתית של המחלה או של פסוריאזיס. לפי מחקרים, לכ-40% מהאנשים עם דלקת מפרקים פסוריאטית יש לפחות קרוב משפחה אחד מדרגה ראשונה שמאובחן עם המחלה או עם פסוריאזיס.
חוקרים זיהו בשנים האחרונות מספר שינויים גנטיים (מוטציות) שנקשרו לדלקת מפרקים פסוריאטית. בעיקר זוהה קשר בין המחלה לבין הסמן הגנטי HLA-B27, אולם בשכיחות נמוכה יותר בהשוואה לחולים בדלקת חוליות מקשחת – ובעיקר בקרב חולים עם דלקת מפרקים פסוריאטית שמערבת את מפרקי עמוד השדרה, ומסיבה זו – בדיקה לנוכחות סמן זה בדם לא מבוצעת בדרך קבע למאובחנים בדלקת מפרקים פסוריאטית.
כמו כן, לכ-10% מהחולים עם דלקת מפרקים פסוריאטית ניתן לזהות סמנים גנטיים (מוטציות) שנקשרו במחקרים להתפתחות פסוריאזיס.
גורמים סביבתיים
גורמים סביבתיים נקשרו אף הם במחקרים להתפרצות דלקת מפרקים פסוריאטית ובכללם:
טראומה: מספר פרסומים בספרות הרפואית מזהים קשר אפשרי בין פגיעה טראומטית להתפתחות דלקת מפרקים פסוריאטית. כך, למשל, בתיאור מקרה שפורסם בנובמבר 2012 בכתב העת Canadian Family Physician מדווח על צבעי בן 39 שפיתח דלקת מפרקים פסוריאטית בעיקר בפרקי כפות הידיים בסמיכות לחבלה בידו על רקע פציעה בעבודה. קבוצת חוקרים מאיטליה זיהו עוד בשנות ה-90 כי במדגם של 300 חולים בדלקת מפרקים פסוריאטית עברו 8% מהמטופלים טראומה בשלושת החודשים שקדמו לאבחנת המחלה – שכיחות גבוהה בהשוואה לדלקות מפרקים אחרות, ובמאמר שפורסם באביב 1998 בכתב העת Clinical and Experimental Rheumatology מדווחים החוקרים כי קיימים מספר מאפיינים קליניים ייחודיים שמבחינים חולים שפיתחו דלקת מפרקים פסוריאטית על רקע טראומה בהשוואה לחולים אחרים. במחקר זה אף מכונה התופעה בשם של "דלקת מפרקים פסוריאטית פוסט טראומטית".
זיהום: זיהום חיידקי או נגיפי עשוי לעודד התפרצות דלקת מפרקים פסוריאטית אצל אנשים עם נטייה מולדת למחלה. סקירה של חוקרים מאיסלנד שפורסמה בנובמבר 2018 בכתב העת Rheumatology International מונה מספר עבודות שזיהו קשר בין זיהומים שונים לבין התפתחות דלקת מפרקים פסוריאטית, לרבות זיהום בחיידק הסטרפטוקוק וחיידק הכלמידיה ובנגיף ה-HIV, אולם ככלל – לא נמצא בניתוח קשר כולל בין זיהומים להתפתחות המחלה, והחוקרים קוראים להמשיך לבחון קשר מסוג זה.
גורמי סיכון להתלקחות של דלקת מפרקים פסוריאטית
מספר גורמים נקשרו במחקרים עם סיכון מוגבר להתלקחויות של דלקת מפרקים פסוריאטית, לרבות:
טראומה: פגיעה במפרק אצל אנשים עם דלקת מפרקים פסוריאטית עשויה לעודד התלקחות של המחלה, למשל מכה בברך.
זיהום בגרון: זיהום בגרון של חיידק הסטרפטוקוק.
לחץ נפשי: קיים מעגל קסמים מורכב בין לחץ לבין דלקת מפרקים פסוריאטית – החיים עם המחלה מעלים את רמות הלחץ והמצוקה הנפשית, ואילו לחץ ומצוקה נפשית גורמים להתלקחות המחלה, בדומה להשפעת הלחץ על פסוריאזיס. גם חוסר שינה זוהה כגורם סיכון להתלקחויות המחלה.
השמנה: במחקר בריטי שפורסם ביוני 2019 בכנס האיגוד האירופי לראומטולוגיה נמצא כי לאחר נטרול השפעות של משתנים מתערבים אפשריים כגון גיל, מין, עישון, משך מחלה וסוג הטיפול, קיים קשר משמעותי בין BMI גבוה לדלקת מפרקים פסוריאטית פעילה יותר, להשפעה גדולה יותר של המחלה על החיים ולנכות חמורה יותר.
עישון: עבודות שונות מצביעות על קשר מורכב בין עישון סיגריות לדלקת מפרקים פסוריאטית. מחקר אמריקאי שממצאיו פורסמו בינואר 2018 בכתב העת Annals of Rheumatic Diseases, מצא כי עישון מעלה את הסיכון להתפתחות דלקת מפרקים פסוריאטית באוכלוסייה הכללית אך קשור לסיכון מופחת להתפתחות המחלה בקרב אנשים עם פסוריאזיס. גם בהקשר לסיכון להתלקחויות – יש עבודות שמצביעות על קשר בין עישון להחמרה במחלה, ואילו ישנם מחקרים שאינם מזהים קשר מסוג זה.
תזונה: מספר מחקרים מזהים מרכיבים תזונתיים שעשויים לעודד התלקחויות של דלקת מפרקים פסוריאטית, לרבות צריכה מוגברת של סוכר, בשר אדום ויש אף עבודות שמדגימות קשר בין צריכה עודפת של מוצרי חלב לבין דלקתיות מוגברת והתלקחות המחלה.
סיבוכים של דלקת מפרקים פסוריאטית
דלקת מפרקים פסוריאטית עשויה להוביל להתפתחות סיבוכים:
סיבוכים בעיניים
בעיקר דלקת בענביה (אוביאיטיס) ודלקת בלחמית (קוניונקטיביטיס) הגורמות לעיניים דומעות וכואבות ולראייה מטושטשת.
מחלות לב וכלי דם
מחקרים מזהים קשר בין דלקת מפרקים פסוריאטית לסיכון מוגבר למחלות לב וכלי דם. מטה אנליזה בנושא שניתחה נתונים מ-11 מחקרים, וממצאיה פורסמו באפריל 2016, העלתה כי למאובחנים עם דלקת מפרקים פסוריאטית סיכון גבוה ב-43% למחלות לב וכלי דם, סיכון גבוה ב-68% להתקפי לב, סיכון גבוה ב-22% לאירועים מוחיים וסיכון גבוה ב-31% לאי ספיקת לב, בהשוואה לאוכלוסייה הכללית. המחקר לא בחן את הגורמים העומדים מאחורי הסיכון המוגבר למחלות לב וכלי דם הנלווה לדלקת מפרקים פסוריאטית, אך מומחים סבורים כי הקשר טמון בתהליכים הדלקתיים שמתרחשים בקרב אנשים עם דלקת מפרקים פסוריאטית וגורמים לדלקתיות בכלי הדם ולהאצת טרשת עורקים.
סוכרת
מחקרים מצביעים על סיכון מוגבר לאנשים עם דלקת מפרקים פסוריאטית לפתח סוכרת סוג 2. כך, למשל, מחקר מקנדה שפורסם בפברואר 2017 בכתב העת Journal of Rheumatology העלה כי המחלה מעלה ב-43% את הסיכון להתפתחות סוכרת, ככל הנראה על רקע המצב הדלקתי הכרוני שמעלה את הסיכון להתפתחות תנגודת לאינסולין.
קרוהן
עבודות שונות מדגימות קשר בין דלקת מפרקים פסוריאטית לבין סיכון מוגבר להתפתחות מחלות מעי דלקתיות ובעיקר קרוהן. כך, במחקר שממצאיו פורסמו בפברואר 2018 בכתב העת Annals of rheumatic Diseases, נמצא כי דלקת מפרקים פסוריאטית מעלה פי 2.96 את הסיכון לפתח קרוהן. ניתוח נתונים מ"מחקר האחיות" – מחקר מעקב אמריקאי נרחב, כפי שהופיעו ביולי 2013 בכתב העת Annals of Rheumatic Diseases, העלה כי לנשים עם דלקת מפרקים פסוריאטית סיכון גבוה פי 6.43 להתפתחות קרוהן, בהשוואה לאוכלוסייה הכללית.
אבחון של דלקת מפרקים פסוריאטית
כיום אין בדיקה אחת שמשמשת לאבחנה של דלקת מפרקים פסוריאטית, ואבחון המחלה מבוסס בין השאר על בדיקות לשלילת סיבות אחרות לכאבי מפרקים. תהליך האבחון מבוצע על ידי ראומטולוגים (מומחים למחלות מפרקים) וכולל מספר שלבים:
בדיקה גופנית
במהלך הבדיקה הגופנית לרוב נוהג הרופא לבחון את המפרקים בגוף לסימני נפיחות/ רגישות, טווח תנועה של מפרקים היקפיים ושל עמוד השדרה, לבחון את אצבעות הידיים והציפורניים לסימני נגעים חריגים ולבחון סימנים לרגישות בעת הפעלת לחץ על העקב.
בדיקות דם
בתהליך אבחון דלקת מפרקים פסוריאטית לרוב נעשה שימוש גם בבדיקות דם הבאות:
פקטור ראומטואידי: פקטור ראומטואידי (RF – קיצור של Rheumatoid Factor) ובעברית 'גורם שגרוני' הוא נוגדן המזוהה בבדיקות דם בקרב 70% עד 90% מהחולים בדלקת מפרקים שגרונתית, אולם אינו קיים לרוב אצל אנשים עם דלקת מפרקים פסוריאטית, ולכן בדיקה לנוכחות הנוגדן מאפשרת לעתים אבחנה מבדלת בין המחלות. יש לציין כי פקטור ראומטואידי עשוי להימצא גם בבדיקות דם של בריאים וגם בחולים עם מחלות אחרות.
בדיקת נוזל המפרקים במיקרוסקופ: בבדיקה זו שואב הרופא באמצעות מחט דגימה קטנה של נוזל מאחד המפרקים הדלקתיים (נוזל סינוביאלי), לרוב מהברך, וזו מועברת לבדיקה במעבדה תחת מיקרוסקופ, הכוללת בדיקת גבישים, במטרה לשלול אפשרות של מחלות גאוט (שיגדון) או פסוידו-גאוט (שיגדון מדומה).
בדיקות הדמיה
מספר בדיקות הדמיה עשויות לסייע באבחנה של דלקת מפרקים פסוריאטית:
רנטגן: צילום רנטגןיכול להצביע על שינויים מבניים במפרקי הגוף שמאפיינים דלקת מפרקים פסוריאטית, למשל במפרקי אצבעות הידיים.
אולטרה סאונד: אולטרה סאונד מאפשר לזהות דלקת במפרקים/ גידים/ מבנים הסמוכים למפרק על ידי רופא מיומן.
הדמיתMRI : הדמיה שמבוססת על קריאת שדת אלקטרומגנטיים מאפשרת להדגים שינויים ודלקת במפרקים, גידים וכן בחוליות עמוד השדרה ומפרק כסל עצה.
הטיפולים בדלקת מפרקים פסוריאטית
כיום אין בנמצא טיפול שמרפא דלקת מפרקים פסוריאטית, אך ישנם טיפולים שמאפשרים לשלוט על עוצמת הדלקתיות במפרקים, להפחית את התסמינים האופייניים במפרקים ובעור ולמנוע הידרדרות של המחלה לכדי נכות תפקודית.
תרופות לדלקת מפרקים פסוריאטית
בחירת הטיפול התרופתי לדלקת מפרקים פסוריאטית, לרבות תרופות ביולוגיות/ תרופות המורכבות ממולקולות קטנות, נגזר מצורת המחלה: ישנן תרופות יעילות יותר למחלה עורית ותרופות יעילות יותר למפרקים. לעתים יש מקום לשלב התאמה של הטיפול התרופתי על ידי רופא ראומטולוג ורופא העור, ובחלק מהמרכזים הרפואיים בישראל מבוצעות הערכות משותפות של רופאים משני תחומי מומחיות אלה למאובחנים במחלה.
התרופות המשמשות לטיפול בדלקת מפרקים פסוריאטית כוללות:
משככי כאבים מקבוצת NSAIDs
הטיפול הראשוני לחולים עם דלקת מפרקים פסוריאטית, במיוחד בצורה אוליגוארטיקולרית שמתבטאת בחמישה מפרקים לכל היותר ניתן לרוב בתרופות מרשם לשיכוך כאבים מקבוצת NSAIDs. טיפול זה אינו מתאים לרוב לדלקת מפרקים פוליארטיקולרית – במספר רב של מפרקים.
התרופות דורשות מרשם רופא, כגון ארקוקסיה, אתופן, סלקוקס ואחרות. חלק מהתרופות כלולות בסל וחלקן ניתנות לרכישה בהנחות דרך הביטוחים המשלימים של קופות החולים. ככלל, ביכולתן של תרופות אלה למתן את הפעילות הדלקתית ולהפחית בכאבים ובתסמיני נוקשות בוקר, עם התחלת פעולה מהירה.
תופעות הלוואי של שימוש ממושך בתרופות אלה עשויות לכלול כאבים/ אי נוחות בבטן, בעיות לבביות וסיבוכים בכבד ובכליות. במקרים של כיב קיבה, אי ספיקת לב, הפרעה בתפקוד כליות או כבד או מחלת מעי דלקתית, לא ניתן לטפל בתרופות אלה, ויש צורך בטיפול חילופי.
סטרואידים
לחולים בדלקת מפרקים פסוריאטית ניתנים לעתים סטרואידים ממשפחת הגלוקוקורטיקוידים בעלי פעילות אנטי דלקתית כללית, שבאפשרותם להקל על תסמיני דלקות מפרקים. הטיפול ניתן בעיקר בצורה של הזרקת סטרואידים בעלי השפעה ארוכה, כגון מתילפרדניזולון (דפומדרול, הקסטריאון וסלסטון), לתוך המפרק, סמוך למפרק או למעטפת של הגיד, להקלה של כאב ושל דלקת. השימוש בגלוקוקורטיקוידים סיסטמיים בדלקת מפרקים פסוריאטית הינו מצומצם לאור העובדה שטיפול זה עלול להחמיר את המצב של הפסוריאזיס.
תרופות מקבוצת DMARDs
הטיפול התרופתי העיקרי בדלקת מפרקים פסוריאטית לאחר שאובחנה ניתן בתרופות מקבוצה הקרויה בשם הכולל conventional synthetic DMARDs (קיצור של conventional synthetic Disease Modifying Anti-Rheumatic Drugs).
קבוצה זו מכילה תרופות מקבוצות שונות – מטוטרקסט, ערבה וסלאזופירין – הפועלות לדיכוי של המערכת החיסונית, אשר משפיעות על מהלך המחלה הדלקתית או בעלות יכולת לעצור את התקדמות המחלה. השפעתן של תרופות מקבוצה זו על דלקת המפרקים נצפית תוך חודש עד שלושה חודשים מתחילת הטיפול.
הטיפול עשוי להינתן בתרופה אחת בקבוצת ה-DMARDs, ובמקרים רבים בשילוב של שתי תרופות מהקבוצה. מטוטרקסט נחשבת כתרופת העוגן ובמקרה של אי-סבילות ניתן להחליפה בטיפול בערבה. תופעות הלוואי האפשריות משתנות, וסיבוכי התרופות בקבוצה זו עשויים לכלול פגיעה בכבד ודיכוי של מוח העצם.
תרופות ביולוגיות או מולקולות קטנות
קווי הטיפול התרופתיים מתקדמים בדלקת מפרקים פסוריאטית ניתנים בתרופות ביולוגיות, שמבוססות על הנדסת חלבונים אנושיים שמשמשים כנוגדנים או קולטנים למתווכי דלקת שונים (ציטוקינים) ובכך מעכבים/עוצרים את הפעילות הדלקתית בגוף.
בשנים האחרונות אושרו תרופות ביולוגיות ומולקולות קטנות (כגון מעכב JAK) רבות במנגנונים שונים לדלקת מפרקים פסוריאטית, לרבות תרופות מקבוצת 'מעכבי TNF', 'מעכבי אינטרלוקין 12/23'; 'מעכבי אינטרלוקין 17'; 'מעכב שפעול תאי T'; 'מעכבי אנזים PDE4'; ו'מעכבי JAK', וללא העדפה מוכחת לתרופה אחת על פני אחרת. סל הבריאות הממלכתי מאפשר להתאים אישית לכל מטופל את התרופה הביולוגית שנראית כיעילה ביותר עבורו.
כיום קיימת מגמה של הקדמת קווי הטיפול בתרופות הביולוגיות לדלקת מפרקים פסוריאטית. בהמלצות העדכניות של האיגוד האמריקאי למחלות ריאומטיות נקבע במפורש כי במקרים קשים של דלקת מפרקים פסוריאטית מומלץ לטפל בתרופות ביולוגיות כקו טיפול ראשון. בהמלצות האירופיות נקבע כי ניתן להתקדם לטיפול ביולוגי לאחר כישלון של טיפול במטוטרקסט בלבד. עם זאת, נכון לשנת 2020 בישראל טרם חל יישום של ההמלצות הללו, ולפי תנאי סל הבריאות הישראלי יש למצות טיפול בדלקת מפרקים פסוריאטית לפחות בשתי תרופות מקבוצת DMARDs conventional synthetic שאחת מהן היא מטוטרקסט, שניתן בהן טיפול במשך שלושה חודשים רצופים לפחות, כדי להתקדם בהמשך לטיפול הביולוגי/מולקולות קטנות.
עוד על הטיפול התרופתי בדלקת מפרקים פסוריאטית
ניתוחים
ברוב המקרים הטיפול התרופתי לאנשים עם דלקת מפרקים פסוריאטית מספק, אך בחלק מהמקרים המחלה מתקדמת ומחמירה באופן שדורש ניתוחים.
הניתוחים העיקריים לאנשים עם דלקת מפרקים פסוריאטית קשה כוללים:
סינובקטומי
מצבים בהם התהליך הדלקתי ממוקם במפרק אחד, ולא ניתן להתגבר עליו באמצעים תרופתיים בלבד או הזרקות מקומיות של סטרואידים, נדרשת לעתים כריתה של הסינוביה – הקרום הפנימי העוטף את המפרק, בניתוח הקרוי 'סינובקטומי'.
החלפת מפרק
במקרה של מפרקים שנפגעו קשה אצל חולים עם דלקת מפרקים פסוריאטית – לעתים נדרש לבצע ניתוח להחלפת המפרקים עם פרוטזות מלאכותיות עשויות מתכת או פלסטיק.
עוד על ניתוחים לאנשים עם דלקות מפרקים
פוטותרפיה
לעתים ניתן לשלב אצל המאובחנים בדלקת מפרקים פסוריאטית, לצד הטיפול התרופתי, גם טיפולי פוטותרפיה באמצעות חשיפת הנגעים העוריים לקרינת אור אולטרה סגולה.
הטיפול ניתן על ידי מכשיר המדמה את קרינת השמש, בשילוב עם משחות או תרופות משלימות, או כטיפול הניתן בחשיפה טבעית לקרני השמש, למשל בים המלח, ואז הוא מכונה – קלימטותרפיה.
החיים עם דלקת מפרקים פסוריאטית
דלקת מפרקים פסוריאטית עשויה להשפיע באופן משמעותי על איכות החיים ודורשת התאמות מסוימות.
בדיקות תקופתיות
למאובחנים עם דלקת מפרקים פסוריאטית מומלץ להקפיד על בדיקות תקופתיות אצל הראומטולוג המטפל, לרוב כל 6-3 חודשים – כדי לבחון את התקדמות המחלה באמצעות בדיקות הדם ובדיקות ההדמיה ולבחון את תמהיל הטיפול התרופתי ויעילותו.
פעילות גופנית
לסובלים מדלקת מפרקים פסוריאטית מומלץ להתאים את הפעילות היומיומית ומידת המאמץ – בהתאם למצב המחלה. עם זאת, למאובחנים עם דלקת מפרקים פסוריאטית מומלץ חרף תסמיני המחלה להקפיד על פעילות גופנית קבועה שעשויה לשפר את גמישות המפרקים ולחזק את שרירי הגוף. פעילות גופנית סדירה גם מסייעת למנוע סיבוכים של המחלה, כגון מחלות לב וכלי דם, סוכרת ומחלות מעי דלקתיות.
מומלץ להקפיד על פעילות הגופנית בהתאם להמלצות ארגון הבריאות העולמי (WHO) לכלל האוכלוסייה הבוגרת – 150 דקות לפחות לשבוע של פעילות גופנית בדרגת עצימות מתונה-בינונית הפזורים ברוב ימי השבוע, כשהפעילות המומלצת ביותר היא זו שמפעילה פחות לחץ על המפרקים, כגון רכיבה על אופניים, שחייה והליכה מהירה.
שמירה על משקל תקין
שמירה על משקל גוף תקין מסייעת למנוע הפעלת לחץ על המפרקים ובכך תורמת להפחתה בכאב ולהגברת יכולת התנועתיות. לפי מחקרים, הורדת משקל עודף אף עשויה לשפר את התגובה לטיפולים התרופתיים, מאחר וחלק מהתרופות משפיעות ברמה נמוכה יותר על חולים עם עודף משקל והשמנה. כך, למשל, במחקר שפורסם באפריל 2017 בכתב העת JAMA Surgery נמצא כי אצל אנשים עם השמנה חולנית ודלקת מפרקים פסוריאטית – ניתוח בריאטרי לקיצור קיבה בשיטת 'מעקף קיבה' הוא אמצעי יעיל להפחתת תסמיני המחלה וחומרתה. ישנן גם עבודות שמצביעות על קשר בין ירידה במשקל הגוף לנסיגה של תסמיני פסוריאזיס.
גמילה מעישון
הפסקת עישון סיגריות מיטיבה כמובן עם הבריאות הכללית ויעילה לשורה ארוכה של מצבים רפואיים. באופן ספציפי, אצל אנשים עם דלקת מפרקים פסוריאטית עישון סיגריות קשור עם סיכון מוגבר להחרפת הנגעים הפסוריאטיים בעור.
הגבלת צריכת אלכוהול
מאחר ושתיית אלכוהול בכמות מופרזת משפיעה לרעה על הפסוריאזיס ואף עשויה לפגוע ביעילות הטיפול התרופתי ולהגביר את תופעות הלוואי לחלק מהתרופות – כגון מטוטרקסט, מומלץ להגביל את שתיית האלכוהול בהתאם להמלצות הכלליות הנהוגות לאוכלוסייה הבוגרת – עד שתי כוסות משקה אלכוהולי ליום לגברים ועד כוס ליום לנשים.
מנוחה
התמודדות עם תסמיני דלקת מפרקים פסוריאטית עשויה להקשות על חיי היומיום, ובנוסף חלק מהתרופות עשויות להוביל לעייפות מוגברת. המפתח לחיים מוצלחים יותר אינו להפסיק את הפעילות לחלוטין, אלא לשלוט טוב יותר על התפקוד היומיומי ולקחת פסקי זמן למנוחה לפני הגעה למצב של תשישות מוחלטת. לאנשים עם דלקת מפרקים פסוריאטית מומלץ לחלק פעילויות ומשימות בעבודה ובבית למקטעים קצרים ולהקפיד על הקצאת זמנים שונים במשך היום לצורך מנוחה ואגירת אנרגיה.
התמודדות נפשית
דלקת מפרקים פסוריאטית על תסמיניה השונים עשויה להיות מאתגרת ונקשרה במחקרים בסיכון מוגבר לדיכאון וחרדה. בחלק מהמקרים, המצוקה הנפשית עלולה להוביל להחרפת תסמינים, הפסקת פעילות ואף לנכות תפקודית. על כן למאובחנים במחלה מומלץ לשקול אמצעים לשיפור המצב הנפשי והפחתת מתחים ולחצים באמצעות משפחה וחברים ועל ידי תמיכה נפשית פרטנית וקבוצות תמיכה, לפי הצורך.
*ד"ר ויקטוריה פורר היא רופאה בכירה במכון הריאומטולוגי במרכז הרפואי תל-אביב ע"ש סוראסקי (איכילוב)
עדכון אחרון: יולי 2020


אלי40
אני אמור להתחיל מחר עם אנברל ויש לי סוכרת ואני עם משאבת אינסולין, האם אין חשש?