מתחם המחלות הנדירות
תסמונת קושינג - כל מה שצריך לדעת
עלייה במשקל, מחזור לא סדיר, סימני מתיחה, או קשיים בזיכרון ולמידה, כל אלה הם רק חלק מהתסמינים שיכולים להופיע בתסמונת קושינג, התסמונת שרופאים רבים מפספסים
תסמונת קושינג (Cushing Syndrome) הינה הפרעה הנובעת מרמות גבוהות של ההורמון קורטיזול בגוף לפרק זמן ממושך, מצב הקרוי היפר-קורטיזוליזם (עודף קורטיזול בדם).
ההפרעה עשויה לנבוע מנטילת טיפול בסטרואידים במינון גבוה ו/או לפרק זמן ממושך או להיות משנית למצב של ייצור-יתר של קורטיזול בגוף.
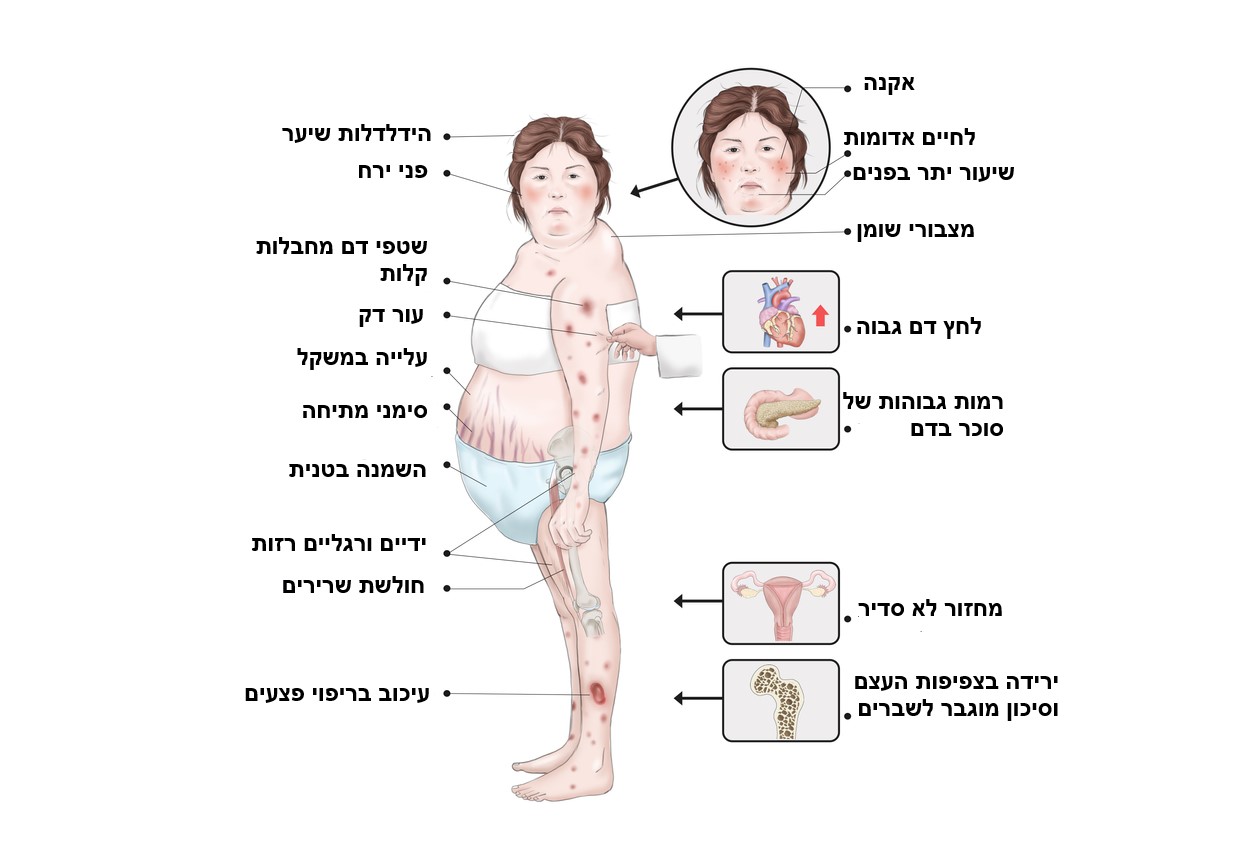
עודף הורמון קורטיזול עשוי להביא לסימנים הקלאסיים של תסמונת קושינג, הכוללים עודף שומן בצוואר האחורי שיוצר מראה של גיבנת, פנים מעוגלות עם אודם על הלחיים וסימני מתיחה בצבע ורוד או סגול על עור הבטן. חולים רבים עם תסמונת קושינג סובלים גם מיתר לחץ דם, סוכרת מסוג 2 והשמנה.
(צילום: shutterstock)
הטיפולים בתסמונת קושינג עשויים להביא להשבת ייצור הקורטיזול לרמה תקינה ובעקבות זאת לשיפור ניכר בתסמינים. ככל שהטיפול ניתן בשלב מוקדם יותר, כך סיכויי ההחלמה גבוהים יותר.
במדריך זה נפרט על:
מהם התסמינים והסימנים של תסמונת קושינג?
הסימנים והתסמינים של תסמונת קושינג תלויים במספר גורמים, לרבות רמות הקורטיזול בדם, המקור לעודף ההורמון ומשך המחלה עד לאבחנה.
בין התסמינים הנפוצים יותר של תסמונת קושינג שמופיעים ברבים מהחולים הם עלייה ניכרת במשקל הגוף, לצד עדות לעודף שומן ברקמות, בפרט מעל עצם הבריח, בצוואר האחורי וכן באזור הפנים - מצב המכונה 'פני ירח'.
ממצאים נפוצים נוספים כוללים סימני מתיחה בצבע ורוד או סגול, הקרויים 'סטריות', שעשויים להופיע על הבטן, הירכיים, השדיים והזרועות.
מאפיין נפוץ נוסף הוא שהעור הופך דק, שברירי ושטפי דם נוטים להופיע עליו גם בעקבות חבלה קלה. עוד ניתן לזהות ברבים מהחולים הפרעה בריפוי פצעים, כאשר פעמים רבות נדרש זמן רב עד להחלמת פצעים בעור. בחלק מהמקרים ייתכנו גם שינויים בצבע העור, ההופך כהה באזורים מסוימים.
נשים עשויות לדווח על הופעת שיעור יתר, כולל הופעה חדשה של שיעור באזורים גלויים לעין כמו הפנים והצוואר.
תסמין שכיח נוסף הוא הפרעות מחזור או העדר מוחלט של המחזור.
בגברים יתכנו ירידה בחשק המיני, הפרעות זקפה והפרעות פוריות.
תסמונת קושינג פעמים רבות גם מלווה בירידה בצפיפות העצם וסיכון מוגבר לשברים.
רבים מהמתמודדים עם תסמונת קושינג מדווחים על עייפות, חולשת שרירים, דיכאון ו/או חרדה, שינויים קוגניטיביים, כאבי ראש, הופעה חדשה או החמרה במדדי לחץ דם.
בילדים, המראה האופייני הוא השמנת-יתר בשילוב עם קומה נמוכה.
מהם הגורמים לתסמונת קושינג?
קורטיזול הינו הורמון המיוצר בבלוטות יותרת הכליה (אדרנל) ומשחק תפקיד חשוב בגוף, כולל שמירה על לחץ הדם, מטבוליזם פחמימות, שומנים וחלבונים, בקרת תהליכי דלקת, תפקוד הלב וכלי דם ותגובת הגוף למצבי דחק. עם זאת, בחולים עם תסמונת קושינג רמת הקורטיזול בגוף גבוהות מדי.
תסמונת קושינג יאטרוגנית (תסמונת קושינג בעקבות נטילת סטרואידים)
הגורם הנפוץ ביותר לעודף קורטיזול בדם הוא נטילת טיפול בתרופות ממשפחת הסטרואידים - מצב הקרוי תסמונת קושינג יאטרוגנית - דוגמת כדורי סטרואידים במינון גבוה ולפרק זמן ממושך.
לתרופות אלו, דוגמת פרדניזון, השפעה בגוף הדומה להשפעה של קורטיזול המיוצר על ידי הגוף. טיפול בסטרואידים, בין אם בזריקות או בכדורים, משמש כנגד מחלות דלקתיות, דוגמת דלקת מפרקים שגרונית, לופוס ואסתמה. הטיפול עשוי גם לסייע במניעת דחיית איבר מושתל. מאחר והמינונים הניתנים לטיפול במצבים אלו לרוב עולים משמעותית על כמות הקורטיזול שהגוף מייצר באופן תקין בכל יום, ייתכנו תופעות לוואי רבות עד עודף קורטיזול במהלך הטיפול.
תסמונת קושינג אנדוגנית (ייצור-יתר של קורטיזול בגוף)
עודף הקורטיזול בגוף עשוי לנבוע גם מייצור-יתר של קורטיזול על ידי הגוף - מצב המכונה תסמונת קושינג אנדוגנית - עקב ייצור עודף על ידי בלוטות יותרת הכליה, או ייצור-יתר של הורמון ACTH (Adrenocorticotrophic Hormone) האחראי לבקרת ייצור קורטיזול בגוף. תסמונת קושינג אנדוגנית עלולה להיווצר במצבים הבאים:
גידול שפיר בבלוטת יותרת המוח (אדנומה בהיפופיזה) - 'מחלת קושינג'
מדובר בגידול לא-סרטני של בלוטת יותרת המוח, המייצר עודף הורמון ACTH, אשר מגיע לבלוטות יותרת הכליה ומעודד אותן לייצר קורטיזול בכמות גבוהה. במקרים בהם זהו הגורם לתסמונת קושינג, המצב קרוי מחלת קושינג (Cushing Disease).
מחלה זו נפוצה יותר בנשים והינה הגורם הנפוץ ביותר לתסמונת קושינג, שאינה על-רקע טיפול בתרופות ממשפחת הסטרואידים.
מחלה של בלוטות יותרת הכליה (מחלה ראשונית של האדרנל)
תסמונת קושינג עשויה לנבוע מהפרשה עודפת של קורטיזול מבלוטות יותרת הכליה, אשר אינה תלויה בגירוי על ידי ACTH. כלומר, בניגוד למקרה הקודם - בו גידול באזור יותרת המוח הוביל לייצור יתר של הורמון ACTH שגירה את בלוטות יותרת הכליה להפריש קורטיזול, במקרים של מחלה ראשונית של בלוטות יותרת הכליה, עודף הקורטיזול אינו נובע מעודף ACTH, אלא מהפרעה ראשונית באדרנל המובילה להפרשה עודפת של קורטיזול.
במרבית המקרים, עודף הקורטיזול במקרים אלו נובע מגידול לא-סרטני (אדנומה) בבלוטת יותרת הכליה. גידולים סרטניים של בלוטת יותרת הכליה הם נדירים מאוד, אך גם הם יכולים להוביל להתפתחות תסמונת קושינג. לעיתים, הגדלה שפירה של שתי בלוטות יותרת הכליה עשויה להוביל להתפתחות עודף קורטיזול ותסמונת קושינג.
גידול אחר
במקרים נדירים, גידולים המתפתחים באיברים אשר אינם מייצרים ACTH באופן תקין, עלולים להפריש את ההורמון אשר יגרה את בלוטות יותרת הכליה להפרשה עודפת של קורטיזול עם התפתחות תסמונת קושינג. גידולים אלו, העשויים להיות שפירים או ממאירים, לרוב ממוקמים בריאות, לבלב, בלוטת תריס או תימוס.
כיצד לאבחן תסמונת קושינג?
למרות שהאבחנה של תסמונת קושינג היא יחסית קלה בנוכחות מכלול הסימנים והתסמינים, קיים טווח רב של התייצגות קלינית והאבחנה עשויה להיות מאתגרת במקרים קלים.
יתרה מזאת, חלק גדול מהסימנים והתסמינים של תסמונת קושינג מופיעים בשכיחות גבוהה באוכלוסייה, כולל השמנה, סוכרת, יתר לחץ דם, דיכאון, או הפרעות מחזור. ההמלצה לרופאים היא לשקול להשלים בירור משני לגורמים אלו, בפרט בנוכחות מאפיינים נוספים של התסמונת, מאחר ובמידה ולא מעלים אפשרות זו ומשלימים בירור, צפוי עיכוב משמעותי באבחון.
חשוב לקחת בחשבון כי למרות שמאפיינים של תסמונת קושינג מופיעים בשכיחות גבוהה על רקע טיפול בסטרואידים (תסמונת קושינג יאטרוגנית), תסמונת קושינג על-רקע ייצור יתר של קורטיזול בגוף (תסמונת קושינג אנדוגנית) היא נדירה, עם כ-2-3 מקרים חדשים למיליון תושבים בכל שנה.
הבירור האבחנתי של תסמונת קושינג כולל הערכה של ההיסטוריה הרפואית והשלמת בדיקה גופנית לזיהוי הסימנים והתסמינים של המחלה.
חשוב לקחת בחשבון כי טיפול בסטרואידים עשוי להוביל להתפתחות המאפיינים של התסמונת ולהדגיש זאת, מאחר והטיפול עשוי להשפיע על תוצאות הבדיקות לאבחון התסמונת.
ישנן מספר בדיקות העשויות לסייע בהערכת מקרים בהם עולה חשד לתסמונת קושינג:
איסוף שתן 24 שעות לקורטיזול חופשי: הבדיקה נועדה לבדוק את כמות הפרשת הקורטיזול במהלך היממה ולקבוע אם קיים ייצור עודף של קורטיזול.
מבחן דיכוי דקסמתזון: המבחן כולל מתן פומי של דקסמתזון במינון 1 מ"ג בלילה עם השלמת בדיקת דם לקורטיזול למחרת בבוקר. במצב תקין, קיים מנגנון משוב המוביל לכך שרמת הקורטיזול בבוקר לאחר נטילת דקסמתזון תהיה נמוכה מאוד. מנגד, בחולים עם תסמונת קושינג אובד מנגנון הבקרה ורמות הקורטיזול בדם לא יהיו נמוכות גם לאחר נטילת דקסמתזון.
בדיקת קורטיזול ברוק: בנבדקים בריאים, רמות קורטיזול לרוב עולות ויורדות לאורך היממה, אך בחולים עם תסמונת קושינג אין את השינויים הללו ברמות קורטיזול לאורך היממה. בבריאים, בדיקת קורטיזול ברוק בשעת לילה מאוחרת תהיה נמוכה מאוד לאור הירידה בהפרשת הורמון הדחק בשעה זו של היום. עם זאת, בחולים עם תסמונת קושינג אין את השינויים הללו ברמות הקורטיזול בגוף, אשר נותרות מוגברות לכל אורך היממה, גם בבדיקת הקורטיזול ברוק בלילה.
לאחר אישור כי מדובר בתסמונת קושינג, על-סמך הבדיקות המפורטות מעלה, הבדיקה הבאה הינה בדיקת ACTH בדם, במטרה לקבוע אם המקור להפרשה העודפת של קורטיזול הוא מיותרת המוח או גידול באתר אחר בגוף (רמת ACTH תהיה גבוהה), או מבלוטת יותרת הכליה (רמת ACTH תהיה נמוכה מאוד). בהתאם לתוצאת בדיקת רמת ACTH, המטופל יופנה להשלמת בדיקת MRI של בלוטת יותרת המוח או בדיקת CT של הבטן להערכת יותרת הכליה.
כיצד מטפלים בתסמונת קושינג?
הטיפול בתסמונת קושינג נועד להפחית את רמות הקורטיזול בגוף. ישנן מספר אפשרויות טיפול, אשר תלויות בגורם לעודף הקורטיזול בגוף:
הפחתת מינון סטרואידים
במקרים בהם תסמונת קושינג נובעת מטיפול ממושך בסטרואידים, ניתן להקל על התסמינים והסימנים של עודף קורטיזול על-ידי הפחתת מינון התרופה, במידת האפשר.
חשוב להיזהר מהפסקה פתאומית של טיפול בסטרואידים, אשר עלולה לגרום לחסר קורטיזול חמור ולהיות מסכנת חיים. יש להפחית בהדרגה את מינון הטיפול, במטרה לאפשר השבת ייצור קורטיזול תקין בבלוטות יותרת הכליה.
ניתוח
התערבות ניתוחית מומלצת כקו-טיפול ראשון במקרים בהם תסמונת קושינג נובעת מגידול. גידולים בבלוטת יותרת המוח מוסרים על ידי נוירוכירורג בניתוח המבוצע דרך האף והסינוסים. התערבות ניתוחית הינה הגישה המומלצת גם לטיפול בגידולים בבלוטת יותרת הכליה, ריאות, או לבלב.
לאחר הניתוח, המטופלים נדרשים לנטילת טיפול חליפי בסטרואידים על-מנת לספק לגוף את הכמות המתאימה של קורטיזול. במרבית המקרים, בלוטת יותרת הכליה תשוב בסופו של דבר לייצר קורטיזול באופן תקין והרופא יוכל להפסיק בהדרגה את הטיפול בסטרואידים. עם זאת, לעיתים תהליך זה אורך למעלה משנה. בחלק מהמקרים, לא יחודש ייצור תקין של קורטיזול באדרנל וחולים אלו יידרשו לטיפול חליפי בסטרואידים כל חייהם.
תרופות
ישנן מספר אפשרויות טיפול תרופתי לתסמונת קושינג, אלו יכולות לסייע בהפחתת רמות קורטיזול טרם התערבות ניתוחית בחולים עם תסמינים משמעותיים של תסמונת קושינג במטרה להפחית את הסיכון הניתוחי או להביא לאיזון רמות קורטיזול ותסמינים בחולים לאחר כישלון טיפול ניתוחי.
חלק מהתרופות מכוונות לבקרת ייצור קורטיזול בבלוטת יותרת הכליה, אחרות מכוונות להפחתת הפרשת ACTH מבלוטת יותרת המוח. ישנה תרופה נוספת, אשר אינה זמינה בישראל, החוסמת את הפעילות של קורטיזול בגוף.
קרינה
ניתן לשקול טיפול קרינתי במקרים בהם מנתח לא יכול להסיר באופן מלא את הגידול בבלוטת יותרת המוח או בחולים שאינם מועמדים להתערבות ניתוחית.
טיפול קרינתי ניתן במנות קטנות לאורך שישה שבועות, או בטכניקה הקרויה רדיוכירורגיה סטריאוטקטית, הכוללת מתן חד-פעמי של מנת קרינה גדולה לגידול.
* ד"ר עמית עקירוב הוא רופא מומחה ברפואה פנימית ואנדוקרינולוגיה, רופא בכיר במכון לאנדוקרינולוגיה וסוכרת בבית החולים בלינסון ואחראי מרפאת אנדוקרינולוגיה אונקולוגית במרכז דוידוף.
שירות לציבור, מוגש בחסות חברת כצט
פברואר 2021


לימור65
שלום רב, ביצוע בדיקת דיכוי דקסאמתזון- נטלתי כדורים בשעה 23:00 וביצעתי בדיקה בבוקר בשעה7:15 האם תקין? רק לאחר מכן ראיתי שלבצע את הבדיקה בשעה 8:00 והאחות במעבדה לה העירה את תשומת ליבי לכך.