קדחת ים תיכונית (FMF)
מנהלי קהילה



מובילי קהילה


יש חום – אין זיהום
לרוב חום נגרם מזיהום, אך קיימים גם מצבים רפואיים שונים שאינם זיהומיים העשויים להתבטא בהתקפי חום גבוה בילדים או במבוגרים. מדריך מיוחד
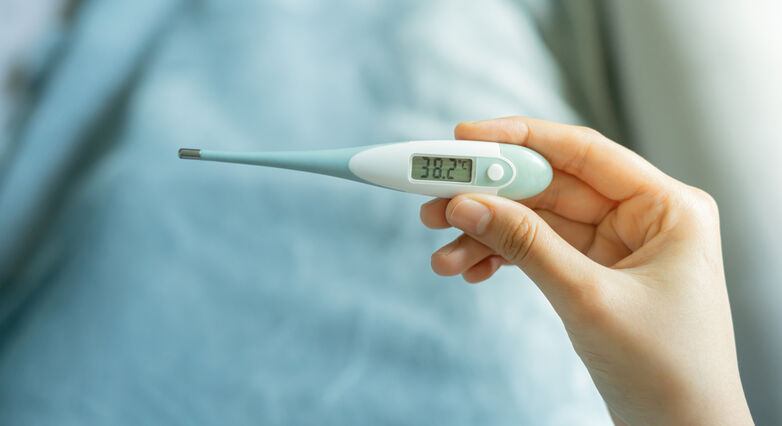
חום גבוה (Fever) הוא תסמין נפוץ של מחלות רבות, שמתבטא בעלייה של טמפרטורת הגוף הפנימית בתגובה למצב רפואי, לרוב בליווי תחושות עייפות מוגברת וצמרמורות.
טמפרטורת הגוף התקינה עומדת לרוב על 37.5-36 מעלות צלזיוס בבדיקה במדחום דרך הפה והיא נוטה להשתנות לאורך היממה ולעלות בשעות הערב והלילה. חום (fever) יוגדר לרוב כחום גוף מעל 37.5 מעלות צלזיוס בבדיקה במדחום דרך הפה. חום הגוף שנמדד ברקטום לרוב גבוה ב-0.6 מעלות צלזיוס בממוצע מהחום שנמדד בפה.
טמפרטורת הגוף נשלטת על ידי מרכז ההיפותלמוס במוח שמווסת את החום בתגובה לגירויים שונים. ויסות הטמפרטורה כולל גם כוונון לחימום הגוף בימים הקרים – למשל על-ידי רעד והאצה של קצב חילוף החומרים (המטבוליזם), ולכן כוונון לקירור הגוף בימים החמים – למשל על-ידי הפרשת זיעה והרחבה של כלי הדם הסמוכים לעור.
חום גבוה מתפתח כתגובה של המרכז לוויסות החום במוח ל'פירוגנים' – חומרים ביו-כימיים המשוחררים על ידי המערכת החיסונית ומאותתים להיפותלמוס להעלות את חום הגוף מסיבות שונות - כמו זיהומים.
"ברוב המקרים – חום גבוה מעיד על זיהום כלשהו, מאחר וחום היווה למעשה מנגנון הגנה ביולוגי קדום מפני זיהומים נגיפיים, חיידקיים ואחרים החודרים לגוף, אולם עלייה בחום והתפתחות של התקפי חום חוזרים עשויים להעיד גם על מחלות רפואיות נוספות, לרבות מחלות אוטואינפלמטוריות המתבטאות בדלקת ללא גירוי חיצוני ברור, מחלות אוטואימוניות שבהן מערכת החיסון הטבעית תוקפת את הגוף ומובילה לייצור נוגדנים עצמיים וכן גידולים סרטניים ומצבים רפואיים נוספים" מסביר פרופ' גיל אמריליו, מנהל שירות למחלות קדחת ים תיכונית משפחתית ו-PFAPA בילדים ביחידה לראומטולוגית ילדים במרכז שניידר לרפואת ילדים.
במדריך זה נפרט על מצבים רפואיים שאינם זיהומיים העשויים לערב התקפי חום:
חום ממחלות אוטואינפלמטוריות
מחלות אוטואינפלמטוריות הן קבוצת מחלות שמאופיינות בפעילות דלקתית מוגברת באזורי גוף שונים שלא כתוצאה מחשיפה לגורם ידוע כמו זיהום. בהבדל ממחלות אוטואימוניות – הבעיה היא שפעול עודף של מערכת החיסון המיידית, כך שאין יצירה של נוגדנים עצמיים.
המונח הרפואי 'אוטואינפלמטורי' נקבע אך לאחרונה – בשנת 1999, וכיום ברוב המחלות שמאופיינות כאוטואנפלמטוריות ידוע גם על שינויים גנטיים שמעורבים בהתפתחותן.
קדחת ים תיכונית משפחתית
קדחת ים תיכונית משפחתית (FMF) היא המחלה האוטואינפלמטורית המרכזית והיחידה ששכיחותה בארץ גבוהה יחסית, ולפי הערכות סובלים ממנה כ-40 אלף ישראלים. לפי אתר המחלות הנדירות Orphanet, בעולם שכיחותה נאמדת באחד עד חמישה חולים לכל 10,000 תושבים.
כפי ששם המחלה מרמז (קדחת), חום גבוה מהווה את התסמין הבולט של המחלה, ומופיע בדפוס התקפי אצל מעל ל-90% מהחולים, לעתים בליווי פרכוסי חום. התקפי חום חוזרים מאפיינים חולים בקדחת ים תיכונית משפחתית מגיל הילדות, כשהטמפרטורה עשויה להגיע עד 40 מעלות צלזיוס בכל התקף ואף מעבר לכך, לעתים כשהחום מופיע לבדו ולעתים בשילוב תסמינים אחרים, ובעיקר דלקת ברקמות גוף שונות העוטפות איברים (תופעה המכונה 'סרוסיטיס'). בחלק מהמקרים – התקפי החום הם התסמין היחידי למחלה. התקפי החום מופיעים בפתאומיות, לרוב למשך 6 עד 72 שעות, וברבע מהמקרים מלווים בצמרמורות.
אצל תינוקות ופעוטות חום גבוה עשוי להוות את התסמין היחידי של המחלה, כששאר התסמינים מופיעים בגילים מאוחרים יותר. חשוב לציין שלעיתים לא יופיע חום בזמן ההתקף.
לפי מאמר מתורכיה שפורסם במארס 2017 בכתב העת Frontiers in Immunology, חולי FMF ממדינות מזרח אגן הים התיכון, כמו ישראל ותורכיה, מתאפיינים ביותר התקפי חום לשנה ויותר סיבוכים נלווים של דלקת במפרקים ובקרום הלב וביותר תסמיני הקאות בהשוואה למטופלים ממדינות מערב אירופה.
בשנת 1997 התגלה הגן הגורם למחלה הקרוי MEFV ועד כה תועדו כבר מעל ל-200 מוטציות בגן זה שנקשרו להתפתחותה האופייניים לאזורים שונים בעולם, כשבשני שליש מהמקרים יש צורך במוטציות בשני עותקי הגן שמועברים משני ההורים (בדפוס רצסיבי) אך בשליש מהמקרים מזוהה מוטציה בעותק אחד בלבד של הגן שמועבר מהורה אחד (בדפוס דומיננטי). עם זאת, רוב האנשים שיש להם מוטציה אחת בלבד נקראים נשאים, אינם מפתחים את תסמיני המחלה, ונותרים בריאים כל חייהם.
במצבים נדירים מאוד יש חולים שיפתחו סיבוכים של המחלה לרבות עמילואידוזיס מבלי שיפתחו את התסמינים האופייניים כגון חום גבוה – תופעה שמתוארת בין השאר בקרב חולים נשאי 2 מוטציות M694V ששכיחה בעיקר בקרב יהודים ממוצא צפון אפריקאי.
הטיפול התרופתי המקובל בקדחת ים תיכונית משפחתית ניתן בתרופה קולכיצין וכן בתרופות ביולוגיות חדשות המעכבות את הציטוקין 'אינטרלוקין 1' שהוכחה מעורבותו במחלה – התרופות אילאריס וקינרט.
עוד על קדחת ים תיכונית משפחתית
תסמונת פי-פאפא
תסמונת פי-פאפא (PFAPA) היא מחלה נדירה המתבטאת בעיקר בהתקפים חוזרים של חום, כאבי גרון, תפליטים על פני השקדים או אפטות בחלל הפה וכן קשריות לימפה מוגדלות, ללא תיעוד לזיהום חיצוני נגיפי או חיידקי וזאת על רקע הפעלת יתר של המערכת החיסונית, ללא התפתחות נוגדנים אוטואימוניים.
המחלה תוארה לראשונה רק בינואר 1987 על ידי הרופא האמריקאי ד"ר גרי מרשל בכתב העת Journal of Pediatrics ולכן קרויה גם "מחלת מרשל". שכיחותה אינה ידועה, אך היא נפוצה מאוד בארצנו בקרב פעוטות וילדים בגילי בתי הספר המוקדמים.
התקפי החום של המחלה מלווים את המטופלים מילדות, אחת למספר שבועות, ומאופיינים לרוב בחום גבוה מעל ל-38.9 מעלות צלזיוס, שנמשך מספר ימים עד שבוע.
מחקר ישראלי מבתי החולים שניידר ורמב"ם שפורסם באוקטובר 2018 מצא כי כמעט אחד מכל חמישה ילדים עם תסמונת 'פי פאפא' (19%) מפתח גם קדחת ים תיכונית משפחתית על תסמיניה – מה שמצביע על קשר אפשרי בין שתי המחלות.
במחקר נוסף באותו העיתון שפרסמה הקבוצה בשנה האחרונה נמצא כי כ-60% מחולי PFAPA הם ממוצא ים תיכוני.
בספרות הרפואית תועדו בשנים האחרונות מספר מוטציות גנטיות שנקשרות למחלה – אולם נכון להיום לא הוכח קשר ברור בין מוטציה ספציפית להתפתחותה.
למרות שהמחלה לרוב מאפיינת ילדים, ופורצת עד גיל חמש ואף נעלמת לאחר גיל 10 – מבלי שהילדים סובלים מבעיות התפתחותיות מיוחדות – חוקרים ישראלים מהמרכז הרפואי שיבא דיווחו במאי 2008 בכתב העת IMAJ של ההסתדרות הרפואית על מספר מקרים שבהם אובחנה התסמונת גם בגילי הבגרות, כשהיא מאופיינת בהתקפי חום גבוה מדי 4.6 שבועות בממוצע, החל מגיל 20 בממוצע, כשההתקפים חוזרים מדי חודש עד חודשיים לאורך השנה.
התקפי חום בתסמונת PFAFA מגיבים לטיפול בסטרואידים, בהבדל מהתקפי החום בקדחת ים תיכונית שאינם נוטים להגיב לסטרואידים.
תסמונת HIDS
תסמונת HIDS (קיצור של HyperImmunoglobulinemia D Syndrome), שמכונה גם 'מחלת MKD', נגרמת על ידי חסר בגן האחראי על ייצור החלבון 'מבלונאט קינאז' (Mevalonate Kinase Deficiency).
זוהי תסמונת גנטית נדירה ביותר שפורצת בגילי הילדות המוקדמת, לרוב בשנה הראשונה לחיים, ומאופיינת בהתקפי חום גבוה, בשילוב פריחה, כאבי ראש, שלשולים ולעתים אף מחלות מעי דלקתיות, כאבי מפרקים, הגדלה של הכבד והטחול וסיבוכים עוריים.
שכיחותה של המחלה אינה ידועה, ולפי הערכות אתר המחלות הנדירות Orphanet מאובחנים בה כ-200 איש בכל העולם. המחלה יכולה להתבטא גם ברמות גבוהות של נוגדנים מסוג 'אימונוגלובולין D' בבדיקת דם (IgD).
כשהמחלה פעילה, ההתקפים לרוב מתרחשים אחת לשבועיים עד חודשיים ונמשכים כשלושה ימים עד שבוע. ההתקפים עשויים להופיע בפתאומיות ולעתים בתגובה לגירוי ספציפי כגון חיסון, זיהום, נסיעה או לחץ כלשהו, אולם לרוב מבלי לפגוע בתהליך הגדילה התקין.
המחלה תוארה לראשונה במאי 1994 על ידי חוקרים מהולנד בכתב העת Medicine, ורק בשנת 1999 התגלה במקרה הגן הגורם להתפתחותה - מוטציה אופיינית בגן MKV שמורשת משני ההורים (בדפוס רצסיבי) ומלווה בייצור מוגבר של הציטוקין המעודד דלקת 'אינטרלוקין 1 בטא'.
הטיפול במחלה ניתן בסטרואידים ובתרופות ביולוגיות חדשות מקבוצת 'מעכבי אינטרלוקין 1' – אילאריס וקינרט. בספטמבר 2016 אישר מינהל המזון והתרופות האמריקאי (ה-FDA) את התרופה אילאריס כטיפול ייעודי לתסמונת HIDS.
תסמונת TRAPS
תסמונת TRAPS (קיצור שלTumor necrosis factor Receptor-Associated Periodic Syndrome ) היא תסמונת גנטית נדירה המתבטאת בהתקפים של חום גבוה וסיבוכים אפשריים במערכת העיכול, כאבי ראש, כאבי שרירים עזים ופריחה.
המחלה תועדה לראשונה במשפחה אירית בכתב העת Quarterly Journal of Medicine וכונתה אז 'קדחת היבריאנית משפחתית'. שכיחותה נאמדת לפי אתר Orphanet בכחולה אחד עד תשעה לכל מיליון תושבים.
החום שמאפיין את המחלה בדרך כלל נמשך יותר משבוע, לרוב בין שבוע לשלושה שבועות ובמקרים מסוימים אפילו מספר חודשים, והוא נוטה לחזור שוב ושוב במהלך החיים. התקפי החום נוטים לרוב להעלם עם העלייה בגיל, והמחלה הופכת להיות כרונית באופייה ומלווה בעיקר בכאבי שרירים.
המחלה נגרמת על רקע מוטציות בגן TNFRSF1A שאחראי על אחד מסוגי הקולטנים לחלבון 'TNF אלפא'. עד כה נמצאו כבר מעל ל-70 מוטציות בגן שעשויות להוביל להתפתחות המחלה.
הטיפול במחלה ניתן בתחילה בסטרואידים בתקופת ההתלקחויות אך עם הזמן ההתקפים הופכים עמידים לטיפול זה וכיום תרופות הבחירה הן תרופות ביולוגיות מסוימות מקבוצת 'מעכבי TNF אלפא' אך בעיקר מעכבי הציטוקין 'אינטלרלוקין 1' אילאריס וקינרט – המאושרות שתיהן על ידי מנהל המזון והתרופות האמריקאי (ה-FDA) לטיפול במאובחנים בתסמונת TRAPS.
תסמונות CAPS
תסמונות CAPS (קיצור של Cryopirin Associated Periodic Syndromes) ובעברית 'תסמונות מחזוריות הקשורות לקריופירין' הן למעשה קבוצה המונה שלוש תסמונות נדירות ששכיחותן נאמדת במקרה אחד לכל 360 אלף איש.
התסמונות מופיעות לרוב מלידה או בגילי הילדות המוקדמת (לרוב עד גיל 10), ומאופיינות בהתקפי חום חוזרים, לרוב עד לרמה של 40-39 מעלות צלזיוס, שמתחילים לרוב בערב, ופריחה דמויית אורטיקריה (ובעברית 'חרלת'/ 'סרפדת'). בעוד שבאורטיקריה קלאסית מתפתחים נגעים אדומים ומגרדים שמופיעים בפתאומיות לתקופות קצובות במקומות שונים בגוף ונעלמים, בתסמונת CAPS הפריחה אינה מלווה בגרד.
ההתקפים עשויים לפרוץ על רקע גירוי חיצוני, לרוב חשיפה לקור – שעשויה להיות אפילו קצרה (מספר דקות בלבד) או ארוכה, ולעתים הם מלווים בהזעת יתר, כאבי מפרקים, כאבי ראש, בחילות וסחרחורות.
על פי ההנחה הרווחת, התסמונות נגרמות על רקע מוטציה בגן NLRP3 המקודד לחלבון קריופירין, אשר עשויה להיות מועברת לחולה מהורה אחד בלבד (בדפוס דומיננטי) – מוטציה הגורמת גם להפרשה מוגברת של הציטוקין 'אינטרלוקין 1'. יחד עם זאת, אצל חלק מהחולים לא מזוהה מוטציה כלשהי בגן זה.
לפי אתר המחלות הנדירות Orphanet, שכיחותן הכוללת של תסמונות CAPS נאמדת בחולה אחד לכל 360 אלף איש, עם שיעור דומה של גברים ונשים.
תסמונת FCAS
תסמונת FCAS (קיצור של Familial cold urticaria ) היא הצורה הקלה של תסמונות CAPS, אשר מתועדת יותר בארה"ב, בהבדל מהתסמונות הקשות יותר שמתועדות בעיקר במדינות ואירופה. בתסמונת FCAS הנגעים העוריים והתקפי החום נמשכים לרוב כ-12 שעות בלבד.
הטיפול ניתן בעיקר באמצעות סטרואידים ותרופות מקבוצת מעכבי הציטוקין אינטרלוקין 1. התרופות אילאריס וקינרט מקבוצה זו מאושרות לטיפול בתסמונות CAPS ואילאריס ספציפית הוכחה במחקרים להתוויה של תסמונת FCAS.
תסמונת MWS/ 'מאקל וולס'
בתסמונת CAPS בעצימות בינונית המכונה 'תסמונת מאקל-וולס' ( Muckle-Wells Syndrome – ובקיצור MWS) התקפי החום הגבוה והאורטיקריה נמשכים יותר מאשר בתסמונת FCAS, לרוב 24 עד 48 שעות ועד ל-72 שעות, ועלולים להוביל עם הזמן לירידה הדרגתית בשמיעה וכן להתפתחות סיבוך של עמילואידוזיס.
הטיפול ניתן בסטרואידים וכן בתרופות ביולוגיות מקבוצת מעכבי הציטוקין 'אינטרלוקין 1'. התרופות אילאריס וקינרט מקבוצה זו מאושרות לטיפול בתסמונות CAPS ואילאריס ספציפית הוכחה במחקרים להתוויה של תסמונת 'מאקל וולס'. חלק מהילדים נזקקים למכשירי שמיעה על רקע הירידה בחוש השמע.
התסמונת תועדה לראשונה בשנת 1962 במקביל על ידי רופא הילדים הקנדי פרופ' תומאס מאקל והרופא הבריטי פרופ' מייקל ורנון וולס.
תסמונת NOMID/ CINCA
התסמונת הקשה ביותר מקבוצת תסמונות CAPS – מכונה בארה"ב NOMID (קיצור של Neonatal-Onset Multisystem Inflammatory Disease) ובאירופה CINCA (קיצור של Chronic Infantile Neurologic, Cutaneous, Articular Syndrome), והילדים הסובלים ממנה מפתחים לרוב כבר מלידה ולעתים בגילי הינקות/ הילדות המוקדמת התקפי החום ולצידם גם דלקת כרונית של קרום המוח (מנינגיטיס) שמלווה בלחץ תוך גולגולתי מוגבר, היקף ראש מוגדל ופיגור שכלי והתפתחותי, לצד תסמינים נוספים, לרבות יתר לחץ דם וירידה בשמיעה.
לפי אתר המחלות הנדירות Orphanet, מתסמונת זו סובלים כ-25% מהילדים שמאובחנים עם תסמונות CAPS.
הטיפול בתסמונת זו ניתן בתרופות ביולוגיות מקבוצת מעכבי הציטוקין 'אינטרלוקין 1'. התרופות אילאריס וקינרט מקבוצה זו מאושרות לטיפול בתסמונות CAPS וקינרט ספציפית הוכחה במחקרים להתוויה של תסמונת 'מאקל וולס'.
תסמונת FCAS2
תסמונת FCAS2 המכונה גם NLRP12 ובשמה המלא: 'חום חוזר ונשנה הקשור ל-NLPR12' (ובלעז: NLRP12-associated hereditary periodic fever syndrome) היא מחלה אוטואינפלמטורית נדירה ביותר שמאופיינת בהתקפי חום חוזרים בשילוב עם תופעות מערכתיות (סיסטמיות) נוספות, לרבות כאבי שרירים (מיאלגיה), כאבי מפרקים (ארתרלגיה) ונפיחות במפרקים, נגעים בעור מסוג אורטיקריה, כאבי ראש ופריחות – התקפים אשר לרוב פורצים על רקע חשיפה לקור.
החום במחלה זו נמשך לרוב בהתקפים שנמשכים 10-5 ימים, כשההתקפים באים והולכים בדפוס לא סדיר.
שכיחות המחלה לפי אתר המחלות הנדירות Orphanet היא פחות ממקרה אחד לכל מיליון תושבים, ובספרות הרפואית מתועדים מקרים ספורים בלבד.
בהבדל מתסמונות CAPS (ובכללן התסמונת FCAS), תסמונת FCAS2 נגרמת על רקע מוטציה בגן אחר – NLPR12 (הקרוי גם NAPS12), אשר עשויה להיות מועברת מאחד ההורים (בדפוס דומיננטי).
הטיפול במחלה ניתן בסטרואידים וכן תועדו בספרות הרפואית מקרים של יעילות לתרופות הביולוגיות מקבוצת מעכבי הציטוקין אינטרלוקין 1 – אילאריס וקינרט.
תסמונת PRAAS
תסמונת PRAAS (קיצור של Proteasome-associated autoinflammatory syndrome) שמכונה לעתים גם תסמונת CANDLE (קיצור של Chronic Atypical Neutrophilic Dermatosis with Lipodystrophy and Elevated temperature), היא תסמונת אוטואינפלמטורית נדירה ביותר שפורצת לרוב בגילי הינקות או הילדות המוקדמת, ומאופיינת בהתקפי חום חוזרים, פריחה עורית אופיינית ולעתים התכווצויות מפרקים, איבוד רקמה תת עורית (ליפודיסטרופיה) ושינויים במבנה העור, פגיעות במפרקים ובשרירים והגדלה של הכבד והטחול.
שכיחות התסמונת נדירה ביותר, ולפי הערכות אתר המחלות הנדירות Orphanet – פחות ממקרה אחד למיליון איש, כשבספרות הרפואית מתועדים פחות מ-50 מקרים. המחלה תועדה לראשונה בספרות הרפואית על ידי חוקרים מספרד במארס 2010 בכתב העת JAAD של האקדמיה האמריקאית למדעים.
המחלה נגרמת בעקבות מוטציות בגן PSMB8 שמועברות משני ההורים (בדפוס רצסיבי).
הטיפול במחלה ניתן בסטרואידים סיסטמיים במהלך ההתקפים, וכן ישנם תיאורי מקרה של ניסיונות מוצלחים עם תרופות ביולוגיות, בעיקר אקטמרה מקבוצת מעכבי הציטוקין אינטרלוקין 6 ואולומיאנט מקבוצת מעכבי האנזים JAK (אנזים מעודד דלקת).
תסמונת DITRA
תסמונת DITRA (קיצור של Deficiency of interleukin-36 receptor antagonist) היא מחלה אוטואינפלמטורית נדירה ביותר המאופיינת בהתקפי חום חוזרים וחמורים לצד נגעי פסוריאזיס פוסטולרית (מוגלתית) – נגעים בעור המכילים מוגלה שמופיעים בעיקר על גבי כפות הידיים, כפות הרגליים והאצבעות, וכן בשילוב דלקת סיסטמית וחולשת גוף כללית ולעתים גם פסוריאזיס בציפורניים, וזאת על רקע מוטציה בגן המקודד לחלבון IL-36RA – שמהווה קולטן אנטגוניסטי שתפקידו לעכב את פעילות הציטוקין 'אינטרלוקין 36'.
מוטציה גנטית זו צריכה להיות מועברת משני ההורים (בדפוס רצסיבי). למוטציות בגן IL-36RA מיוחסות גם תופעות רפואיות נוספות, ובכללן גם פסוריאזיס פוסטולרית.
שכיחות המחלה נאמדת באתר המחלות הנדירות Orphanet בפחות למקרה אחד לכל מיליון איש, וישנם תיעודים ספורים בלבד למחלה בספרות הרפואית.
הטיפול במחלה ניתן לרוב בתרופות ביולוגיות, ולפי דיווח שפורסם ביולי 2019 בכתב העת Pediatric Rheumatology, התרופות המועילות ביותר הן אלו מקבוצות 'מעכבי TNF אלפא' ומעכבי הציטוקינים 'אינטרלוקין 12/23' (סטלרה) ו'אינטרלוקין 17' (קוסנטיקס וטאלץ) – המשמשות גם כטיפולים ביולוגיים לפסוריאזיס.
תסמונת שניצלר
תסמונת שניצלר (Schnitzler syndrome) המכונה גם 'אורטיקריה כרונית עם מאקרוגלובולינמיה' היא תסמונת נדירה המופיעה בקרב מבוגרים, לרוב סביב גיל 55, שמתבטאת בהתקפי חום שעשוי להגיע לטמפרטורת גוף של 40 מעלות צלזיוס, פריחה אופיינית, כאבי עצמות ומפרקים, הגדלה של בלוטות הלימפה, עייפות, הגדלה של הכבד והטחול, ותגובה דלקתית סיסטמית, לצד הופעת מרכיב חד שבטי של IGM – אחד מסוגי הנוגדנים במערכת החיסון.
המדובר בתסמונת נדירה ביותר ששכיחותה נאמדת לפי אתר המחלות הנדירות Orphanet בפחות ממקרה אחד לכל מיליון תושבים, ועד כה תועדו כ-150 מקרים של חולים במחלה בספרות הרפואית, בעיקר במדינות אירופה ועם מספר מעט יותר גבוה של גברים, וההנחה כי במקרים מסוימים היא אינה מאובחנת.
הסיבות למחלה אינן ברורות, אולם ההנחה הרווחת ברפואה כי מדובר במחלה אוטואינפלמטורית, שכן היא מתבטאת בתסמינים המאפיינים תסמונות אוטואינפלמטוריות נוספות, וכן קיימת הנחה כי היא גנטית, אם כי לא זוהו עד כה מוטציות גנטיות ספציפיות שמובילות להתפתחותה.
הטיפולים במחלה כוללים בשלב הראשון משככי כאבים מקבוצת NSAIDs ובהמשך סטרואידים סיסטמיים וכן קיימים דיווחים על יעילות התרופות מקבוצת DMARDs ותרופות ביולוגיות מקבוצת 'מעכבי TNF אלפא' ומעכבי הציטוקין 'אינטרלוקין 1' אילאריס וקינרט.
התסמונת קרויה על שם רופאת העור הגרמנית פרופ' לילאן שניצלר, שהייתה הראשונה שתעדה את המחלה בספר בשנת 1972.
חום כתוצאה ממחלות אוטואימוניות
מחלות אוטואימוניות, שמבטאות כשל בתפקוד המערכת החיסונית של הגוף אשר מסיבה כלשהי תוקפת את הגוף עצמו – עשויות גם הן להתבטא בחום גבוה. בהבדל מהמחלות האוטואינפלמטוריות – המחלות האוטואימוניות מאפשרות לאתר בגוף נוגדנים עצמיים שהם תוצר של מערכת החיסון הטבעית.
שתי מחלות אוטואינפלמטוריות המאופיינות במחלת חום יומיומית לתקופה ממושכת הינן דלקת מפרקים מערכתית אידיופטית של גיל הילדות ומחלת סטיל של הגיל המבוגר – המהוות למעשה ביטוי של אותה המחלה בגילים שונים.
דלקת מפרקים מערכתית אידיופטית של גיל הילדות
דלקת מפרקים מערכתית אידיופטית של גיל הילדות (systemic onset Juvenile Idiopathic Arthritis – ובקיצור soJIA) מהווה את אחד הסוגים של דלקת מפרקים אידיופטית של גיל הילדות. לפי אתר המחלות הנדירות Orphanet מאובחנים במחלה אחד על תשעה מקרים לכל מאה אלף איש.
דלקת מפרקים אידיופטית של גיל הילדות נוטה לפרוץ לרוב בין גיל 3 ל-5 אך יכולה להופיע בכל גילי הילדות. מהלך המחלה מערב פרט לדלקת כרונית במפרקים גם איברים נוספים בגוף, ומאופיין בדרך כלל במעורבות של מספר רב של מפרקים – לרוב מעל לחמישה, וכן בהתקפים יומיומיים של חום גבוה הנקרא גם חום זיזי. החום עולה במהירות פעם עד פעמיים ביום, בדרך כלל באותן שעות. בנוסף מתפתחת גם תפרחת ורדרדה על פני הגוף, וכן עשויים להופיע גם הגדלה של כבד/ טחול/ בלוטות לימפה, פריקרדיטיס – דלקת בקרום הלב ו/או פליאוריטיס – דלקת בקרום הריאות. במהלך ההתקפים, החום עשוי להגיע ל-39 מעלות צלזיוס או מעל לכך. החום לרוב מופיע בערבים, אך ישנם ילדים שחווים את שיא החום בשעות היום, ואף יש כאמור תיאורים על ילדים חולים שחווים בהתקפים שני שיאים של חום לאורך היום.
כשליש מהילדים עם סוג זה של המחלה נוטים להחלים כעבור מספר חודשים (בארץ לפי תוצאות ראשונות של מחקר רב מרכזי שבוצע בשניידר – כמחצית מהמקרים), רק לעיתים נדירות – הפגיעות המערכתיות עשויות לחלוף אך דלקת המפרקים נמשכת והופכת לכרונית וקשה. בשאר המקרים המחלה נוטה להתפרץ בגלים.
הגורמים למחלה אינם ידועים לאשורם, אם כי ידוע שיש בה מעורבות יתר של הציטוקינים הדלקתיים 'אינטרלוקין 1' ו'אינטרלוקין 6'.
המחלה עלולה לפגוע קשה באיכות החיים, אם כי הסיכון לסיבוכים ירד משמעותית בשנים האחרונות על רקע התרופות הביולוגיות החדשות שאושרו לטיפול במחלה, ואצל רוב הילדים תחת טיפול היא כבר אינה מובילה לשחיקת מפרקים, דלדול עצם ואוסטאופורוזיס, הפרעות גדילה ועמיאולידוזיס.
במקרים קשים המחלה עלולה להוביל ליתר לחץ דם ריאתי ולהופעת 'תסמונת הפעלת מקרופאג' (MAS) – תסמונת נדירה אך קטלנית, שמאופיינת בירידה בכל שורות הדם, עלייה קיצונית ברמת הפריטין ו-LDH בבדיקות דם ועלייה ברמות השומנים מסוג טריגליצרידים בדם, לעתים בשילוב הפרעות בקרישיות הדם – מה שעלול להוביל לכשל חמור בתפקוד הכבד ולהפטיטיס סוערת עד כדי צורך באשפוז ביחידה לטיפול נמרץ.
במקרים הקלים הטיפול במחלה ניתן תחילה במשככי כאבים מקבוצת NSAIDs אך ברוב המקרים יש צורך בטיפול בסטרואידים סיסטמיים בכדורים או/ו עירוי לווריד אך כיום ניתן להתחיל ישר בטיפול בתרופות ביולוגיות המעכבות את הציטוקינים 'אינטרלוקין 1' – אילאריס/ קינרט ו'אינטרלוקין 6' – אקטמרה וקבזרה.
עוד על דלקות מפרקים אידיופטית של גיל הילדות לסוגיהן
מחלת סטיל של המבוגר
מחלת סטיל של המבוגר (Adult Onset Still's Disease – ובקיצור AOSD) היא למעשה התצוגה בקרב בוגרים של דלקת מפרקים מערכתית אידיופטית של גיל הילדות – מחלה דלקתית נדירה שמאופיינת בחום גבוה, פריחה עורית המופיעה בזמן החום וכאבי מפרקים ושרירים, כשבחלק מהמקרים המחלה מופיעה באפיזודה פתאומית אחת ובמקרים אחרים היא הופכת לכרונית ומלווה בהתלקחויות חוזרות.
התסמונת קרויה על שמו של הרופא הבריטי שתיאר לראשונה דלקת מפרקים שגרונתית בילדות בספרות הרפואית בשנת 1896 – סר פרדריק סטיל, המוכר גם כאבי רפואת הילדים בבריטניה.
לפי אתר המחלות הנדירות OrphaNet, שכיחותה נאמדת בחולה אחד לכל מאה אלף איש, כשהשכיחות שווה בשני המינים, אם כי בחלק מהמאמרים מדווח ששכיחותה בקרב נשים מעט גבוהה יותר.
התקפי מחלת סטיל מלווים לרוב בחום גוף גבוה – בגובה ממוצע של כ-39 מעלות צלזיוס ולעתים אף מעל לכך. החום הינו יומיומי ונוטה לעלות לרוב בשני שיאים ("פיקים") במהלך היממה עם חום תקין בין העליות. בקרב כ-20% ממטופלים חום גבוה נמדד לאורך כל היממה. לרוב החום נמשך כשבוע ולעתים אף מעבר לכך.
המחלה עשויה להתבטא גם בהגדלה של הכבד, הגדלה של הטחול, בלוטות לימפה מוגדלות, דלקתיות בקרום הלב ודלקתיות בקרום הצדר המקיף את הריאה.
גם כאן במקרים קשים המחלה עלולה להוביל להרס מפרקים ולהופעת 'תסמונת הפעלת מקרופאז' (Macrophage Activation Symdrome – ובקיצור MAS).
במקרים הקלים הטיפול במחלה ניתן תחילה במשככי כאבים מקבוצת NSAIDs אך ברוב המקרים יש צורך בטיפול בסטרואידים סיסטמיים בכדורים או/ו עירוי לווריד אך כיום ניתן להתחיל ישר בטיפול בתרופות ביולוגיות המעכבות את הציטוקינים 'אינטרלוקין 1' – אילאריס/ קינרט ו'אינטרלוקין 6' – אקטמרה וקבזרה.
גורמים נוספים לחום גבוה
חום כתוצאה מגידולים סרטניים
גידולים סרטניים עלולים להוביל בין השאר גם להתפתחות חום גבוה, לרוב לצד תסמינים נוספים האופייניים לכל גידול וגידול. התופעה נובעת מכך שהגידול עצמו עשוי לייצר פירוגנים שמובילים לעליית חום וכך גם גרורות של גידולים סרטניים. לעתים הגידול מוביל להיחלשות המערכת החיסונית ולהידבקות בזיהומים אשר גורמים אף הם לעלייה בחום.
חום גבוה מהווה במקרים רבים תסמין ראשון לחלק ממחלות הסרטן, ובייחוד סרטן לימפומה על שם הודג'קין, לימפומות שאינן הודג'קין וסרטן הדם (לוקמיה).
בספרות הרפואית מתועדים מקרים של התקפי חום גם בקרב חולי סרטן נוספים. כך, לדוגמה, ביוני 2012 דיווחו חוקרים סיניים בכתב העת Chinese Journal of Cancer Research על גבר בן 47 עם השמנה שאובחן עם גידול סרטני מסוג קרצינומה של המעי הגס והתקפי חום ממקור לא ברור.
קרישי דם
חום אקוטי עשוי להעיד לעיתים נדירות גם על קריש דם שנוצר באחד מכלי הדם ודלקת שמתפתחת בכלי הדם בעקבותיו. כשקריש הדם נע לעבר הריאות – התופעה עשויה להתבטא גם בקוצר נשימה וכאבים בחזה. במקרים אלה יש לפנות לטיפול רפואי לאיתור קריש הדם ולטיפול תרופתי או צנתורי כנגדו.
יש לציין כי קרישי דם במקרים רבים אינם מלווים בעלייה בחום הגוף, ולפי מחקר אמריקאי שפורסם ביוני 2000 בכתב העת American Surgeons, לא ניתן להשתמש בעלייה בחום כאינדיקטור לאבחון התפתחות של קרישי דם.
תרופות
חום עשוי להתפתח כתופעת לוואי נדירה של תרופות רבות. בין השאר, חום עשוי להעיד על תגובה אלרגית לחומרים המצויים בתרופה, וכמו כן ישנן תרופות שנקשרו במחקרים לתופעות של עליית חום, וברשימה זו נמנות בין השאר אנטיביוטיקות מסוימות, איזוניאזיד (תרופה לשחפת), קווינידין (תרופה למלריה) ואלפא-מתילדופה (תרופה לפרקינסון).
חשיפה לחום קיצוני
במצבים שבהם נחשף הגוף לחום חיצוני עשויה להתפתח 'היפרתרמיה', לרבות בתנאי חום ולחות גבוהים בימי הקיץ היוקדים וכתוצאה מפעילות גופנית מאומצת בימים חמים.
היפרתרמיה עשויה להתבטא גם בחום גוף גבוה והזעה. במידה וחום התפתח על רקע היפרתרמיה – חשוב לקרר את החולה באופן מידי כדי למנוע אובדן הכרה.
חיסונים
גם חשיפה לחיסונים שמלווה בשינויים בפעילות המערכת החיסונית עשויה להיות מלווה בעליית חום קלה במשך יום-יומיים. מטרתם של רוב החיסונים להוביל את מערכת החיסון לייצר נוגדנים כנגד החיסון – פעילות שעשויה להוביל לתגובה של הגוף ביצירת פירוגנים מעלי חום.
במחקר שפורסם בדצמבר 2020 בכתב העת New England Journal of Medicine תואר חום גבוה מעל ל-38 מעלות צלזיוס גם כתסמין של החיסון של חברת "פייזר" הניתן בישראל כנגד הנגיף מחולל מגפת הקורונה לאחר מנת החיסון השנייה בקרב 16% מהצעירים (בגילי 55-16) ו-11% מהמבוגרים (מעל גיל 55).
בקיעת שיניים
חום קל עשוי להתפתח גם על רקע בקיעת שיניים בקרב תינוקות ששיניהם צומחות לראשונה וילדים שמחליפים את שיני החלב ואף מבוגרים שמתמודדים עם בקיעת שיני בינה.
חום ממקור לא ידוע
ברפואה מוגדר חום ממקור לא ידוע (FUO, קיצור של Fever of Unknown Origin) במצבים של טמפרטורת גוף שעולה מעבר ל-38.3 מעלות צלזיוס בדפוס התקפי או רציף למשך מעל לשלושה שבועות, במצבים שבהם האבחנה נותרה לא ברורה גם לאחר שבוע לפחות (7 ימים) של בירור רפואי.
*פרופ' גיל אמריליו הוא מנהל שירות למחלות קדחת ים תיכונית משפחתית (FMF) ו-PFAPA בילדים ביחידה לראומטולוגית ילדים במרכז שניידר לרפואת ילדים
עדכון אחרון: פברואר 2021

