השמנה
מנהלי קהילה










מובילי קהילה


ניתוחים לקיצור קיבה – כל הפרטים
מהם סוגי הניתוחים הבריאטריים הקיימים? למי הם מתאימים? איך הם מבוצעים? איזה ניתוח הוא היעיל ביותר? ומהם הסיבוכים? מדריך מקיף
ניתוחים בריאטריים לקיצור קיבה (Bariatric Surgeries) הפכו בשנים האחרונות לאמצעי טיפולי מקובל ושכיח בהשמנת יתר קשה, וזאת לאחר שנמצא כי התועלת של שילוב טיפול תזונתי ותרופות ו/או טיפולים נפשיים לאנשים עם השמנת יתר – אינו מוביל ברוב המקרים לתוצאות משמעותיות וגורם במקרים רבים לירידה קלה וזמנית בלבד במשקל.
התועלת של הניתוחים לקיצור קיבה בהורדה במשקל לאורך זמן נאמדת על 60% עד 80%, בהשוואה ל-5% בלבד בכל השיטות האחרות. יתרה מכך, ניתוחים לקיצור קיבה מבוצעים גם לצורך מניעה ו/או טיפול במצבי תחלואה הנלווים להשמנת יתר, לרבות סוכרת, לחץ דם גבוה, עודף שומנים בדם ודום נשימה בשינה.
מחקר השוואתי משבדיה שפורסם באוקטובר 2007 בכתב העת New England Journal of Medicine מצא כי לאנשים עם השמנת יתר שעברו ניתוחי קיצור קיבה במעקב של עשר שנים מדווחים שיעורי תמותה נמוכים יותר – לעומת אלו שעברו לחילופין טיפולים דיאטנים, התנהגותיים, נפשיים ותרופתיים בלבד.
סקירת מחקרים שפורסמה בכתב העת British Medical Journal בשנת 2013, שכללה 11 מחקרים שבחנו את יעילות הניתוח הבריאטרי בהשוואה לטיפול סטנדרטי, העלתה כי במעקב שנמשך עד שנתיים, אלה שעברו ניתוח בריאטרי השילו בממוצע 26 קילוגרם יותר מאלה שלא עברו ניתוח. בנוסף, אצל אלה שעברו ניתוח בריאטרי שיעורי ההפוגה של מחלת הסוכרת היו גבוהים פי 5 מאשר באלה שלא עברו ניתוח. גם שיעורי התסמונת המטבולית וגם רמות שומני הדם ירדו יותר באלה שעברו ניתוח.
מחקר שנערך בקרב חולי סוכרת, שממצאיו פורסמו בשנת 2014 בכתב העת New England Journal of Medicine, מצא כי ניתוח בריאטרי יעיל יותר מתרופות בהשגת הפוגה בסוכרת. שלוש שנים לאחר הניתוח, רק 5% מהמטופלים בקבוצת הטיפול האינטנסיבי בתרופות עמדו ביעד של המוגלובין מסוכרר העומד על לא יותר מ-6%. זאת לעומת 38% מאלה שעברו ניתוח מעקף קיבה ו-24% מאלה שעברו ניתוח שרוול. גם השימוש בתרופות להפחתת רמות הסוכר בדם היה נמוך הרבה יותר בקבוצות הניתוח בהשוואה לקבוצת הטיפול התרופתי.
מחקר אחר שפורסם באותה השנה בכתב העת Journal of the American Medical Association, השווה סוכרתיים שקיבלו טיפול רפואי רגיל לסוכרתיים שעברו ניתוח בריאטרי, שהיו במעקב תקופה ארוכה. נמצא כי 15 שנים לאחר שעברו ניתוח בריאטרי, 30.4% מהמנותחים לא סבלו מסוכרת, בהשוואה ל-6.5% בלבד מאלה שקיבלו טיפול רגיל. הירידה הממוצעת במשקל עמדה על 22.5 ק"ג בקבוצת המנותחים, בהשוואה ל-4.4 ק"ג בקבוצת הטיפול הרגיל.
עם זאת, ניתוחים לקיצור קיבה לא מתאימים לכל האנשים עם השמנת יתר, ולמצער – הם גם אינם מהווים פתרון קסם פשוט, ודורשים ברוב המכריע של המקרים התאמה של משטר תזונתי קפדני כדי להגיע לתוצאות המצופות.
כמו כן, ניתוחים בריאטריים לקיצור קיבה אינם מתאימים לאנשים שמתמודדים עם השמנת יתר על רקע מחלה מטבולית או אנדוקרינית (הורמונאלית) המטופלים בתרופות.
המדריך שלהלן סוקר את סוגי הניתוחים להשמנת יתר, למי מתאים כל ניתוח, כיצד הוא מבוצע, מהם הסיכונים האפשריים, מה ההחלמה הצפויה ואילו הגבלות תזונתיות צפויות בשלב שאחרי.
התאמת סוג הניתוח לקיצור קיבה שיבוצע למטופל – נעשית בהתייעצות עימו ועל רקע נתונים שונים, לרבות משקל, המרכז הרפואי המטפל, מדדים שונים וסיבוכים נלווים להשמנה. לכל סוג ניתוח יש מטופלים שאינם מתאימים לעבור אותו.
ניתוחים לקיצור קיבה כרוכים בסיבוכים רפואיים שונים. להצלחת הניתוח דרוש שיתוף פעולה בין הצוות המטפל והשקעה מצד המטופל להקפדה על שינויים תזונתיים והתנהגותיים, לרבות שינויים בהרגלי התזונה – הקפדה על אכילה בארוחות מסודרות ובאיטיות, תוך כדי לעיסה טובה של המזון, וכן ביצוע פעילות גופנית באופן קבוע, לפחות חצי שעה ביום. לפני החלטה של מטופל לעבור את הניתוח, עליו לשקול את היתרונות מול החסרונות ולדעת מה צפוי לאחר ניתוח בריאטרי.
מי זכאי לניתוחי קיצור קיבה במסגרת סל הבריאות?
ניתוחים לקיצור קיבה כלולים בישראל בסל הבריאות הממלכתי במקרים הבאים:
- אנשים עם השמנת יתר חולנית/ קיצונית (morbid obesity) - כשמדד ההשמנה BMI גבוה מ-40 יחידות
- אנשים עם מדד השמנה מעל ל-35 יחידות הסובלים מסיבוך אחד או יותר של השמנת יתר, לרבות לחץ דם גבוה, סוכרת סוג 2, מחלות לב, עודף שומנים בדם (דיסליפידמיה), דום נשימה בשינה, הפרעות פוריות משניות להשמנה, בעיות אורתופדיות שנגרמו כתוצאה מהשמנה (באישור אורתופד), כבד שומני, אירוע של היווצרות קריש דם (אירוע טרומבואמבולי).
- אנשים עם מדד השמנה בין 30 ל-35 יחידות במידה והם מאובחנים עם סוכרת סוג 2 שאינה מאוזנת כהלכה באמצעות הטיפול התרופתי המיטבי (קווי טיפול מתקדמים) או במידה ועברו ניתוח בריאטרי קודם שנכשל.
ביצוע ניתוחים בריאטריים לחולי סוכרת לא מאוזנים במדד השמנה שבין 30 ל-35 יחידות מבוצע בימים אלה בהתאם לחוזר מינהל רפואה במשרד הבריאות במסגרת מחקר מבוקר הבוחן את התועלת של הטיפול בהורדת ערכי ההמוגלובין המסוכרר מתחת לערך של 7% באמצעות שלוש זרועות: האחת מטופלת על ידי תרופות בלבד, השנייה על ידי תרופות בשילוב ניתוח בריאטרי מסוג מעקף קיבה (RYGBP) והשלישית על ידי תרופות בשילוב ניתוח מסוג שרוול קיבה (Sleeve Gastrectomy).
מטופלים שייכללו במחקר יקבלו שיפוי לתשלום על הניתוח מקופת החולים, במידה והם עונים לקריטריונים להכללה: בגילי 18 עד 65, מאובחנים עם סוכרת סוג 2 חמש שנים ומעלה, עם ערכי המוגלובין מסוכרר מעל ל-8% למרות טיפול תרופתי כולל אינסולין, העדר היריון אצל נשים, שימוש בגלולות למניעת היריון אצל נשים בגיל הפוריות ובכפוף לחתימה על טופס הסכמה מדעת. המחקר אינו מיועד לחולי סוכרת שעברו ניתוח בריאטרי קודם, שיש להם סוכרת שניונית כתוצאה ממחלה או על רקע דלקת בלבלב, אלו שאינם יכולים לעבור ניתוח ביטני או אם עברו ניתוח בהרדמה בחצי השנה האחרונה, אלו הסובלים מסיבוכי סוכרת קשים כמו עיוורון ואי ספיקת כליות סופנית, אלו עם מחלת כליות כרונית, אלו עם אירוע קרישיות יתר בעבר, אלו עם אירוע מוחי או התקף לב בשנה החולפת, מכורים לסמים או אלכוהול, אלו עם יתר לחץ דם פורטאלי (דהיינו לחץ דם גבוה שנמדד בווריד שער הכבד המוליך דם מהמעיים והטחול לכבד), אנשים עם מצב נפשי מעורער, חולים עם גידולים – לרבות סרטן וחולים שנמצאים במצב העלול לסכן את חייהם כתוצאה מהניתוח או להטות את תוצאות המחקר.
לילדים כלולים ניתוחים בריאטריים בסל הבריאות הממלכתי, בהתאם לחוזר מנהל רפואה במשרד הבריאות מאוקטובר 2009, רק מעל גיל 13, לנוער עם גיל עצמות מעל 13 בקרב בנות ומעל 15 בקרב בנים, ורק בכפוף למספר תנאים:
• השתתפות בתוכנית לירידה במשקל של הילד שנכשלה, למשך חצי שנה לפחות.
• הערכה פסיכיאטרית ורפואית.
• מדד ההשמנה BMI הוא מעל 50 יחידות עם סיבוכי השמנה קלים: יתר לחץ דם, עודף שומנים בדם (דיסליפידמיה), הפרעה משמעותית בתפקוד היומיומי – לרבות מחלת מפרקים, זיהומים חוזרים בקפלי עור, אי שליטה במתן שתן, פגיעות מפרקים הקשורות למשקל עודף המגבילות את הפעילות הגופנית, מצוקה נפשית על רקע פסיכו-סוציאלי ורפלוקס.
• מדד השמנה מעל 40 יחידות עם סיבוכי השמנה קשים: סוכרת סוג 2, כבד שומני דלקתי מוכח בביופסיות בכבד, דום נשימה חסימתי משמעותי (מדד AHI גבוה מ-15 הפסקות נשימה לשעה) ויתר לחץ תוך גולגולתי עצמוני (פסאודטומור צרברי) כתוצאה ממשקל יתר.
• נוער מעל גיל 16 יכול לעבור את הניתוח עם סיבוכי השמנה קלים גם כשמדד ההשמנה הוא מעל 45 יחידות.
"ניתוחים לקיצור קיבה הם ניתוחים בריאותיים ולא קוסמטיים, ומשכך, הקריטריונים להכללתם בסל הם גם הקריטריונים לביצועם", מסביר ד"ר נסים גרון, מנהל המחלקה הכירורגית בבית החולים ע"ש ברוך פדה פוריה בטבריה ויועץ רפואי בקהילת קיצורי קיבה (ניתוחים בריאטריים) ב"כמוני". משכך, אנשים שאינם עומדים בקריטריונים אינם יכולים לבצע את הניתוחים הללו במסגרת פרטית, וניתוחים בריאטריים במסגרות פרטיות נעשים לצורך בחירת רופא מנתח".
במערכת הבריאות בישראל מוכרת תופעה של מטופלים המעלים במשקלם כדי להיכלל בקריטריונים של מדד ההשמנה BMI שיאפשרו להם לעבור ניתוח לקיצור קיבה.
סוגי ניתוחים בריאטריים לקיצור קיבה
כיום מבוצעים במרכזים הרפואיים בישראל חמישה סוגי ניתוחים בריאטריים לקיצור קיבה: טבעת מתכווננת, שרוול קיבה, מעקף קיבה, מיני מעקף קיבה ומעקף תריסריון.
כל הניתוחים הבריאטריים מבוצעים כיום בשיטה לפרוסקופית זעיר פולשנית, ללא פתיחת הבטן, דרך פתחים קטנים בדופן הבטן אליהם מוכנסים כלי הניתוח, לרבות מצלמה זעירה שמשדרת תמונה של הקיבה ואיברים שונים בבטן למנתחים, ומכשירים זעירים באמצעותם מבוצעים החתכים ומוצר מבנה הקיבה. בשיטה הלפרוסקופית מנופחת תחילה הבטן באמצעות גז פחמן דו חמצני, ובהמשך עובד המנתח דרך הפתחים באמצעות כלי הניתוח השונים. בתום הניתוח נותרות צלקות קטנות בלבד, בהבדל מניתוחים בפתיחת בטן המותירים צלקת לאורך הבטן כולה. ניתוחי קיצור קיבה מבוצעים כולם בהרדמה כללית.
ניתוחים לפרוסקופיים לקיצור קיבה מפחיתים את שיעור הסיבוכים מזיהומים, בהשוואה לניתוחים שבוצעו בשנים עברו באמצעות פתיחת בטן, והם גם כרוכים בזמן התאוששות קצר יותר, אשפוז קצר יותר, חזרה מהירה יותר לשגרה ולעבודה, ירידה בהתפתחות פצעים ובקעים בחתך הניתוח והפחתה בכאבים כתוצאה מהניתוח וכן הימנעות מצלקת ניתוחית גדולה.
הניתוחים השונים לקיצור קיבה המבוצעים כיום נבדלים זה מזה הן בשיטה הכירורגית לביצועם והן במידת ההגבלה על כמות המזון הנצרך, בדרך השפעתם על יכולת הספיגה של מרכיבי המזון במערכת העיכול ועל ההפרשה האנדוקרינית של מערכת העיכול. כמו כן קיים שוני בסיכון מהניתוחים ובתוצאותיהם.
הסיכונים העיקריים בניתוחים, מעבר לפירוט שיינתן בהמשך לגבי כל ניתוח בנפרד, כוללים בעיקר דימום פנימי באזור הניתוח, דלף במערכת העיכול החדשה שנוצרה במהלך הניתוח, חסימת מעי, קרישי דם ותסחיף ריאתי, זיהום בחלל הבטן ובפצע הניתוחי, זיהומים נוספים – לרבות דלקת ריאות וזיהום בדרכי השתן, פגיעה באיברים הסמוכים לאזור הניתוח תופעות לוואי של תרופות ההרדמה, הפרעות בנשימה וסיבוכים ריאתיים, שלשולים והקאות, אבנים בכיס המרה, בקע סרעפתי (הרניה), רמות נמוכות של סוכר בדם – היפוגליקמיה, תת ספיגה של רכיבי מזון וחסרים תזונתיים עד כדי תת תזונה, ניקוב (פרפורציה) במערכת העיכול, כיב קיבה/ אולקוס, ובמצבים חריגים תמותה.
שיעורי ההצלחה של ניתוחים לקיצור קיבה נמדדים לרוב לאורך זמן, כשהמטופל מצליח לשמר את ירידה משמעותית של מעל ל-50% מהמשקל העודף כעבור חמש שנים מהניתוח.
ניתוח טבעת מתכווננת
ניתוח לקיצור קיבה באמצעות טבעת מתכווננת (Adjustable Gastric Banding או בקיצור AGB) היה בעבר הניתוח העיקרי לקיצור קיבה, אולם עקב סיבוכים רבים והתועלת הנמוכה שלו לאורך זמן, ניתוח זה מבוצע כיום בישראל במצבים בודדים בלבד. לדברי ד"ר גרון, "לאורך השנים הניתוח לא הוכיח את עצמו ברמה מספקת, ורבים מהמנותחים לא הצליחו לרדת במשקל במידה מספקת או שנאלצו לעבור ניתוחים מתקנים עקב סיבוכים. כיום יש ניתוחים מוצלחים יותר מבחינת התועלת הקלינית".
במהלך ניתוח טבעת מתכווננת מושתלת ומקובעת טבעת מתכווננת בקיבה העשויה מסיליקון, שיוצרת בחלק העליון של הקיבה כיס בנפח של 15 סמ"ק עם פתח צר לעבר חלקה התחתון של הקיבה. הכיס שנוצר במעלה הקיבה מתרוקן באופן איטי, ואינו מאפשר מעבר של כמות גדולה של מזון, וכך מוביל הניתוח לירידה בצריכת הקלוריות.
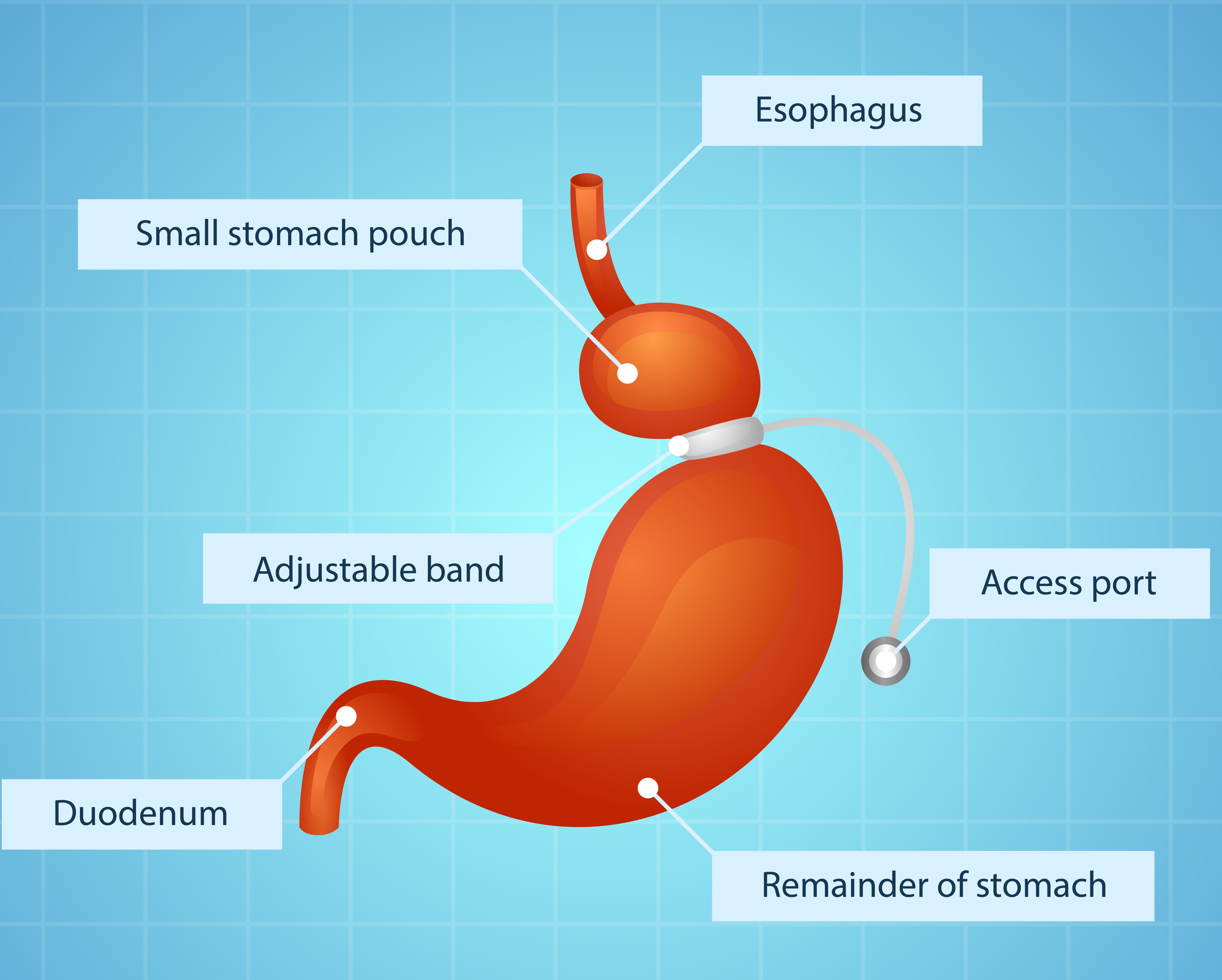
הטבעת המתכווננת מחוברת להתקן ניפוח הקרוי port – אביזר המושתל מתחת לעור באזור הבטן, ועל ידי הזרקת נוזלים או שאיבת נוזלים דרך ההתקן – ניתן לכוונן למעשה את הטבעת, להרחיבה או לחילופין להדקה לקיבה, וכך לגרום לכיס שנוצר באמצעותה במעלה הקיבה להפוך לרחב או לצר יותר.
ניתוחי טבעת מתכווננת אינם פוגעים בשלמות מערכת העיכול. אמנם ניתוחים אחרים לקיצור קיבה הכוללים כריתה של הקיבה פולשניים יותר, אולם דווחו כיעילים יותר בטיפול במצבי תחלואה נלווים, לרבות ריפוי של סוכרת, לחץ דם גבוה, יתר שומנים בדם ודום נשימה בשינה. ניתוחי טבעת מתכווננת גם אינם עוצרים מעבר מזון ממותק מחלקה העליון של הקיבה לחלקה התחתון, ולכן אינם מועילים למטופלים שנוהגים לאכול הרבה ממתקים.
לאלו מטופלים הניתוח מתאים? הניתוח מתאים לכל המטופלים עם השמנת יתר חולנית, שמסוגלים לדבוק לאורך זמן באורח חיים בריא – מה שמהווה תנאי להצלחת הניתוח (המתבטאת בירידה מצופה במשקל). מטופלים שמבקשים לעבור את הניתוח ובהמשך לאכול כמויות מופרזות של מזון ולאזן את יכולת העיכול של המזון באמצעות הקאות – עלולים לפתח סיבוכים רפואיים קשים, בין היתר במערכת העיכול וחלל הפה וכן חסרים תזונתיים משמעותיים. הניתוח מיועד גם למטופלים שעברו בעבר ניתוחי טבעת קיבה לא מתכווננת עם סיכות (ניתוחים הקרויים SRVG) שכבר אינם מבוצעים בישראל – ובהמשך השמינו, ואינם רוצים לעבור ניתוח מורכב יותר, וכן למטופלים שניתוח לקיצור קיבה מורכב מדי וחודרני מדי עלול לסכן את חייהם, למשל על רקע מחלות נלוות מורכבות.
לאלו מטופלים הניתוח לא מתאים? ניתוחי טבעת אינם מיועדים לחולים עם בקע סרעפתי גדול וחולים הנוטלים מספר רב של תרופות. כאמור, הניתוח גם לא מתאים למטופלים שצורכים הרבה מזונות מתוקים. כמו כן, ישנן עבודות שמצביעות על יעילות מוגבלת לניתוח בקרב מטופלים שאוכלים הרבה ארוחות קטנות או חטיפים מספר רב של פעמים ביום – שאינם נוטים לרכז את האכילה בשלוש ארוחות, וכן חולים עם השמנת יתר חולנית במיוחד – כשמדד ההשמנה BMI הוא מעל 50 יחידות ("סופר השמנה").
סיבוכי הניתוח: הסיכונים העיקריים בניתוח טבעת מתכווננת הם הסיכונים הרגילים של ניתוחים במערכת העיכול – דימום בניתוח או אחריו, חדירת זיהומים ודלף מהקיבה לאחר הניתוח המתרחש בשכיחות של עד 1% מהניתוחים. כמו כן, בניתוחי טבעת מתכווננת הטבעת יכולה להחליק ממקומה ולחסום את הקיבה – סיבוך הדורש ניתוח מתקן להוצאתה, וכן היא עלולה לחדור לקיבה, מאחר והיא נוקשה לעומת הקיבה הדינאמית – וכך לגרום לדלקות וזיהומים וגם לחדול מלתפקד, וגם מצב זה דורש ניתוח מתקן להוצאתה. שיעורי התמותה מניתוחי טבעת מתכווננת נמוכים מ-0.5%.
תוצאות צפויות: כשנה עד שלוש שנים לאחר הניתוח, שיעורי ההצלחה של ניתוחי טבעת מתכווננת בהורדה מצופה במשקל נאמדים בכ-50% מהמטופלים. לפי מטה אנליזה שפורסמה באוקטובר 2004 בכתב העת JAMA של ההסתדרות הרפואית האמריקאית, המבוססת על 136 מחקרים עם 22,094 מנותחים, ניתוחי טבעת מתכווננת מובילים לירידה ממוצעת של 47.5% במשקל העודף.
בנוסף, ניתוחי טבעת מובילים לעתים להיעלמותם של סיבוכים רפואיים הנלווים להשמנה, והוכחו גם כניתוחים שמאפשרים לעתים ריפוי ממחלת הסוכרת, אם כי פחות מניתוחים אחרים.
התאוששות מהניתוח: לאחר הניתוח מחובר המטופל לעירוי, וכבר שעות ספורות לאחר הניתוח מועבר לכורסה כדי להתחיל בתהליך שיקום. במקביל מבוצעת למטופל פיזיותרפיה נשימתית כדי למנוע דלקת ריאות. למחרת הניתוח ייתכן ותבוצע למטופל בדיקת הדמיה מסוג 'שיקוף בליעה' כדי לוודא שהטבעת המתכווננת ממוקמת כראוי, ולאחר בדיקה תקינה – המטופל שב בהדרגה לשתייה ולמזון רגיל. המטופל משתחרר להחלמה בביתו לרוב למחרת הניתוח עם משככי כאבים, ומסוגל לשוב לפעילות כשבוע לאחר הניתוח.
בתקופה של חודש עד חודשיים לאחר הניתוח, ישנם מטופלים שחווים הפרעה במעבר מזון בקיבה, אולם זו לרוב חולפת עם הזמן ואינה מסכנת את הניתוח. ניפוח הטבעת מבוצע לרוב שישה שבועות לאחר הניתוח, במטרה לייצר הגבלה במעבר המזון בקיבה, באופן הדורש מהמטופל להפחית את כמויות המזון שהוא צורך באופן משמעותי.
משטר תזונתי לאחר הניתוח: בששת השבועות הראשונים לאחר הניתוח – על המטופלים ליטול תוסף תזונה המכיל ויטמינים מסוג B – לרבות ויטמין B1 (תיאמין), ויטמין B6, ויטמין B9 (חומצה פולית) וויטמין B12 – כדי למנוע מחסור בוויטמינים אלה העלול להוביל לתופעות נוירולוגיות, החל מתחושות נימול וכאבי ראש ועד לשינויי התנהגות ואובדן הכרה במקרים הקשים.
לאחר ניפוח הטבעת, על המטופל להפחית באופן ניכר את כמויות המזון ולאמץ הרגלים של לעיסה מרובה ואכילה מואטת, וכן להגביל את משך הארוחות ולהימנע משתייה במהלך האכילה. כמו כן, מומלץ להעדיף חלבונים על פני פחמימות. בנוסף, מומלצת נטילת ויטמינים שנה לפחות לאחר הניתוח, להשלמת חוסרים תזונתיים.
ניתוח שרוול קיבה
ניתוח לקיצור קיבה הקרוי ניתוח שרוול קיבה (Sleeve Gastrectomy או בקיצור SG) הוא ניתוח המנסה להתגבר על השמנת יתר על ידי יצירת שרוול בקיבה, באופן שמשמר את פתחי הקיבה הטבעיים ואת המבנה האנטומי של מערכת העיכול. ניתוח זה הוא כיום הניתוח לקיצור קיבה השכיח ביותר בישראל ומהווה 60% עד 70% מכלל הניתוחים הבריאטריים המבוצעים בארץ. בארה"ב, לעומת זאת, הניתוחים השכיחים ביותר הם כיום ניתוחי מעקף קיבה, כפי שיוסבר בהמשך.
במהלך ניתוח שרוול קיבה המבוצע כיום בגישה לפרוסקופית דרך ארבעה עד שבעה חתכים זעירים בבטן, כורתים המנתחים ומוציאים מהגוף שיעור ניכר מהקיבה המקורית – בפועל כ-80% מהקיבה, ומותירים 20% מהקיבה במבנה של שרוול צר וארוך בנפח של עד 100 סמ"ק, בדומה לנפח של כוס מים חד פעמית, בהשוואה לנפח של 1,500-1,000 סמ"ק לקיבה ממוצעת, באופן שמקטין את כמות המזון שהמטופל יכול לאכול בכל ארוחה.
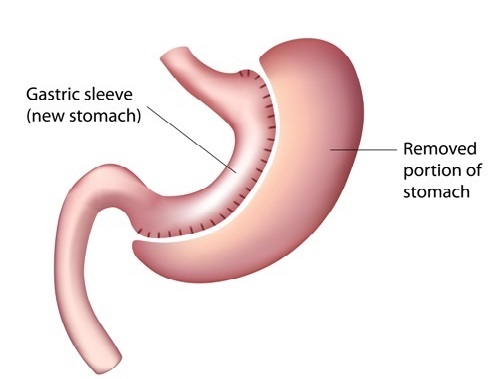
במהלך הניתוח מופרדת הקיבה מרקמות השומן וכלי הדם הצמודים אליה, לצורך כריתתה באופן אורכי, באופן המותיר מהקיבה שרוול צר וארוך. כריתת רקמת הקיבה העודפת מבוצעת במכשיר הקרוי 'מכלב', שחותך את הקיבה ובו זמנית יורה סיכות טיטניום זעירות, באופן מדורג כלפי מטה. בתום כריתת הקיבה לעתים בוחן המנתח האם השרוול שנוצר אטום באמצעות מילוי הקיבה בצבע כחול, זיהוי עדויות לדליפת צבע ותיקון באמצעות תפרים. החלק שנכרת מהקיבה מוצא דרך אחד הפתחים בבטן.
בעקבות ניתוח זה נפח הקיבה קטן, ובמקביל יורדת באופן משמעותי הפרשת הורמון התיאבון גרלין המווסת תחושות רעב ומופרש בעיקר מחלקה העליון של הקיבה (כיפת הקיבה הקרויה גם 'פונדוס') – שנכרתת בשלמותה במהלך הניתוח. כך פוחתת משמעותית תחושת הרעב בקרב המנותחים כשנה וחצי לאחר הניתוח. בהמשך מתחדשת הפרשת ההורמון גרלין מאזורים אחרים בגוף.
לאלו מטופלים הניתוח מתאים? ניתוח שרוול קיבה מתאים לכל הסובלים מהשמנת יתר חולנית ובעיקר לאלו עם מצבי תחלואה נלווים להשמנה כמו סוכרת, יתר לחץ דם, עודף שומנים בדם ודום נשימה בשינה – מצבים שניתנים כאמור לטיפול באמצעות הניתוח, וכן לאנשים שנכשלו בניתוחי ניתוחי טבעת מתכווננת ולא הצליחו להוריד בעזרתם מהמשקל במידה מספקת.
לאלו מטופלים הניתוח לא מתאים? ניתוח שרוול קיבה אינו מיועד למי שסובלים מריפלוקס – דהיינו עלייה של מיצי קיבה כלפי מעלה לוושט.
סיבוכי הניתוח: הסיבוכים בניתוחי שרוול קיבה דומים לאלו שמדווחים בניתוחים בריאטריים אחרים, ובעיקר סיכון לדימום בזמן הניתוח או אחריו וזיהומים. הסיבוך שמעלה את החשש הרב ביותר בניתוחי שרוול קיבה הוא דליפה מהקיבה לאחר הניתוח שעלולה להוביל לדליפת תוכן הקיבה לחלל הבטן ולהתפתחות דלקת קשה בבטן שבמידה ואינה מאובחנת בזמן – עלולה להוביל לסיבוכים קשים ואף לתמותה. עם זאת, שכיחותו של סיבוך זה נמוכה ונאמדת כיום בכ-1% עד 2% מהמנותחים. כמו כן, בקרב כ-20% מהמטופלים מתפתחות צרבות לאחר הניתוח בגלל הפרשות קיבה שעולות לוושט, וחלק מהמנותחים מפתחים אבנים בכיס מרה וכ-20% עד 30% מתוכם נזקקים לעבור לאחר הניתוח כריתת כיס מרה. שיעורי התמותה מניתוחי שרוול קיבה נמוכים מ-0.5%.
תוצאות צפויות: שיעורי ההצלחה של ניתוחי שרוול קיבה באובדן מעל ל-50% מהמשקל העודף כעבור חמש שנים מדווחים בקרב ב-60% עד 70% מהמטופלים.
ניתוחי שרוול קיבה, הוכחו גם כמובילים לשיפור משמעותי בקרב חולי סוכרת סוג 2 וההערכות כי שיעור הריפוי מסוכרת דומה לזה שנמדד בניתוחי מעקף קיבה אצל כ-80% מהמטופלים. שיפור נוסף מדווח גם בסיבוכים נלווים להשמנה – לרבות לחץ דם גבוה, עודף שומנים בדם ודום נשימה, לצד הירידה במשקל.
לפי מטה אנליזה שפורסמה באוקטובר 2004 בכתב העת JAMA של ההסתדרות הרפואית האמריקאית, המבוססת על 136 מחקרים עם 22,094 מנותחים, ניתוחי שרוול קיבה מובילים לירידה ממוצעת של 68.2% במשקל העודף.
תוצאות הניתוח לטווח הארוך תלויות בין היתר ביכולות ההתמדה של המטופל, וכן בכך שהניתוח מבוצע בצורה מוקפדת.
התאוששות מהניתוח: ניתוח שרוול קיבה אורך כשעה בלבד. במהלך הניתוח מחובר המטופל לנקז של הפרשות באזור קו הכריתה בקיבה – נקז שמוצא מהגוף עם השחרור הביתה. המטופל מתבקש לרדת מהמיטה בערב הראשון לאחר הניתוח ולהתיישב על כיסא – כדי למנוע הגבלה בתנועה שמעלה את הסיכון לתסחיף ריאתי, ובהמשך עליו להתנועע בחדר ובמחלקה כמה פעמים ביום. כמו כן המטופל עובר פיזיותרפיה נשימתית, כדי למנוע היווצרות תסחיף. יום לאחר הניתוח מופנה המטופל לצילום בליעה כדי לוודא שלא התפתחו דלף או חסימה באזור הניתוח, ובמידה והצילום תקין, המטופל יכול להתחיל לשתות, תחילה בכמויות קטנות בלבד. הניתוח לרוב דורש שימוש במשככי כאבים, וביממה הראשונה לאחר הניתוח הכאבים לרוב בעוצמה גבוהה, והמטופל לרוב מטושטש באמצעות משככי כאבים חזקים מסוג אופיאטים וישן רוב הזמן. המטופל משוחרר מבית החולים להתאוששות בבית 3-2 ימים לאחר ניתוח שרוול קיבה, ויכול לשוב לפעילות בחלוף שבועיים מהניתוח.
משטר תזונתי לאחר הניתוח: לאחר ניתוחי שרוול קיבה ישנן שתי גישות שונות בהיבט התזונתי: יש דיאטנים/ תזונאים הגורסים באופן שמרני כי יש לחדש את האכילה באופן מדורג ולשוב לאכול באופן סדיר רק כעבור שישה שבועות מהניתוח. לפי גישה אחרת אין צורך לבצע העלאה מדורגת בסוגי המזון שניתן לצרוך, וניתן לשוב לאכול את כל סוגי המזון מיידית. מאחר והניתוח מקטין משמעותית את נפח הקיבה, הוא דורש לרוב הקפדה על ארוחות מסודרות ואכילת כמויות קטנות תוך כדי לעיסה מרובה, ולעתים דורש הגדלה של מספר הארוחות לחמש עד שש ארוחות ליום.
כמו כן, המטופל נדרש לצרוך תוספי תזונה וויטמינים לפחות שנה לאחר הניתוח, ובעיקר ויטמינים מסוג B, ולעתים גם לצרוך תרופות שמפחיתות את חומציות הקיבה המכילות את החומר אופמרזול (לוסק/ אומפרדקס).
ניתוח מעקף קיבה
ניתוח לקיצור קיבה באמצעות מעקף קיבה (Roux-en-Y Gastric Bypass) מבוצע כיום בישראל בשכיחות נמוכה יותר מניתוח שרוול קיבה, אולם בארה"ב זהו עדיין הניתוח השכיח ביותר, מאחר והוא ניתוח ותיק יותר, ונצבר בו יותר ניסיון לאורך השנים, וחברות הביטוח הרפואי הפרטיות נהגו לאורך השנים לממן אותו יותר מאשר ניתוחי שרוול קיבה.
במהלך ניתוח מעקף קיבה מייצר המנתח כיס קטן (הקרוי בעגה הרפואית 'כיס קריבני' או פאוץ') בחלקה העליון של קיבה בנפח של 15 עד 30 סמ"ק (בהשוואה לנפח של 1,500-1,000 סמ"ק לקיבה ממוצעת), המחובר ישירות לחלקו התחתון של המעי הדק כ-30 ס"מ לאחר התריסריון, באופן המותיר את שאר חלל הקיבה (אזור המכונה לעתים 'הכיס הרחיקני') ללא מעבר מזון, אם כי גם אזור זה ממשיך לייצר מיצי קיבה ומחובר בחיבור שני למעי הדק, תוך הזרמת מיצי עיכול מהקיבה, כיס המרה והתריסריון.
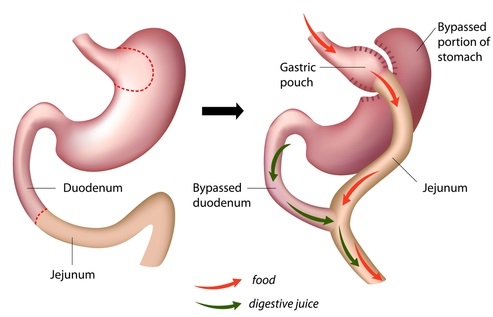
החיבור המרכזי בין הכיס העליון לתחתית המעי הדק מבוצע על ידי רקמות שנחתכו באזור, ומקטע זה קרוי בעגה הרפואית 'לולאת roux', ודרכו עובר המזון המעוכל.
ביצוע שתי נקודות השקה בניתוח מעקף רגיל נעשה במטרה למנוע חזרה של מיצי כיס מרה לקיבה, וזאת בהבדל מניתוח מיני מעקף קיבה שמבוצע בהשקה אחת, ובו מתרחש לעתים סיבוך מסוג זה, כפי שיוסבר בהמשך.
בעבר ניתוחי מעקף קיבה בוצעו עם פתיחת בטן, אולם כיום הרוב המכריע של הניתוחים הללו (כ-95%) מבוצעים בשיטה לפרוסקופית דרך חתכים קטנים בבטן.
מעקף קיבה, בדומה לשרוול קיבה, מגביל את צריכת המזון וספיגת מרכיבי המזון, ובמקביל בולם הפרשות הורמונים ממערכת העיכול שמעוררים תחושת רעב, ומשנה את הפרשות ההורמונים באופן שתורם להעלאת חילוף החומרים (מטבוליזם) והעלאת רגישות הגוף להורמון האינסולין.
לאורך השנים חלו שיפורים באופן ביצוע ניתוחי מעקף קיבה, וכיום הוא מבוצע תוך הפרדה מוחלטת בין שני חלקי הקיבה (הכיס העליון והחלק התחתון), במקום הגישה שהייתה מקובלת בעבר להפריד בין החלקים באמצעות סיכות שהיו לעתים נפרמות, ומשיבות את הקיבה כולה לפעילות באופן שהיה גורר את המטופל חזרה למצב של השמנה.
ניתוחי מעקף קיבה - יותר מניתוחי טבעת מתכווננת ומניתוחים בלתי הפיכים אחרים - עלולים להוביל לחוסרים בוויטמינים ומינרלים עקב ירידה בצריכת כמויות מזון וכושר ספיגה מוגבל בכיס הקיבה הקטן. הגבלת יתרת הקיבה מובילה להפרשה מופחתת של חומצות עיכול ולהפרעה משמעותית בספיגת ברזל, סידן וויטמינים מסוג B – ויטמין B1 (תיאמין), חומצה פולית וויטמין B12, ולכן מי שעברו ניתוחי מעקף קיבה נדרשים ליטול תוספים אלה לכל חייהם, ולבצע אחת לשנה בדיקות לבירור רמות הוויטמינים הללו בדם.
לאלו מטופלים הניתוח מתאים? ניתוחי מעקף קיבה מתאימים לכל הסובלים מהשמנת יתר חולנית ובעיקר לאלו עם מצבי תחלואה נלווים להשמנה כמו סוכרת, יתר לחץ דם, עודף שומנים בדם ודום נשימה בשינה – מצבים שניתנים כאמור לטיפול באמצעות הניתוח. הניתוח גם מתאים יותר מניתוח טבעת מתכווננת למטופלים שמורגלים בצריכת פחמימות ודברי מתיקה, וכן לאנשים עם השמנה חולנית הסובלים מצרבת או בקע סרעפתי.
לאלו מטופלים הניתוח לא מתאים? הניתוח אינו מתאים לאנשים שעברו ניתוחי מעיים רבים, עקב מורכבותו בשינוי מבנה המעיים וחשיפת יתר לסיבוכים, וכן אינו מתאים לאנשים עם הפרעות בספיגת וויטמינים, שכן מעקף הקיבה מייצר כיס קטן בקיבה לספיגת ויטמינים בגוף, ולאלו עם הפרעות ספיגה עלול להיווצר מחסור מסוכן. כמו כן הניתוח לא מתאים לאנשים עם מחלות מעיים, לרבות דלקות מעי (גסטרואנטריטיס) וצליאק או אולקוס/ כיב פפטי ולאנשים שנזקקים לנטילה במינונים גבוהים של משככי כאבים שאינם סטרואידים ממשפחת NSAIDS פרט לאספירין במינון של עד 100 מ"ג ליום. כמו כן, הניתוח אינו מיועד לאנשים בסיכון מוגבר לסרטן במערכת העיכול העליונה – למשל סרטן הקיבה – עקב מחלה משפחתית או תסמונת גנטית כלשהי, שנזקקים לעבור בדיקות סקר של הקיבה, התריסריון ודרכי המרה לאיתור ממאירויות.
סיבוכי הניתוח: לניתוחי מעקף קיבה מספר סיבוכים מרכזיים, ששכיחותם עולה אצל אלו העוברים אותם בפתיחה מלאה של הבטן בהשוואה למנותחים בגישה לפרוסקופית: בקרב כ-5% מהמטופלים עלולה להיווצר היצרות בחיבור שבין הכיס העליון של הקיבה (הכיס הקריבני) והחלק התחתון של המעי הדק, ב-3% מהמטופלים עלולה להיווצר חסימה במעי הדק, ב-3% מדווח על זיהום פצע הניתוח, ב-2% על דלף בנקודות החיבור שמייצרים במהלך הניתוח בין הקיבה למעי, ב-2% מתפתח דימום במערכת העיכול, לרוב באזור הכיס הקריבני, וב-1% מתרחש בקע (הרניה) בדופן הבטן באזור הניתוח. מנותחים בגישה לפרוסקופית גם מתאוששים מהר יותר מהניתוח, ולכן סובלים פחות מסיבוכים נלווים עקב ריתוק למיטה, לרבות דלקת ריאות והתפתחות קרישי דם. ב-0.4% מתפתח תסחיף ריאתי - דהיינו קריש דם שחודר לריאות.
שיעורי התמותה מניתוחי מעקף קיבה נאמדים ב-0.2% בקרב המנותחים בגישה לפרוסקופית ו-0.86% בקרב אלו שמנותחים עם פתיחת בטן.
תוצאות צפויות: שיעורי ההצלחה בהורדת מעל ל-50% מהמשקל העודף בחלוף חמש שנים מעט גבוהים יותר מניתוחי שרוול קיבה, ומדווחים בניתוחי מעקף קיבה בקרב 70% עד 80% מהמטופלים.
לפי מטה אנליזה שפורסמה באוקטובר 2004 בכתב העת JAMA של ההסתדרות הרפואית האמריקאית, המבוססת על 136 מחקרים עם 22,094 מנותחים, ניתוחי מעקף קיבה מובילים לירידה ממוצעת של 61.6% במשקל העודף.
ניתוחי מעקף קיבה, מעבר להשפעתם על הורדה במשקל, הוכחו במחקרים רבים כמשפרים מצבי תחלואה נלווים, לרבות שיפור משמעותי בקרב חולי סוכרת סוג 2 עד כדי ריפוי סוכרת בכ-80% מהמטופלים, וכן מובילים לשיפור במצב רפואי אצל אנשים המתמודדים עם מחלות לב ושבץ מוחי, וכן לשיפור בלחץ דם גבוה, יתר שומנים בדם (דיסליפידמיה), דום נשימה בשינה ורפלוקס.
במחקר שממצאיו פורסמו בכתב העת JAMA Surgery בשנת 2014, בו בוצעה השוואה של ניתוח מעקף קיבה לניתוח טבעת מתכווננת, נמצא כי ניתוח מעקף קיבה לפרוסקופי סייע למטופלים להשיל בממוצע פי שניים יותר ממשקלם בהשוואה לניתוח טבעת מתכווננת. הירידה המקסימלית ב-BMI הייתה 8 נקודות בקרב מטופלים שעברו ניתוח טבעת מתכווננת, בהשוואה ל-14.8 במטופלים שעברו ניתוח מעקף קיבה. עם זאת, מעקף הקיבה נשא עמו גם סיכון גבוה יותר לסיבוכים בטווח הקצר לאחר הניתוח ולאשפוזים בהמשך הדרך.
מחקר קטן שפורסם בשנת 2013 בכתב העת Diabetes Care השווה בין ניתוח מעקף קיבה וניתוח שרוול קיבה בקרב חולי סוכרת לא מאוזנים שמנים. למרות שניתוח מעקף קיבה וניתוח שרוול קיבה הביאו לאותה ירידה במשקל, מעקף קיבה הביא לתוצאות טובות יותר מבחינת איזון הסוכרת. ממצא מעניין נוסף שעלה מהמחקר הוא כי ניתוח מעקף הקיבה שיפר את פעילות הלבלב: פעילות תאי הבטא - התאים המייצרים אינסולין בלבלב - גדלה פי 6 בקבוצת מעקף הקיבה, ולא גדלה בקבוצת ניתוח השרוול.
התאוששות מהניתוח: ניתוחי מעקף קיבה אורכים כשעה וחצי עד שעתיים. לאחר ניתוחי מעקף קיבה נותר מטופל לרוב עם צינורית לניקוז נוזלים בבטן, בדרך כלל ללא זונדה וקטטר שתן. המטופל מתבקש לרדת מהמיטה כבר בערב הראשון לאחר הניתוח ולהתיישב על כיסא – כדי למנוע הגבלה בתנועה שמעלה את הסיכון לתסחיף ריאתי, ובהמשך עליו להתנועע בחדר ובמחלקה כמה פעמים ביום. יום לאחר הניתוח מופנה המטופל לצילום בליעה כדי לוודא שלא התפתחו דלף או חסימה באזור הניתוח, ובמידה והצילום תקין – המטופל יכול להתחיל לשתות. במקרה של צורך במשככי כאבים – למטופל מותאמים משככים נוזליים בלבד. המטופל משוחרר מבית החולים להתאוששות בבית 3-2 ימים לאחר ניתוח מעקף קיבה, ויכול לשוב לפעילות בחלוף שבועיים מהניתוח.
משטר תזונתי לאחר הניתוח: בחודש הראשון לאחר ניתוח מעקף קיבה על המטופל להקפיד על תזונה של נוזלים או דייסות רכות בלבד ועל נטילת מולטי ויטמינים בנוזל או במציצה. כחודש לאחר הניתוח ניתן לשוב בהדרגה לתזונה רגילה של מזונות מוצקים. על המטופל להסתגל גם לשינויים באופן האכילה: ללעוס את המזון היטב ולאכול באיטיות ובארוחות מסודרות.
כאמור קודם, על המטופלים בניתוחי מעקף קיבה ליטול ויטמינים ומינרלים שעלולים להיות אצלם במחסור: ברזל, סידן, ויטמין B1 (תיאמין), חומצה פולית וויטמין B12, ולבצע בדיקת דם אחת לשנה לבירור רמות ויטמינים ומינרלים אלו בדם.
ניתוח מיני מעקף קיבה
ניתוחים הקרויים בשפה העממית 'מיני מעקף קיבה' (Mini gastric bypass) ובשפה רפואית מקצועית 'ניתוחי מעקף קיבה עם השקה אחת' (Laparoscopic single anastomosis Gastric Bypass) וניתוחי 'אומגה לופ' (Omega loop gastric bypass) הם סוג של ניתוח מעקף קיבה המבוצע בשיטה כירורגית פשוטה יותר מניתוח מעקף רגיל, ולכן יש המעדיפים גישה זו.
הניתוח דומה לניתוח מעקף קיבה רגיל, אך פשוט יותר לביצוע בהיבט הכירורגי, ומשיג פחות ספיגה של רכיבי מזון, ושיעור המנותחים שמפתחים סיבוכים בניתוח זה נמוך מאשר בניתוחי מעקף קיבה רגיל.
במהלך הניתוח המבוצע בשיטה לפרוסקופית דרך חמישה חתכים זעירים בבטן, מבוצע רק חתך אחד בקיבה – במקום שני חתכים בניתוח מעקף קיבה רגיל (בקיבה ובמעי) ורק חיבור אחד (השקה) בין כיס הקיבה שנוצר לבין המעי, במקום שני חיבורים במעקף קיבה רגיל. הכיס המשמש כקיבה קטנה ודרכו עובר המזון הוא צר וארוך בניתוחי מעקף קיבה, והוא מחובר למעי דרך פתח שפוער המנתח בדופן המעי כשני מטרים מהנקודה שבה מתחבר המעי לתריסריון – נקודה ששמה בעגה הרפואית 'טריץ'' (Triez).
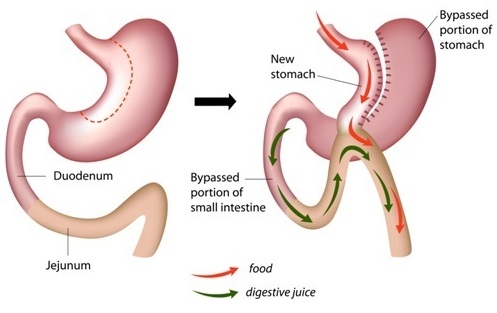
חיבור אחד בלבד, כפי שמבוצע בניתוח זה, מוביל לעתים למצב שבו מיצי מרה עלולים לחזור לקיבה ולהוביל להתפתחות דלקת – סיבוך המתפתח בקרב 1% מהמנותחים, ומתבטא בתחושת מרירות, כאבים וצרבות והקאות, ודורש לעתים ניתוח מתקן להפיכת מיני מעקף קיבה למעקף קיבה רגיל.
בעבר הועלו חשדות כי ניתוח זה - מאחר והוא עלול לגרום לעליית מיצי מרה מהמעי לכיס הקיבה והוושט - גם מעלה את הסיכון לסרטן הקיבה, אולם כיום הוכח כי הניתוח אינו מגדיל את הסיכון לסרטן.
לאלו מטופלים הניתוח מתאים? ניתוחי מיני מעקף קיבה מתאימים לכל הסובלים מהשמנת יתר חולנית ובעיקר לאלו עם מצבי תחלואה נלווים להשמנה כמו סוכרת, יתר לחץ דם, עודף שומנים בדם ודום נשימה בשינה – מצבים שניתנים כאמור לטיפול באמצעות הניתוח. הניתוח גם מתאים יותר מניתוח טבעת מתכווננת למטופלים שמורגלים בצריכת פחמימות ודברי מתיקה, וכן לאנשים שנכשלו בניתוחים אחרים לקיצור קיבה – ניתוחי טבעת מתכווננת וניתוחי שרוול.
לאלו מטופלים הניתוח לא מתאים? הניתוח אינו מתאים לאנשים שעברו ניתוחים רבים במעיים, לאנשים עם הפרעות בספיגת וויטמינים, אנשים עם מחלות מעיים, לרבות דלקות מעי (גסטרואנטריטיס) וצליאק או אולקוס/ כיב פפטי ולאנשים שנזקקים לנטילה במינונים גבוהים של משככי כאבים שאינם סטרואידים ממשפחת NSAIDS פרט לאספירין במינון של עד 100 מ"ג ליום. כמו כן, הניתוח אינו מיועד לאנשים בסיכון מוגבר לסרטן במערכת העיכול העליונה – למשל סרטן הקיבה – עקב מחלה משפחתית או תסמונת גנטית כלשהי, שנזקקים לעבור בדיקות סקר של הקיבה, התריסריון ודרכי המרה לאיתור ממאירויות. הניתוח אינו מתאים לאנשים שסובלים מצרבות קשות או מבקע סרעפתי גדול ושינויים טרום סרטניים בוושט הקרויים 'ושט על שם בארט' (Barrett's Esophagus).
סיבוכי הניתוח: לניתוחי מעקף קיבה מספר סיבוכים אפשריים, והמרכזי שבהם – כפי שצוין – הוא רפלוקס של מיצי מרה העולים מכיס המרה כלפי הקיבה והוושט, המתפתח בקרב 1% מהמטופלים ודורש לעיתים ניתוח מתקן שבו הופכים המנתחים את מיני מעקף הקיבה למעקף קיבה רגיל.
כמו כן, ניתוח זה מעלה את הסיכון לתת ספיגה של ויטמינים ומינרלים אף יותר ממעקף קיבה רגיל – ולכן בקרב 1% עד 2% מהמנותחים מזוהה לאחר הניתוח בבדיקות לרמות וויטמינים ומינרלים תת ספיגה משמעותית המחייבת ניתוח מתקן. בין הסיבוכים שעלולים להיווצר על רקע תת ספיגה מוגברת: חוסרים קשים בוויטמינים, ירידה בספיגת שומנים שמובילה לשלשולים ואנמיה.
סיבוכים אחרים של הניתוח דומים לאלו של ניתוחי מעקף קיבה, אולם בשיעורים נמוכים יותר, וגם בניתוחים אלה הם מדווחים בשיעורים גבוהים יותר בקרב אלו שעוברים ניתוח בפתיחה מלאה של הבטן בהשוואה למנותחים בגישה לפרוסקופית: בקרב כ-1% מהמטופלים עלולה להיווצר היצרות בחיבור של המעי לכיס הקיבה שנוצר לצורך עיכול המזון, ב-1% מהמטופלים עלולה להיווצר חסימה במעי הדק (בהשוואה ל-3% בניתוח מעקף קיבה רגיל), ב-3% מדווח על זיהום פצע הניתוח, ב—0.5% על דלף בנקודות החיבור שמייצרים במהלך הניתוח בין הקיבה למעי (בהבדל מ-2% בניתוח מעקף קיבה רגיל), ב-1% מתפתח דימום במערכת העיכול, לרוב באזור הכיס הקיבה, וב-1% מתרחש בקע (הרניה) בדופן הבטן באזור הניתוח.
מנותחים בגישה לפרוסקופית גם מתאוששים מהר יותר מהניתוח, ולכן סובלים פחות מסיבוכים נלווים עקב ריתוק למיטה, לרבות דלקת ריאות והתפתחות קרישי דם. ב-0.4% מתפתח תסחיף ריאתי - דהיינו קריש דם שחודר לריאות. שיעורי התמותה מניתוחי מעקף קיבה נאמדים ב-0.1% עד 0.2% בקרב המנותחים בגישה לפרוסקופית.
תוצאות צפויות: שיעורי ההצלחה בהורדת מעל ל-50% מהמשקל העודף בחלוף חמש שנים מעט גבוהים יותר מניתוחי מעקף קיבה רגילים, ומדווחים בניתוחי מיני מעקף קיבה בקרב 80% עד 85% מהמטופלים. הסיבה לכך היא שבמיני מעקף, בהבדל ממעקף קיבה רגיל, החלק העוקף את המעי במעקף הוא משמעותית ארוך יותר, מה שמוביל לירידה גדולה יותר במשקל.
בדומה לניתוחי קיצור קיבה אחרים, ניתוחי מיני מעקף קיבה הוכחו אף הם כמובילים לשיפור משמעותי בקרב חולי סוכרת סוג 2 עד כדי ריפוי סוכרת בכ-80% מהמטופלים, שיפור אצל אנשים עם מחלות לב ושבץ מוחי, וכן שיפור בלחץ דם גבוה, יתר שומנים בדם (דיסליפידמיה), דום נשימה בשינה וכן רפלוקס.
התאוששות מהניתוח: ניתוחי מיני מעקף קיבה אורכים כשעה וחצי עד שעתיים. ההתאוששות מניתוחי מיני מעקף קיבה וניתוחי מעקף קיבה דומה. לאחר ניתוחי מעקף קיבה נותר מטופל עם צינורית לניקוז נוזלים בבטן, בדרך כלל ללא זונדה וקטטר שתן. המטופל מתבקש לרדת מהמיטה כבר בערב הראשון לאחר הניתוח ולהתיישב על כיסא – כדי למנוע הגבלה בתנועה שמעלה את הסיכון לתסחיף ריאתי, ובהמשך עליו להתנועע בחדר ובמחלקה כמה פעמים ביו


יוסף חיים 2090
אני לפני ניתוח מיני מעקף ורציתי לדעת אם הניתוח הפיך דהיינו אם בעוד שנה שנתיים אני יכול להחזיר את המצב לקדמותו כמו לפני הניתוח .
אריאריארי
מה עושים אם יש לי PTT 39.5 ( בעיות קרישה) ואני מועמדת לניתוח מיני מעקף? מה עושים עם בעיה כזו?
פק1
באיזה בית חולים הכי מומלץ לעבור ניתוח בריאטרי ?
אריה לוי
שאלה מאוד חשובה האם אפשר להחזיר בחזרה את המצב למצב הקודם מניתןח מעקף קיבה נא לתת תשובה רק למי שבאמת בקי ויודע
נביל
האם ניתן לבצע ניתוח שרוול למרות שיש לי רפלוקס ובקע סרעפתי זמן רב ? תודה.