מחלות לב
מנהלי קהילה


מובילי קהילה



קוצבי לב ודפיברילטורים – כל המידע
אילו סוגים של קוצבי לב ודפיברילטורים קיימים? איך הם פועלים? מה הסיבוכים שיש להיזהר מהם? וגם: כל מה שצריך לדעת על החיים עם קוצב - מרחצה, דרך פעילות גופנית ועד גלאי מתכות
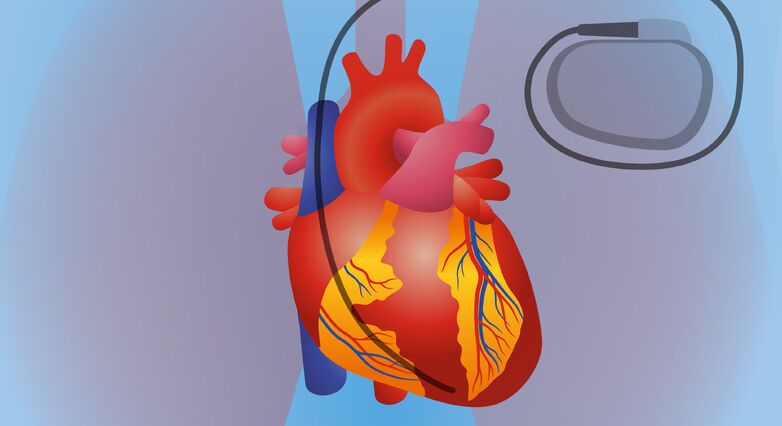
קוצבי לב ודפיברילטורים הם מכשירים מכאניים שמושתלים בגוף במטרה לטפל בהפרעות בהולכה החשמלית של הלב. מערכת ההולכה החשמלית מעבירה לתאי שריר הלב הוראה מתי להתכווץ כדי לאפשר הזרמה תקינה של דם בעליות ובחדרי הלב. בתגובה לגירוי החשמלי, שריר הלב מתכווץ ומזרים את הדם שבתוכו דרך מסתמי הלב. פעולות ההתכווצות וההרפיה של הלב נקראות יחד 'פעימת לב'.
קוצב הלב הטבעי קרוי 'קשת הגת והפרוזדור' (SA Node) וממוקם בעלייה הימנית של הלב. קוצב זה מקושר לעצבים רבים שמשפיעים על קצב הפקת האותות החשמליים. בשלב הבא מועברים האותות ב'מערכת ההולכה החשמלית של הלב' – מערכת של סיבים שמתפצלים מהקוצב הטבעי לעבר חדרי הלב אשר גורמים להתכווצות החדרים ולהזרמת דם מחומצן לאבי העורקים וממנו לרקמות הגוף. הפרעות בקצב הלב עשויות להתפתח בקוצב הטבעי או במערכת ההולכה החשמלית.
הפרעת קצב לב עשויה להתבטא בהאטה בדופק הלב (ברדיקרדיה) המלווה בעייפות וקושי בביצוע פעילות גופנית. לחילופין, הפרעה בהולכה החשמלית עשויה להוביל גם לדופק מהיר מדי שמתבטא בהפרעות קצב נוספות, שהשכיחה שבהן היא פרפור פרוזדורים (פרפור עליות). כשמקור הפרעת הקצב בחדרי הלב – עלול להתפתח דופק מהיר ביותר של מעל ל-200 פעימות בדקה שעלול להוביל לדום לב.
במדריך זה נענה על השאלות הבאות:
אלו מכשירים מושתלים משמשים לאבחון הפרעות בקצב הלב?
קוצב לב מלאכותי
קוצב לב (Pacemaker) הוא מכשיר חשמלי זעיר שמוחדר באזור החזה מתחת לעור ושומר על דופק לב אחיד, ותפקידו לסייע בהסדרת קצב הלב.
חלק מקוצבי הלב משמשים לטיפול בהפרעה בקוצב הטבעי של הלב (קיצוב העלייה הימנית), וחלקם משמשים לטיפול בהפרעות במערכת ההולכה החשמלית של הלב (קיצוב העלייה והחדר הימני). כמו כן, קיים קוצב לב דו חדרי המיועד לחולי אי ספיקת לב למניעת פרפור חדרים ודום לב.
החדרת קוצב הלב לבית החזה כרוכה בניתוח או צנתור. בחלק ממקרים קוצבי לב מושתלים באופן זמני כדי לטפל במקרים של דופק לב איטי מדי אחרי התקף לב או ניתוח לב (למשל, כרבע מהמטופלים נדרשים לקוצב לב לאחר ניתוח החלפת המסתם האאורטלי), אך ברוב המקרים קוצבי לב מוחדרים לגוף לצמיתות.
סוגים של קוצבי לב
קוצב לב חד לשכתי
קוצב לב חד לשכתי הוא הקוצב שנחשב לפשוט ביותר, המשמש למתן פולסים חשמליים באחד ממדורי הלב, והוא לרוב כולל אלקטרודה לחדר הימני של הלב, במצבים בהם אין משמעות קלינית בקיצוב העלייה בלב – למשל במקרים של פרפור פרוזדורים, לאחר פעולת צריבה של הקשרית העלייתית-חדרית המבטלת את השיבוש במערכת ההולכה החשמלית.
קוצב זה מושתל מתחת לעור מתחת לעצם הבריח ובצמוד לחדר הימני של הלב הזקוק לקיצוב, וללא צורך באלקטרודות.
קוצב לב דו לשכתי
קוצב לב דו לשכתי משמש למתן פולסים חשמליים לאחד הצדדים שבלב – לרוב בצד ימין (הן בעלייה הימנית והן בחדר הימני), ומיועד בעיקר לטיפול באנשים עם קצב לב איטי (ברדיקרדיה).
קוצב דו לשכתי מושתל מתחת לעצם הבריח בניתוח דרך חתך מזערי בעור, ואליו מחוברות שתי אלקטרודות שמוחדרות דרך הווריד התת בריחי ללב עצמו – אלקטרודה אחת ממוקמת בעלייה של הלב (לרוב הימנית) והשנייה בחדר שמתחתיה.
בפברואר 2020 אישר מנהל המזון והתרופות האמריקאי (ה-FDA) קוצב דו לשכתי מהדור החדש שמאפשר החדרה בגוף בצנתור ללא צורך בניתוח בשם Micra. קוצב זה אשר צפוי להגיע לישראל במהלך שנת 2020 הוא מעין קפסולה שגודלה כעשירית מגודלו של קוצב לב רגיל, שאשר מוחדרת לגוף בצנתור דרך המפשעה ומוצמדת לחדר הימני באופן שמאפשר סנכרון עם העלייה הימנית ללא צורך בהחדרת אלקטרודות.
קוצב לב דו חדרי
קוצב לב דו חדרי מיועד למטופלים עם אי ספיקת לב קשה (בדרגה 3 או 4) והפרעה במערכת ההולכה החשמלית המתבטאת בחוסר תיאום בהתכווצות באזורי הלב השונים הגורם לירידה משמעותית בתפוקת הלב. חולים אלה לרוב יאובחנו עם 'מקטע QRS' אופייני בבדיקת אק"ג.
קוצב זה מושתל בניתוח שנחשב למעט ארוך יותר מהניתוח הרגיל להשתלת קוצב דו לשכתי, והוא מבצע קיצוב בשני חדרי הלב כדי לסייע בהסדרת פעימות הלב, ומכיל שלוש אלקטרודות – שתי אלקטרודות שמוחדרות דרך הווריד התת בריחי בעלייה הימנית ובחדר הימני ואלקטרודה שלישית שמוחדרת דרך וריד הסינוס הקורונרי לחדר השמאלי.
מכשיר זה אינו מרפא אי ספיקת לב, אך מאפשר לחולים איכות חיים סבירה, לרבות שיפור ביכולת לביצוע מאמץ, ירידה באשפוזים על רקע אי ספיקת הלב, צמצום ממדים של חללי לב מוגדלים והפחתת דליפה מהמסתם המיטרלי.
דפיברילטור
דפיברילטור (Defibrillator) הוא למעשה 'מכשיר החייאה מושתל' – קוצב לב משוכלל וגדול יותר בממדיו מקוצב רגיל, אשר מטפל במצבים של הפרעות קצב חדריות מסכנות חיים המובילות לדופק לב מהיר מדי (טכיאריטמיה) אשר מעלה את הסיכון לדום לב.
בעוד שבעבר היו קיימים רק דפיברילטורים חיצוניים – מכשירים כבדים שהוחזקו רק במתקנים רפואיים, כיום מיוצרים דפיברילטורים זעירים אוטומטיים שניתן להשתיל למטופל באופן קבוע. כשהדפיברילטור מזהה האצה בדופק הלב לקצב מסכן חיים – המערכת מאפשרת אוטומטית מתן שוק חשמלי שמפסיק את הפרעת הקצב ומשיב את הלב לקצב סדיר.
דפיברילטורים המושתלים בגוף מכונים 'דפיברילטורים נשתלים' (ICD) וכן 'דפיברילטורים פנימיים אוטומטיים' (AICD). דפיברילטורים אלה הם אוטומטיים ומושתלים מתחת לעור, כשהמנגנון ממוקם מתחת לעצם הבריח ומחובר באלקטרודות ללב.
ההתוויות הרפואיות שלרוב דורשות השתלת דפיברילטור כוללות:
- מטופלים שאובחנו עם 'טכיקרדיה חדרית' – קצב לב מהיר שמקורו באחד מחדרי הלב.
- מטופלים ששרדו דום לב.
- מטופלים שאיבדו את ההכרה על רקע הפרעת קצב חדרית.
- מטופלים עם טרשת עורקים שעברו התקף לב שהחליש את ליבם.
- מטופלים עם מחלת לב שמתבטאת בהתעבות או התקשחות של שריר הלב.
- מטופלים עם מום לב שגורם להפרעת קצב, לרבות 'תסמונת QT מוארך'.
סוגים של דפיברילטורים
דפיברילטור תת עורי
דפיברילטור תת עורי (S-ICD), כולל מערכת שמאפשרת מתן שוק חשמלי במקרים שהיא מזהה הפרעת קצב חדרית מסכנת חיים, ללא מערכת לקיצוב לב.
המכשיר מושתל מתחת לעור ולעצם הבריח בסמוך ללב, ומיועד בין השאר למטופלים עם הפרעות קצב חדריות שלא ניתן להשתיל להם דפיברילטור משולב בקוצב דו-חדרי (ראו הסבר מיד), למשל במצבים של התפתחות זיהומים חוזרים בוורידי הלב אשר אינם מאפשרים העברה של אלקטרודות שנדרשות להחדרת מערכת הקיצוב הדו חדרית (חסימה ורידית או עיוותים/ מומים מולדים) וכן חולים בסיכון לסיבוכים בהשתלה של דפיברילטור משולב בקוצב דו חדרי, לרבות ילדים, מטופלי דיאליזה, חולים עם מערכת חיסונית מוחלשת שנמצאים בסיכון לזיהומים חוזרים, וכן חולים עם היסטוריה של דלקת בשריר הלב.
קוצב דו חדרי משולב בדפיברילטור
לרוב החולים עם הפרעות חדריות מסכנות חיים, אי ספיקת לב קשה ותפקוד ירוד של חדר שמאל בלב יושתל כיום קוצב דו חדרי משולב בדפיברילטור (CRTD).
המכשיר מושתל מתחת לעור בסמוך ללב ומחובר ללב באמצעות שלוש אלקטרודות: האחת לעלייה הימנית, השנייה לחדר הימני והשלישית לחדר השמאלי.
מכשיר זה מאפשר הן מתן פולסים חשמליים במקרה של הפרעת קצב חדרית מסכנת חיים והן משמש קוצב שמסנכרן בין פעילות מדורי הלב במצבים של פגיעה בהולכה החשמלית כשאין התכווצות אחידה של קירות הלב.
המכשיר עובר לרוב תכנות לפי דרישות המטופל והפרעת הקצב ממנה הוא סובל, כך שיאפשר מתן שוק חשמלי רק בהפרעות קצב חדריות קשות ולא בהפרעות קצב שמקורן בעליות (כמו מצב של פרפור פרוזדורים).
לאחרונה פורסמו מחקרים שמצביעים על התועלת בהשתלת המכשיר המשלב קיצוב דו חדרי ודפיברילטור גם למטופלים עם אי ספיקת לב קלה (דרגות 1 ו-2) או ללא תסמינים לאי ספיקת לב, אולם עם ירידה קשה בתפקוד חדר שמאל ועדות לחוסר תיאום בכיווץ חדר שמאל ולחולים עם אי ספיקת לב ופרפור פרוזדורים קבוע.
דפיברילטור חיצוני (וסט)
ישנם דפיברילטורים אוטומטיים המולבשים חיצונית לגוף כאפודה/וסט וממנה יוצאות אלקטרודות שמוצמדות חיצונית לאזור החזה באמצעות מדבקות.
מכשירים אלה מיועדים לתקופה זמנית קצובה של שבועות עד חודשים בודדים, 24 שעות ביממה, במצבים בהם לא ניתן להשתמש בדפיברילטור מושתל, במקרים בהם קיים סיכון ממשי להפרעת קצב לב מסכנת חיים, למשל כשמתפתח זיהום בדפיברילטור מושתל או במקרים של דלקות קשות בשריר הלב – כשנדרשת הוצאה זמנית של הדפיברילטור מהגוף עד להתאוששות הלב. במקרים אלה ניתן להצמיד באופן זמני למטופל דפיברילטור חיצוני על גבי וסט עד שהזיהום או הדלקת יחלפו וניתן יהיה שוב להחדיר לגופו דפיברילטור פנימי. יש לציין כי החלופה לשימוש בדפיברילטור החיצוני הינה לרוב אשפוז תחת ניטור לבבי מתמשך.
מכשירי דפיברילטורים
מעבר לדפיברילטורים המיועדים לשימוש אישי בקרב חולים עם הפרעות קצב חדריות קשות – ישנם מכשירי דפיברילטורים חיצוניים המוצבים בישראל במוסדות ציבוריים לצורך מתן החייאה לעוברי אורח שמפתחים דום לב.
מכשירים אלה בחלקם 'אוטומטיים' ובחלקם 'חצי אוטומטיים', ובישראל חלה חובה על פי חוק משנת 2008 על כל המוסדות הציבוריים להחזיק דפיברילטורים. תקנות חוק שנכנסו לתוקף משנת 2014 מחייבות החזקת מכשיר דפיברילטור חיצוני בכל מקום ציבורי בארץ שעשוי להכיל 500 אנשים ומעלה, לרבות שדות תעופה, תחנות רכבת, בריכות שחייה, קניונים, אצטדיונים, גני אירועים וכן בתי ספר שמונים מעל ל-500 תלמידים. בשנת 2019 החלה עמותת ידידי מד"א בישראל במיזם לעידוד בתי עסק לרכישת דפיברילטורים באמצעות קמפיין מימון המונים – פרויקט שהחל על רקע מותו בינואר 2019 מדום לב של ד"ר אורן זוסמן, רופא מהמערך בקרדיולוגי בבית החולים בילינסון, כשהוא בן 37 בלבד, בעת ששהה לבדו בחדר הרופאים.
מכשירים מושתלים לאבחון הפרעות בקצב הלב
מעבר לקוצבי לב ודפיברילטורים, יש לציין מכשיר נוסף שמושתל לעתים בגוף שלא לצורך טיפולי, אלא לצורך אבחון הפרעות בקצב הלב – מכשיר אק"ג זעיר אבחנתי לקריאה רציפה של הפעילות החשמלית של הלב המכונה 'הולטר לב' או 'לופ רקורדר'.
מכשיר זה לרוב "מוזרק" דרך חתך זעיר של 5 מ"מ בעור בפעולה קצרה שאורכת לרוב כעשר דקות, וממוקם בסמוך ללב, ללא צורך בהחדרת אלקטרודות, והוא משדר את הקריאה החשמלית ישירות למחשב חיצוני, ובמידע מעובד על ידי תוכנה שאפשרת לזהות הפרעות בקצב הלב ברצף הזמן, ודורש בדיקות מעקב תקופתיות אצל הרופא.
לאחרונה אף פותחו בדיקות לב באמצעות 'גלאי דופק' שמושתלים מתחת לעור ומאפשרים הקלטה של דופק הלב למשך עד שלוש שנים, לאבחון הפרעות קצב לב חריגות במיוחד שקשה לאתרן בכלים המקובלים.
עוד על בדיקת הולטר לב/ לופ רקורדר
כך פועל קוצב הלב
קוצב לב מושתל למעשה "מחקה" את פעולתו של הקוצב הטבעי של הלב. הקוצב המלאכותי מורכב משני חלקים:
מנגנון הקוצב המתכתי שמכיל את "המוח" המשגר את ההנחיות לקיצוב והסוללה, ומייצר מעגל חשמלי שמווסת את קצב הפולסים החשמליים שמשוגרים ללב. רכיב זה מושתל מתחת לעור באזור עצם בית החזה, בסמוך ללב, והוא מוחלף אחת למספר שנים, בהתאם לאורך חיי הסוללה של הקוצב.
מערכת אלקטרודות גמישות ומבודדות עשויות עופרת, המחוברות מצד אחד לקוצב ומצד שני למדורי הלב, כדי להעביר את האותות החשמליים מהקוצב ולהניע את התכווצות הלב בהתאם. האלקטרודות לרוב מוחדרות לצמיתות, אך במקרים שמתפתחים סיבוכים נדרשת הוספת אלקטרודה או הוצאה והחלפה של אלקטרודה.
בשנים האחרונות אושרו על ידי מנהל המזון והתרופות האמריקאי (ה-FDA) קוצבי לב מהדור החדש נטולי אלקטרודות עופרת אשר קטנים בכ-90% מקוצבי הלב המסורתיים, ומושתלים ישירות בחדר הימני של הלב, ומשפיעים מיידית על התכווצות חדרי הלב, ובכך מפחיתים את הסיכון לסיבוכים (כגון ניתוק או שבר של האלקטרודות או המטומה) ומזרזים את השבת קצב הלב התקין. קוצבים חדשים אלה מוחדרים דרך הווריד הפמוראלי במפשעה בצנתור וללא צורך בניתוח, ומתאימים בעיקר למצבים של פרפור פרוזדורים וברדיקרדיה או תסמונת ברדיקרדיה-טכיקרדיה, ואינם מתאימים כיום למצבים שדורשים קיצוב של שני חדרי הלב (במקרים של אי ספיקת לב קשה).
קוצבי לב חדשים אף מכילים גם חיישנים שמאפשרים לזהות תנועות גוף או קצב נשימה – ובכך מאותתים לקוצב להגביר את קצב הלב גם כשהקצב תקין, במהלך פעילות גופנית, ככל שנדרש.
יש לציין כי למרות ההתלהבות מפיתוחים אלה, נדרשים מחקרים נוספים כדי לבסס את יעילותם לאורך זמן.
הכנה להשתלת קוצב לב
למטופלים שנדרשים להשתלת קוצב לב מבוצעות סדרת בדיקות רפואיות כדי לזהות את הגורם לאי סדירות בפעימות הלב והפרעות בקצב הלב.
בדיקות אלה כוללות לרוב:
- בדיקת אק"ג המאפשרת לבצע קריאה לפעילות החשמלית של הלב.
- הולטר לב/ לופ רקורדר - בדיקת אק"ג להערכת הפעילות החשמלית של הלב המבוצעת במשך מספר ימים.
- אקו לב - בדיקת אולטרה סאונד של הלב המאפשרת לבחון את הלב הפועם תחת גלי קול.
- בדיקת לב במאמץ (ארגומטריה) המאפשרת קריאה של הפעילות החשמלית של הלב בעת ביצוע פעילות גופנית.
החדרת קוצב הלב
החדרת קוצב לב נעשית בניתוח או בצנתור תחת שיקוף, בהתאם לסוג הקוצב, ולרוב תחת הרדמה מקומית/ טשטוש, בצום מקדים של שמונה שעות, כשהפעולה אורכת לרוב כשעה בצנתור להחדרת קוצב חד לשכתי או דו לשכתי מהדור החדש או בניתוח להחדרת קוצב דו לשכתי רגיל, ועד לשלוש שעות בהחדרת קוצב דו חדרי. השתלת קוצב דו חדרי משולב דפיברילטור (CRTD) עשויה אף להתארך לכדי ארבע שעות. הפעולה מבוצעת תחת טיפול מונע באנטיביוטיקה ולעתים לאחר הזרקת יוד לאיתור הוורידים שדרכן מוחדרות האלקטרודות למדורי הלב.
לאחר הפעולה נותר המטופל לאשפוז של 24 שעות כדי לוודא שלא התפתחו דימומים, ובמקרים של השתלת קוצב לב דו חדרי לעתים אף למשך 48 שעות, ובהמשך משוחרר לביתו למנוחה קצרה של מספר ימים.
לאחר החדרת הקוצב/ הדפיברילטור, המכשיר מכוון באופן חיצוני דרך תוכנת מחשב לקצב הלב הנורמלי של המטופל. קוצב הלב מאפשר לשדר מידע בזמן אמת לרופא על קצב הלב, תפקוד ואורך חיי הסוללה.
לאחר השחרור הביתה יומלץ למטופל שהושתל בליבו קוצב לב להימנע מפעולות מאומצות והרמת משאות כבדים למשך חודש לפחות, וכן להימנע מהפעלת לחץ באזור השתלת הקוצב. במקרה של כאבים במקום ההשתלה – ניתן להסתייע בימים הראשונים בתרופות לשיכוך כאבים בהיוועצות עם הרופא המטפל.
סיכונים וסיבוכים בקוצבי לב ודפיברילטורים
החדרת קוצב לב/ דפיברילטור נחשבת לפעולה רפואית בטוחה יחסית, אך היא עשויה להיות כרוכה בסיבוכים שונים וכן עלולים להתפתח סיבוכים מאוחרים. הסיבוכים השכיחים כוללים:
- אלרגיה לטיפול האנטיביוטי המונע שניתן לפני החדרת הקוצב או להזרקת היוד.
- זיהום באזור בו הקוצב/דפיברילטור הושתל. זיהומים לרוב מתפתחים ב-12 החודשים הראשונים לאחר החדרת הקוצב, ומלווים לרוב בחום גבוה (38 מעלות ומעלה), נפיחות ואדמומיות באזור הקוצב. במקרים אלה לרוב נדרש טיפול באנטיביוטיקה וכן ניתוח להסרה של הקוצב ובהמשך החלפתו בקוצב חדש. כשנדרש קיצוב קבוע – נותר המטופל באשפוז ומוחדר לו קוצב לב זמני דרך הצוואר עד שהזיהום חולף וניתן להחדיר לו קוצב חדש. כשהזיהום אינו מטופל – הוא עלול להתפשט לריאות ולהוביל להתפתחות דלקת ריאות, להתפשט ללב ולהוביל לדלקת פנים הלב (אנדוקרדיטיס זיהומית) או לחולל זיהום בדם (ספסיס).
- נפיחות, פגיעה או דימום באזור מיקום מנגנון הקוצב – סיכון משמעותי בעיקר למטופלים שנוטלים מדללי דם.
- פגיעה בכלי הדם ו/או העצבים הסמוכים. בסיבוך זה שנחשב לנדיר החדרת האלקטרודות גורמת לחור קטן בלב שמוביל להוצאת דם מהלב ולמניעת מילוי תקין של הלב בדם – מצב חירום רפואי המכונה "טמפונדה לבבית", ובמקרה זה יש צורך בניתוח להחדרת נקז לניקוז הדם.
- פגיעה בריאות, וזאת מאחר והחדרת הקוצב מבוצעת דרך ווריד הסמוך מאוד לאונת הריאה השמאלית. מדובר בסיבוך נדיר שקרוי "חזה אוויר" (פנוימותורקס) ומלווה בדליפת אוויר. ברוב המקרים – הסיבוך משתפר בעצמו עם או ללא טיפול, אך לעתים נדרש להחדיר נקז לאזור בית החזה לטיפול בסיבוך.
- קרישי דם עלולים להיווצר כתוצאה מחסימת ורידים בעת העברת אלקטרודות, אך מדובר בסיבוך נדיר, וככלל מושתלי קוצבים ודפיברילטורים אינם נדרשים לנטילה קבועה של מדללי דם.
- עם הזמן, בקוצבי לב עם אלקטרודות עשוי להתפתח סיבוך עם תזוזה של האלקטרודות ממקומן. סיבוך זה דורש לרוב ניתוח מתקן.
- כשל בסוללה של הקוצב – במקרים אלה נדרש ניתוח להחלפת מנגנון הקוצב.
- תסמונת טווידלר - תסמונת שנוצרת כשמנגנון קוצב הלב יוצא ממקומו היציב מתחת לעור, לרוב מבלי שהמטופל מרגיש בכך. הטיפול בסיבוך זה הוא לרוב בפעולה פולשנית לקיבוע המנגנון באופן חזק יותר לרקמה שסובבת אותו כדי למנוע תזוזות.
כשל בקוצב הלב עשוי להתבטא בסימנים אופייניים, לרבות שינויים בדופק – דופק לב איטי מדי או מואץ מדי, סחרחורות, שיהוקים ועילפון או מצב של כמעט עילפון. במקרים אלה יש צורך לפנות בדחיפות למוקד רפואי כדי לבחון את הצורך בניתוח להחלפת הקוצב. בחלק מהמקרים ניתן לטפל בקוצב לב תקול מרחוק באמצעות שינויים בתוכנת המחשב שמפעילה את הקוצב או על ידי שימוש חיצוני במגנטים לאיזון פעולת הקוצב.
אצל מושתלי דפיברילטורים עלול להתפתח מצב חירום רפואי שבו הדפיברילטור המושתל משגר שוקים חשמליים באופן תדיר או במצבים שאינם נדרשים – מה שעלול להיות מלווה בתחושות אי נוחות, כאבים וחרדה וגם לכלות את אורך חיי הסוללה ולעתים אף מלווה בהפרעות קצב מסוכנות. במקרים אלה נדרש לפנות למוקד חירום רפואי ושם לרוב יבוצע טיפול לנטרול פונקציית השוק החשמלי של הדפיברילטור על ידי מגנט טבעתי חיצוני, באופן שמאפשר להמשיך את פעולת קיצוב הלב במקרה של דפיברילטור משולב בקוצב דו חדרי. בהמשך יש לשקול החלפה של הדפיברילטור התקול, ובאופן זמני מתן אפודת דפיברילטור חיצונית (וסט).
החיים עם קוצב לב/ דפיברילטור
השתלת קוצב לב/ דפיברילטור משפרת את התסמינים שנגרמים על רקע הפרעת הקצב, לרבות תשישות ועילפון במקרה של ברדיקרדיה (דופק לב איטי) ואובדן הכרה וסכנת חיים במקרה של טכיקרדיה (דופק לב מהיר).
רחצה
בשבוע הראשון לאחר החדרת קוצב או דפיברילטור יש להקפיד להשאיר את פתח הכנסת המכשיר לגוף יבש כדי למנוע חדירת זיהומים. כעבור שבוע ניתן להתקלח במהירות ולהקפיד על ניקיון האזור.
כמו כן, בחודש הראשון נאסר על מושתלי קוצבי לב ודפיברילטורים להיכנס לבריכה – עד שהחתך דרכו הוחדר המכשיר נסגר.
טיפול תרופתי
קוצבי לב ודפיברילטורים אינם מהווים תחליף לטיפול תרופתי, אלא משולבים עם הטיפול בתרופות למחלות הלב, לרבות תרופות להורדת כולסטרול ותרופות לאי ספיקת לב.
למושתלי קוצבי לב – נדרשת בחלק מהמקרים גם נטילת תרופות לטיפול בהפרעות קצב, כדי למנוע קצב לב מהיר מדי, ולו באופן זמני עד להתייצבות פעילות הלב לאחר השתלת הקוצב.
מעבר לכך, מושתלי קוצבי לב ודפיברילטורים אינם נדרשים לנטילה קבועה של מדללי דם או נוגדי קרישה.
בדיקות מעקב
על מושתלי קוצב לב/ דפיברילטורים להקפיד על בדיקות מעקב אצל הקרדיולוג המטפל, לרוב אחת לחצי שנה, ובהמשך ניתן לרווח את הביקורים עד אחת לשנה, בהנחיית הקרדיולוג. כיום רוב קוצבי הלב והדפיברילטורים מאפשרים מעקב מרחוק אחר המטופל על ידי הרופא באמצעות תוכנת המחשב שמפעילה את המכשיר בין תקופות המעקב. מעבר למעקבים המסודרים – יש להקפיד לפנות לרופא המטפל גם במקרים של עלייה במשקל, נפיחות ברגליים ובעקבים או במקרה של עילפון עם הקוצב.
טלפונים ניידים
למושתלי קוצב לב בטוח לדבר בטלפון הנייד, אך מומלץ לשמור אותו במרחק של 15 ס"מ לפחות מהקוצב. אין לשים את הנייד בכיס הז'קט/ מעיל. בעת דיבור בטלפון הנייד, יש להחזיקו בצמוד לאוזן שבצד הנגדי לצד שבו הותקן הקוצב (יש לברר אצל הקרדיולוג האם הקוצב הושתל מתחת לעצם הבריח בצד ימין או שמאל).
גלאי מתכות
בעת מעבר באזורי ביטחון המכילים גלאים מתכות – מעבר מהיר נחשב לבטוח, אם כי הגלאי עשוי לצפצף מאחר וקוצב הלב עשוי מתכת. יש להימנע מלהישען/ לשהות בסמוך לגלאי מתכות.
כדי למנוע בעיות, מומלץ להצטייד בכל שהות בחוץ ובעיקר בעת מעבר באזורי ביטחון בשדות תעופה ונמלים בתעודה מהרופא הקרדיולוג שמצהירה כי הינכם נושאים קוצב לב/ דפיברילטור. ברוב שדות התעופה מתאפשר למטופלים עם קוצבי לב ודפיברילטורים לעבור במעבר מיוחד בכפוף לבדיקת ביטחון ידנית.
ציוד רפואי, מכשירי הדמיה ורופאי שיניים
לפני כל טיפול רפואי, לרבות טיפול שיניים – יש לעדכן את המטפל לגבי קוצב הלב. ישנם מכשירים רפואיים שעלולים לשבש את פעולתו של הקוצב ולגרום לתקלה, לרבות מכשירי הדמיה מסוג סי.טי ו-MRI, לריסוק אבנים בכליות ובדרכי השתן. יחד עם זאת, כיום ישנם מצבים שבהם גם מושתלי קוצבי לב ודפיברילטורים יכולים לעבור הדמיות MRI במקרה של אבחון גידולים סרטניים, לאחר התאמות של הרדיולוג המטפל.
שנאים חשמליים
על בעלי קוצב לב לשמור על מרחק של 61 ס"מ לפחות משנאי חשמל וגנרטורים לייצור חשמל. על מושתלי קוצב לב שעובדים בסמוך לשנאי חשמל לפנות רופא תעסוקתי כדי לעבור בדיקה ולוודא כי סביבת העבודה בטוחה עבורם.
מכשירי חשמל בטוחים
מספר מכשירים חשמליים נחשבים לבטוחים לאנשים עם קוצבי לב, לרבות מיקרוגל, טלוויזיות, שלטים, מכשירי רדיו, טוסטרים, סדינים חשמליים, מכשירי גילוח חשמליים ומקדחות חשמליות.
סוללה
אורך חיי הסוללה של קוצבי לב הוא בין 5 ל-15 שנים, ומשתנה בהתאם לסוג הקוצב ולפעילות הקוצב אינדיבידואלית אצל כל מטופל. בתום פעולת הסוללה לרוב מנגנון הקוצב בפעולה פולשנית ניתוחית/ צנתורית שנחשבת למהירה וקלה יותר מאשר הפעולה להחדרת הקוצב.
בבדיקות המעקב אצל הרופא נמדד אורך חיי הסוללה הצפוי.
תזונה
מושתלי קוצבי לב ודפיברילטורים אינם נדרשים להתאמות תזונתיות, למעט ההתאמות הקשורות למחלת הלב ממנה הם סובלים, למשל התאמות תזונתיות במקרה של אי ספיקת לב.
נהיגה
למטופלים שעברו השתלת קוצב לב קבוע ללא דיפברילטור נאסר על נהיגה למשך שבוע מההשתלה, ובהמשך ניתן להשיב את הרישיון לאחר הערכה רפואית לתקינות פעילות הקוצב והעדר אירוע שמלווה בפגיעה בהכרה.
למושתלי דפיברילטור שעברו את ההשתלה למניעה ראשונית, שלא לאחר אירוע לב – נאסר על נהיגה בתקופת ההחלמה לאחר הניתוח ועד להערכה רפואית לתקינות הדפיברילטור.
במידה והדפיברילטור הושתל למניעה שניונית – לאחר אירוע של דום לב, פרפור חדרים, הפרעת קצב או עילפון – נאסר על נהיגה למשך שישה חודשים לפחות, ועד למצב של חצי שנה רצופה לפחות ללא כל אירוע של הפרעה סימפטומטית בקצב הלב.
פעילות גופנית
מאחר ורוב קוצבי הלב שמושתלים כיום מאפשרים התאמה אוטומטית של קצב הלב לפי מידת הפעילות הגופנית של המטופל – הם לרוב מאפשרים למטופלים איכות חיים טובה יותר הכוללת את האפשרות לשמירה על כושר גופני באופן מסודר, לשמירה על אורח חיים בריא.
עם זאת, קיימות הגבלות באשר לאפשרויות לבצע פעילות גופנית עם קוצבי לב ובעיקר עם דפיבילטורים. ככלל, מומלץ שלא לבצע הרמת משקולות, שחייה תחרותית ופעילות גופנית שכרוכה בתנועות קיצוניות – עקב הסיכון לפגיעה באלקטרודות שמחברות את המכשיר ללב.
יש לציין כי מטופלים עם דפיברילטור שמבצעים פעילות גופנית חשופים לשוקים חשמליים מהמכשיר במהלך הפעילות, מאחר והוא מזהה האצה בקצב פעימות הלב, אם כי זו אינה נגרמת על רקע הפרעת קצב מסכנת חיים אלא כתוצאה מפעילות גופנית מאומצת.
סוף החיים
לאנשים בסוף חייהם, לרבות חולי סרטן סופניים – קוצבי לב ובייחוד דפיברילטורים עשויים להאריך את החיים באופן מלאכותי, והנושא מהווה מוקד לדיונים אתיים רבים במדינות שונות.
בישראל, בהתאם לעקרונות חוק החולה הנוטה למות – לחולים סופניים עם דפיברילטור המשולב בקוצב לב – לעתים בהיוועצות עם המשפחה יוחלט על הפסקת פעילות הדפיברילטור, ללא הפסקת פעולת קיצוב הלב.
*ד"ר חורחה שליאמסר הוא מנהל המעבדה לאלקטרופיזיולגיה במרכז הרפואי כרמל מקבוצת שירותי בריאות כללית
עדכון אחרון: יולי 2020


שמוליק גרציאני
שאלה?= מה מרגישים או אמורים להרגיש כאשר יש התערבות של הדפיברילטור במקרה אירוע?. זרם דקירה כאב מה?
kobyb
חודשיים לאחר השתלת דפיבילטור יש לי כאבים בשריר העליון של יד שמאל, כבר 3 שבועות שאני לא יכול להרים את היד. כל פעולה אחרת לא גורמת בעיה. האם יכול להיות שזה בגלל האלקטרודות שהוחדרו לוריד?