מחלות לב
מנהלי קהילה


מובילי קהילה



פרפור פרוזדורים: כל מה שצריך לדעת
מהו פרפור פרוזדורים (פרפור עליות)? איך ניתן לזהות את ההפרעה? מה הסיבות להתפתחותה? ומהם הטיפולים המרכזיים לפרפור פרוזדורים?

הפרעת הקצב הקרויה 'פרפור פרוזדורים' (Atrial Fibrillation ובקיצור A-fib) או 'פרפור עליות' היא הפרעת קצב הלב השכיחה ביותר, ומופיעה בעיקר בגיל המבוגר.
הפרעה זו יכולה להיות חסרת תסמינים לחלוטין, אך ברוב המקרים מתבטאת בדופק מואץ, בקוצר נשימה ובאי סבילות למאמצים. בנוסף, פרפור פרוזדורים מהווה גורם סיכון משמעותי לשבץ מוחי, להתפתחות אי ספיקת לב ולסיבוכים לבביים נוספים.
הטיפול בפרפור פרוזדורים מתמקד במניעת אירועים שנגרמים על רקע תסחיף של קריש דם, ובראשם שבץ מוחי, וכן ניתן לצורך טיפול בפרפור פרוזדורים עצמו. הטיפולים כוללים טיפול תרופתי, אך גם פעולות שונות, שמטרתן להסדיר את קצב הלב ואף להקטין את הסיכון לחזרה של הפרעת הקצב.
במדריך זה נסביר:
מהם התסמינים של פרפור פרוזדורים?
מהם גורמי הסיכון לפרפור פרוזדורים?
אילו סיכונים קשורים בפרפור פרוזדורים?
כיצד ניתן להפחית את הסיכון לפרפור פרוזדורים?
מהו פרפור פרוזדורים?
הלב מורכב משתי עליות ושני חדרים. בקצב תקין, הקרוי "קצב סינוס", העליות מתכווצות בצורה מסונכרנת ודם מוזרם לכיוון החדרים. בזמן פרפור פרוזדורים – העליות אינן מתכווצות בצורה יעילה ולמעשה הפעולה הסדירה של הלב מופרעת.
בעלייה הימנית של הלב מצוי צבר תאים הקרוי 'קשרית הסינוס' או 'קשרית הגת' (Sinus Node) אשר מהווה את קוצב הלב הטבעי שמייצר את האותות להתכווצות הלב. האות שיוצא מקשרית הסינוס מתפשט בשתי עליות הלב ומהן עובר לחדרי הלב דרך מעבר המכונה 'קשרית הפרוזדור' (Atrioventicular Node). מעבר האות הוא שגורם ללב להתכווץ בצורה מסונכרנת.
במצב של פרפור פרוזדורים, מוקדים רבים, בעיקר בעלייה השמאלית, יוצרים אותות חשמליים בצורה לא מתואמת וכאוטית. חלק מאותות אלה עובר דרך קשרית הפרוזדור לחדרים, מה שמוביל לכך שקצב הלב אינו סדיר.
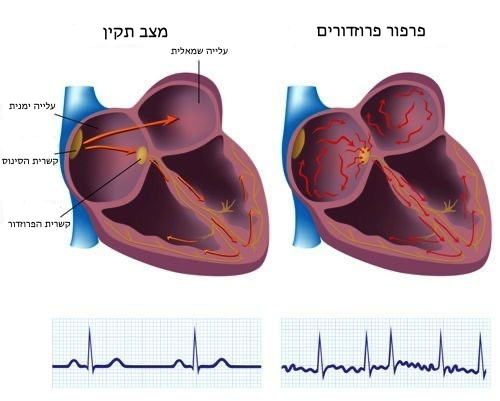
פרפור פרוזדורים יכול להיות אירוע בודד אשר חולף עצמונית או לאחר התערבות, אולם ישנם מקרים בהם הפרפור בא והולך לסירוגין ואף הופך למצב קבוע.
פרפור פרוזדורים אינו מסכן חיים באופן מידי, אולם לאורך זמן ללא טיפול עלול להביא לעלייה משמעותית בתחלואה ואף בתמותה.
תסמינים של פרפור פרוזדורים
אצל חלק מהמטופלים פרפור פרוזדורים אינו מלווה בתסמינים כלשהם. עם זאת, התופעה עשויה להתבטא במספר תסמינים אופייניים:
- פעימות לב מואצות גם במצב של מנוחה המכונות 'פלפיטציות' (Palpitations)
- כאבים בחזה
- תחושת סחרחורת
- קוצר נשימה
- חולשה ועייפות
- ירידה ביכולת ביצוע פעילות גופנית
גורמי סיכון לפרפור פרוזדורים
ישנם גורמי סיכון רבים לפרפור פרוזדורים, להלן מקצת מהגורמים שנקשרו להפרעת הקצב:
גיל: המופע הינו בעיקר בגיל המבוגר.
מין: היארעות הסיבוך גבוהה יותר בקרב גברים.
היסטוריה משפחתית: ישנן משפחות אצלן פרפור פרוזדורים עובר בתורשה. מחקר אמריקאי משנת 2010 מצא שכאשר קיים סיפור משפחתי מדרגה ראשונה הסיכון להתפתחות התופעה גדל ב-40%.
מחלות לב מבניות: מחלות הקשורות בבעיות במבנה הלב עשויות לגרום לפרפור פרוזדורים, ובהן מחלות במסתמי הלב, מומי לב מולדים, מחלת לב כלילית ואי ספיקת לב.
יתר לחץ דם: לחץ דם גבוה ובעיקר כשהוא אינו נשלט על ידי תרופות ואורח חיים בריא – עלול להוביל להפרעות בקצב הלב ובהם פרפור פרוזדורים. לפי מחקרים, מטופלים הסובלים מיתר לחץ דם בסיכון גבוה פי 2 לפתח פרפור פרוזדורים.
מחלות כרוניות נוספות: מחלות של בלוטת התריס, סוכרת, התסמונת המטבולית, מחלת כליות כרונית, מחלות ריאה ודום נשימה בשינה.
עישון: עישון סיגריות הוא גורם סיכון משמעותי לפרפור פרוזדורים. מעקב אמריקאי שנמשך 13 שנים, שפורסם באוגוסט 2011 בכתב העת Heart Rhythm, העלה כי עישון מעלה פי 2.1 את הסיכון לפרפור פרוזדורים.
אלכוהול: שתיית אלכוהול מעלה את הסיכון לאירועים של פרפור פרוזדורים.
השמנה: עודף משקל מעלה את הסיכון לפרפור פרוזדורים.
זיהומים: זיהומים עשויים אף גם להשפיע על סיכון מוגבר לפרפור פרוזדורים.
חוסר שינה ממושך: חסך בשינה עלול להוביל לפרפור פרוזדורים. באחד המחקרים מארה"ב, שפורסם בספטמבר 2019 בכתב העת Chest, נמצא כי גם הפחתת שעות השינה קשורה בסיכון גבוה לפרפור פרוזדורים, ולמעשה כל מחסור של שעה בלילה מעלה ב-17% את הסיכון להתפתחות הסיבוך.
פעילות גופנית מועטה או מוגזמת: העדר פעילות גופנית או לחילופין פעילות גופנית בעצימות גבוהה נמצאו כגורמי סיכון לפרפור פרוזדורים.
סיכונים הקשורים בפרפור פרוזדורים
הסיכון העיקרי של פרפור פרוזדורים הוא בהגדלת הסיכון לשבץ מוחי. המנגנון לעלייה בסיכון אינו ברור דיו, אך טיפול במדללי דם מפחית את הסיכון לאירועים מסוג זה.
מניעת פרפור פרוזדורים
אורח חיים בריא שהוכח כמונע מחלות לב רבות, עשוי לסייע בהפחתת הסיכון גם למצב של פרפור פרוזדורים. אורח חיים בריא כולל הימנעות מעישון סיגריות, תזונה בריאה, פעילות גופנית סדירה, הימנעות מצריכה גבוהה של אלכוהול וקפאין, הקפדה על שעות שינה סדירות בלילה ושיפור איכות השינה והפחתת לחצים.
שכיחות של פרפור פרוזדורים
פרפור פרוזדורים מהווה את הפרעת קצב הלב השכיחה ביותר בבני אדם אשר מופיעה בקרב כ-3% מהאוכלוסייה הכללית. אצל צעירים הפרעת הקצב נדירה יחסית, ושכיחותה עולה עם הגיל. בגיל 65 ומעלה השכיחות של פרפור פרוזדורים עומדת על כ-5% מהאוכלוסייה, ומעל גיל 80 אחד מכל עשרה סובלים מההפרעה ואף יותר מכך.
במחקר ישראלי, שנערך בקופת חולים מכבי והוצג בכנס בשנת 2013, הושוו 68,635 מבוטחי מכבי שאובחנו עם פרפור פרוזדורים בשנים 2007-2003 למטופלים אחרים בקופה ששימשו כקבוצת ביקורת. השכיחות של פרפור פרוזדורים, לפי מחקר זה, עלתה עם הגיל, ועמדה על 16 חולים ל-10,000 תושבים בגילי 44-25, 50 ל-10,000 בגילי 54-45 ועד ל-1,245 חולים לכל 10,000 בגילי 75 ומעלה (12.45%).
אבחון של פרפור פרוזדורים
במקרים מסוימים פרפור פרוזדורים כאמור אינו מלווה בפעימות לב מואצות או בתסמינים נוספים, ואז מדובר במצב "שקט" אשר עשוי להיות מאובחן באקראי בבדיקה קלינית שגרתית אצל הרופא, בהאזנה לקצב הלב בסטטוסקופ.
מספר חוקרים קוראים לביצוע בדיקות יזומות לאבחון פרפור פרוזדורים בעיקר בקבוצות סיכון – כאמצעי לצמצום ההיקף של שבץ מוחי באוכלוסייה. מטה אנליזה בנושא מקנדה, שפורסמה ביולי 2022 בכתב העת European Heart Journal, מצאה כי סריקה יזומה שכזו עשויה להפחית ב-9% את הסיכון לשבץ מוחי.
כאשר מתעורר החשד לפרפור פרוזדורים, נהוג להפנות את המטופל למספר בדיקות לביסוס האבחנה הרפואית:
אק"ג: בדיקת אק"ג שמודדת את הפעילות החשמלית של הלב היא הבדיקה האבחנתית המרכזית לפרפור פרוזדורים.
ניטור הלב: בדיקת הולטר היא בדיקה בה המטופל מנוטר על ידי אלקטרודות ומכשיר נייד וקל לטובת ניטור רציף של פעילות הלב למשך 24 שעות או מעבר לכך. בדיקה זו מסייעת לעתים לאבחנה של פרפור פרוזדורים התקפי. מנטרים ארוכי טווח בדרך כלל ניתנים לתקופה של כשבועיים או יותר. לעתים יצויד המטופל במכשיר המכונה 'רשם אירועים' המאפשר ניטור נקודתי של קצב הלב בעת תסמינים וישנם גם מכשירים שמקליטים באופן אוטומטי הפרעות קצב ללא התערבות המטופל.
אקו לב: בדיקת אולטרה-סאונד של הלב מסוג אקו לב מאפשרת לבחון את גודל הלב ומבנה הלב ועשויה לספק מידע נוסף במצב של פרפור פרוזדורים.
הטיפולים בפרפור פרוזדורים
פרפור פרוזדורים כרוך בסיבוכים מסוכנים ולכן המצב דורש לרוב טיפול רפואי. היום הגישה הרווחת הינה ניסיון להשיב את קצב הלב למצבו הרגיל ("קצב סינוס"), לשלוט בקצב הלב ולמנוע היווצרות קרישי דם ושבץ מוחי.
הטיפול משתנה בהתאם למצבו של המטופל, אופי התסמינים ותדירותם ובהתאם לבדיקות עזר אשר תוארו לעיל.
אורח חיים בריא
רכיב מרכזי בטיפול בפרפור פרוזדורים הוא הקפדה על אורח חיים בריא. אצל המאובחנים עם פרפור פרוזדורים הוכח כי שמירה על המלצות לאורח חיים בריא תורמת לירידה בהיקף התסמינים ותדירותם. כך, למשל, מחקר מאוסטרליה שפורסם בחורף 2013 מצא כי ירידה במשקל משפרת תסמינים של פרפור פרוזדורים.
גם פעילות גופנית מומלצת למאובחנים, כחלק מאורח חיים בריא. לפי הקווים המנחים העדכניים בנושא של איגוד הלב האמריקאי (AHA), שפורסמו במארס 2020 בכתב העת Circulation, פעילות גופנית מתונה בהיקף של 150 דקות הפזורות ברוב ימי השבוע אינה מעלה את הסיכון לתסמיני פרפור פרוזדורים, ופעילות אירובית גבוהה יעילה בהפחתת העומס ושיפור התסמינים. חשוב לציין כי מומלץ לבצע פעילות גופנית בהיוועצות עם הרופא המטפל, וכי פעילות בעצימות גבוהה עלולה להעלות את הסיכון לפרפור פרוזדורים.
מחקר אמריקאי שפורסם באביב 2011 מצא כי יוגה מסייעת להפחית ב-50% את תדירות אירועי פרפור פרוזדורים.
תרופות לפרפור פרוזדורים
הטיפול התרופתי בפרפור פרוזדורים כולל שלוש קבוצות של תרופות:
תרופות להיפוך קצב ושמירה על קצב סדיר
תרופות אלה, כגון פרוקור (Amiodarone), טמבוקור (Flecenaide) ריתמקס (Propafenone) ומולטאק (Multaq), מביאות לדיכוי המוקדים בעלייה השמאלית שמובילים לקצב בלתי סדיר של הלב.
תרופות להאטת קצב
תרופות מקבוצת חוסמי הקולטן בטא (כמו קרדילוק ונורמיטן), חוסמי תעלות סידן (כמו ורפמיל ודליטם) ודיגוקסין מקטינות את המעבר של אותות בין העליות לחדרי הלב. תרופות אלו אינן מטפלות בפרפור עצמו, אך מסייעות בהקלה על תסמינים.
מדללי דם
הסיכון לשבץ מוחי אצל מטופלים עם פרפור פרוזדורים משתנה ממטופל למטופל. ככל שגורמי הסיכון רבים יותר – כך הסיכון לשבץ גדל. הטיפול במדללי דם נועד להפחית את הסיכון לשבץ.
ההחלטה על טיפול תרופתי מבוססת על ניקוד אשר עבר תיקוף מדעי המבוסס על גורמי סיכון הכוללים גיל, מין, סוכרת, רקע קודם של אירוע מוחי, אי ספיקת לב ויתר לחץ דם. על בסיס נתונים אלו ואחרים, למשל קיום מחלות מסוימות במסתמי הלב, יוחלט האם ואילו תרופות יש לרשום למטופל, כאשר ההחלטה הרפואית מתבססת על איזון בין שיקולי מניעת שבץ למול הסיכון בדימום.
בעבר, התרופה העיקרית למניעת שבץ למטופלים עם פרפור פרוזדורים הייתה קומדין. למרות יעילותה הרבה, מדובר בתרופה שרמתה בדם מאוד משתנה, ולכן המטופלים היו נדרשים לבצע בדיקות דם תכופות – מה שהוביל לירידה בהיענות לטיפול וביעילותו.
בעשור האחרון פותחו טיפולים תרופתיים יעילים ובטוחים בתרופות נוגדות קרישה מהדור החדש, אשר אינן דורשות ניטור כלל, וארבע תרופות מקבוצה זו נכנסו לסל הבריאות הישראלי למניעת קרישי דם בסובלים מפרפור פרוזדורים: קסרלטו, אליקוויס, פרדקסה וליקסיאנה.
היפוך קצב
למטופלים אשר חווים אירוע של פרפור פרוזדורים אשר אינו חולף לבדו ויש החלטה רפואית להחזירם לקצב סדיר (סינוס) – יומלץ לבצע הליך הנקרא "היפוך קצב".
היפוך זה ניתן לבצע על ידי תרופות או על ידי מכת חשמל (היפוך חשמלי). לפני הביצוע יוודא הרופא המטפל כי המטופל מקבל תרופות למניעת שבץ, כי עצם החזרה מפרפור לקצב סדיר כרוכה בסיכון לאירועים מוחיים. אם הוחלט על היפוך חשמלי, הפעולה תעשה בבית החולים, בטשטוש ובהשגחה רפואית צמודה. מטרת הפעולה היא העברת זרם חשמלי דרך בית החזה ללב על מנת לעשות "איפוס" של קצב הלב ולקוות כי הקצב הסדיר יחזור.
לפני ולאחר הפעולה יינתנו לרוב תרופות שמטרתן שימור הקצב והגדלת הסיכוי להצלחה של הטיפול.
השתלת קוצב לב
במקרים בהם יש קושי לשלוט על פרפור הפרוזדורים באמצעות תרופות או צריבה, והוחלט על האטה בלבד, ניתן להשתיל קוצב לב ולאחר מכן לבצע צריבה שתפקידה למנוע מעבר אותות חשמליים מהפרוזדורים לחדרי הלב. במצב זה האדם הופך תלוי לגמרי בפעילות הקוצב, ועל כן זהו אינו טיפול הבחירה. אולם בעידן בו קוצבי הלב נחשבים אמינים, הפעולה מספקת פתרון סביר למקרים מורכבים.
טיפולים פולשניים
פרפור פרוזדורים דורש לעתים טיפול פולשני באמצעות צנתור או ניתוח לב – ובייחוד כשהמצב אינו משתפר באמצעות תרופות.
אחד הטיפולים הפולשניים לפרפור פרוזדורים הוא צריבה של הלב או בלעז 'אבלציה לבבית' – טיפול המבוצע באמצעות צנתר המוחדר ללב ומייצר שכבת בידוד באזורים מסוימים בעלייה באמצעות חום, קור, או מקורות אנרגיה אחרים. במקרים חריגים מאוד ובדרך כלל במידה שקיימת סיבה אחרת לניתוח לב – ניתן לבצע גם אבלציה במהלך ניתוח לב.
בחלק מהמקרים פרפור פרוזדורים יחזור לאחר הפעולה, ותידרש פעולה נוספת. לאחר טיפולי אבלציה יש צורך במדללי דם בהתאם להיוועצות עם הרופא המטפל.
טיפול פולשני נוסף מוצע למטופלים שאינם יכולים לקבל טיפול במדללי דם, ובמהלכו מבוצעת סגירה של האוזנית של עלייה השמאלית (Appendage). כיום מדובר בצנתור במהלכו מושתלת מטריה באוזנית הלב, האזור שבו כ-90% מקרישי הדם נוטים להתפתח.
פרופ' מנחה סער, מנהל היחידה לקרדיולוגיה פולשנית במרכז הרפואי "שמיר"-אסף הרופא
פרופ' רועי בינרט, מנהל מרכז דוידאי להפרעות קצב וקוצבים במרכז הלב שבמרכז הרפואי שיבא
עדכון אחרון: מאי 2023


מיא
לפני הכל, תודה רבה, כתבה מעולה ומקיפה. אני רק רוצה להוסיף שלדעתי מאוד עוזר גם לשלב רפואה טבעית (כמובן בנוסף ולא במקום). כדורים ובדיקות זה טוב ויפה, אבל לדעתי חשוב לא פחות לבסס הרגל של תזונה נכונה ופעילות גופנית מותאמת אישית ואולי גם קצת תמיכה נפשית, כי בעיות לב בכלל ובעיות קצב בפרט זו חוויה דיי מלחיצה :embrsd:
ד"ר דינה ראלט PhD
מתכון קל להכין ב-2 דקות שוקולד בריא
ד"ר דינה ראלט PhD
מחקר חדש הראה ששוקולד יכול למנוע פרפור לב...