מהי התסמונת המטבולית?
התסמונת המטבולית היא צבר של מצבים רפואיים שקשור לעלייה בסיכון לסוכרת ולמחלות לב וכלי דם. מהם מאפייני התסמונת המטבולית? ואיך מטפלים בה? מדריך
התסמונת המטבולית (Metabolic Syndrome) היא צבר של מצבים רפואיים שיחד מגדילים את הסיכון לסוכרת סוג 2 ולמחלות לב וכלי דם, לרבות טרשת עורקים, התקף לב ושבץ מוחי.
קישורים פנימיים
התסמונת המטבולית כוללת חמישה מאפיינים קליניים:
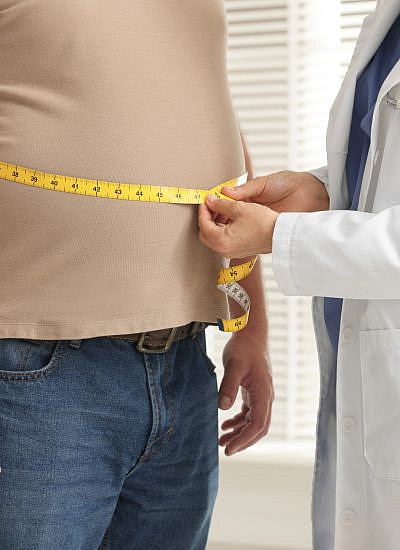
* השמנה בטנית (היקף מותניים רחב)
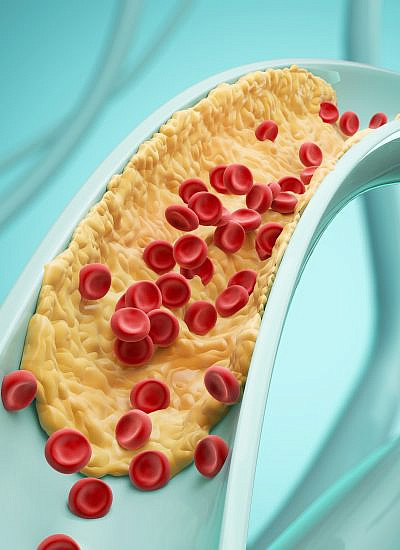
* רמות גבוהות של טריגליצרידים (שומנים) בדם
* רמות נמוכות של כולסטרול טוב (HDL) בדם
* יתר לחץ דם
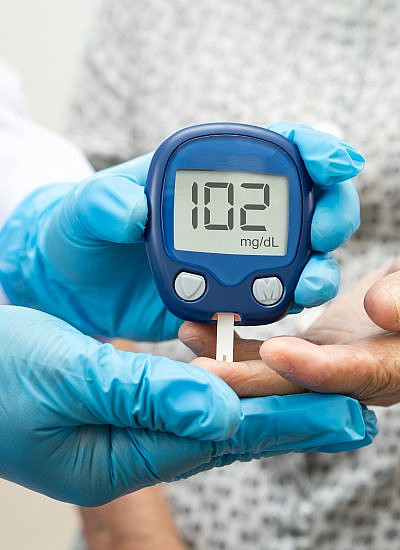
* הפרעה ברמות הסוכר (גלוקוז) בדם
הגדרת התסמונת המטבולית עברה גלגולים ברבות השנים, וכיום לפי קריטריונים של האיגוד העולמי לסוכרת (IDF, קיצור של International Diabetes Federation) שפורסמו בשנת 2005, התסמונת מאובחנת בנוכחות השמנה בטנית ושניים מתוך ארבעת המאפיינים האחרים. גופים רפואיים אחרים, ובכללם התכנית הלאומית לחינוך על כולסטרול בארה"ב (NCEP) והמכון הלאומי האמריקאי ללב, ריאות ודם (NHLBI) מגדירים את אבחון התסמונת בהמצאות שלושה מתוך חמשת המאפיינים. בנוסף, יש חוסר אחידות בין הגופים הרפואיים באשר להגדרת הערכים התקינים והחריגים לכל מאפיין של התסמונת המטבולית.
התסמונת קרויה 'מטבולית' מאחר ומאפייניה מתמקדים בתהליכים ביוכימיים מטבוליים בגוף האדם.
אבחון התסמונת המטבולית
קיימות מספר הגדרות של גורמים רפואיים באשר למאפייני התסמונת המטבולית:
השמנה בטנית
ארגונים הגדירו באופן שונה את ערכי היקף המותניים החריגים לאבחון התסמונת המטבולית. לפי הקריטריונים של המכון האמריקאי הלאומי לריאות, לב וכלי דם (NHLBI) מדובר בהיקף מותניים של 102 ס"מ ומעלה אצל גברים ו-88 ס"מ ומעלה אצל נשים, ולפי הקריטריונים של האיגוד העולמי לסוכרת (IDF) 94 ס"מ ומעלה בקרב גברים ו-80 ס"מ ומעלה בקרב נשים.
לדברי ד"ר רקפת בכרך, מומחית ברפואת משפחה במחוז שרון – שומרון של שירותי בריאות כללית, "ההגדרה המדויקת של השמנה בטנית אינה בעלת חשיבות מרובה, ואם יש מטופל עם סנטימטר אחד פחות בהיקף המותניים אבל עם השמנה ו/או סיפור משפחתי של השמנה וגורמי סיכון נוספים, אז הוא חולה מטבולי".
עודף שומנים (טריגליצרידים) בדם
ברוב הארגונים הרפואיים קיימת כיום הסכמה כי מאפיין זה מוגדר כרמה של טריגליצרידים (TG) בערך של 150 מ"ג/לד"צ דם ומעלה או כשניתן טיפול תרופתי להורדת ערכי הטריגלצרידים.
רמות נמוכות של כולסטרול טוב HDL
ברוב הארגונים הרפואיים קיימת כיום הסכמה כי מאפיין זה מוגדר כרמה נמוכה מ-40 מ"ג/ לד"צ דם HDL בקרב גברים ורמה נמוכה מ-50 מ"ג/ד"צ בקרב נשים או כשניתן טיפול תרופתי להעלאת ערכי הכולסטרול הטוב.
יתר לחץ דם
ברוב הארגונים הרפואיים קיימת כיום הסכמה כי מאפיין זה מוגדר כשערך לחץ הדם הסיסטולי 130 יחידות ממ"כ ומעלה או לחץ הדם הדיאסטולי 85 ממ"כ ומעלה או כשניתן טיפול תרופתי להורדת לחץ הדם.
רמות גבוהות של סוכר בדם
בשנים האחרונות מאמצים רוב הארגונים הרפואיים הגדרה אחידה למאפיין זה, כשהערך בבדיקת דם לסוכר (גלוקוז) בצום הוא 100 מ"ג/לד"צ דם ומעלה – בדומה להגדרות המקובלות ל'טרום סוכרת', ולפי הגדרת המכון הלאומי ללב, ריאות ודם (NHLBI) – גם במקרה של טיפול תרופתי למניעת עלייה ברמת הסוכר בדם.
היסטורית, תנגודת לאינסולין הניתנת למדידה על ידי רמת האינסולין בנוזל הדם (פלזמה) נכללה אף היא ברשימת המאפיינים של התסמונת המטבולית, בין השאר כשהוגדרה התסמונת לראשונה על ידי ארגון הבריאות העולמי (WHO) בשנת 1998, אז הוחלט כי התסמונת תאופיין בנוכחות של תנגודת אינסולין עם שניים מתוך ארבעה מאפיינים אחרים, אולם כיום תנגודת לאינסולין אינה נכללת ברשימת מאפייני התסמונת המקובלת על ידי רוב הארגונים הרפואיים.
השלכות התסמונת המטבולית
התסמונת המטבולית מעלה את הסיכון לסוכרת ולמחלות לב וכלי דם. לפי מטה אנליזה שפורסמה בספטמבר 2010 בכתב העת Journal of the American College of Cardiology על ידי חוקרים מקנדה, מניתוח 87 מחקרים בהשתתפות 951,083 נבדקים עולה כי התסמונת המטבולית, לפי הגדרתה המקובלת, מעלה פי 2.35 את הסיכון למחלות לב וכלי דם, ובאופן ספציפי מעלה ב-99% את הסיכון להתקפי לב ופי 2.27 את הסיכון לשבץ מוחי, וכן מעלה פי 2.4 את הסיכון לתמותה ממחלות לב וכלי דם ומעלה ב-58% את הסיכון לתמותה באופן כללי.
שכיחות התסמונת המטבולית
שכיחותה של התסמונת המטבולית משתנה באוכלוסיות שונות, ומוערך כי סובלים מהתסמונת כרבע עד שליש מהאוכלוסייה הבוגרת ואולי אף מעבר לכך – על רקע העלייה במימדי ההשמנה.
בישראל, מחקר מהמרכז הרפואי שיבא שבחן את שכיחות התסמונת המטבולית בקרב 20,444 בוגרים בגילי 25 עד 91 שעברו במרכז הרפואי בדיקות רפואיות תקופתיות, שממצאיו מדווחים בגיליון אוקטובר 2016 של כתב העת European Journal of Internal Medicine, העלה כי ל-15.7% מתוכם יש לפחות שלושה מהמאפיינים של התסמונת המטבולית – ואלו מאובחנים בתסמונת. מטופלים עם התסמונת המטבולית היו מבוגרים יותר ב-7 שנים בממוצע, ותועדו פערים בין המינים עם שיעור גבוה משמעותית יותר בקרב גברים (18.5%) בהשוואה לנשים (8.1%).
מחקר ישראלי שבוצע על ידי חוקרים מבית חולים בילינסון, אוניברסיטת תל אביב ואוניברסיטת בריסטול בבריטניה ופורסם בנובמבר 2012 בכתב העת IMAJ של ההסתדרות הרפואית, מצא במדגם נרחב של 12,036 בוגרים כי לפי הגדרות שונות מאובחנים כעשירית עד חמישית מתוכם בתסמונת המטבולית, 10.6% אצל המאובחנים לפי הקריטריונים של התכנית הלאומית לחינוך על כולסטרול בארה"ב (NCEP) ו-20.2% לפי הקריטריונים של איגוד הסוכרת העולמי (IDF).
סיבות וגורמי סיכון לתסמונת המטבולית
התסמונת המטבולית מתפתחת לרוב על רקע שילוב מספר גורמים יחד, ובכללם עודף משקל והשמנה, אורח חיים לא בריא – ובמרכזו אורח החיים היושבני המאפיין את תושבי מדינות המערב וכן תנגודת לאינסולין.
בהיבט הפיזיולוגי, רקמות שומן בגוף מפרישות חומצות שומן חופשיות שנעות לעבר הכבד ושם גורמות ליצור מוגבר של גלוקוז וטריגליצרידים. מצב זה מוביל לירידה ברמות הכולסטרול הטוב (HDL) ועלייה בכולסטרול הרע (LDL), ובנוסף אינסולין מופרש בכמות גבוהה יותר מהלבלב, ומצוי ברמות גבוהות של אינסולין בדם (היפראינסולינמיה) – מצב המוביל ליתר לחץ דם.
הסיכון לתסמונת המטבולית גדל עם העלייה בגיל, ושכיחותה משמעותית בעיקר מעל גיל 50. מעבר לכך, גם גורמים גנטיים שאינם ניתנים לשליטה עלולים להשפיע על הסיכון לתסמונת המטבולית, ובאים לידי ביטוי בממצאים על מטופלים עם היסטוריה משפחתית של התסמונת ובמחקרים שזיהו במוצא גורם סיכון להתפתחותה.
סקירה של חוקרים אמריקאים מאוניברסיטת ייל שפורסמה באפריל 2016 בכתב העת Current Opinion in Lipidology מצביעה על מספר מוטציות/שינויים גנטיים שנקשרו לצבר משולב של מאפייני התסמונת המטבולית, לרבות בגן Dyrk1B, LMNA, PPARG, AKT2, PLIN1, CIDEC, ZMPSTE24 ו-PCYT1A.
בשנים האחרונות מתפרסמים מחקרים על מצבים רפואיים שעשויים להוות גורם מקדים לתסמונת המטבולית, לרבות קרישיות יתר, דלקתיות בעוצמה נמוכה, כבד שומני, שחלות פוליציסטיות, חסר בהורמון הטסטוסטרון (היפוגונדיזם), אבנים בכיס המרה והפרעות נשימה בשינה, לרבות דום נשימה בשינה.
גורמי סיכון נוספים שנקשרו לתסמונת המטבולית כוללים טיפול בתרופות עם תופעות לוואי של השמנה, עלייה בשומני הדם וברמות הסוכר בדם או שינויים בלחץ הדם, בהן תרופות לדלקתיות, אלרגיות, HIV ודיכאון והפרעות פסיכיאטריות נוספות.
תסמינים של התסמונת המטבולית
רוב מאפייני התסמונת המטבולית אינם מלווים בתסמינים כלשהם, למעט היקף המותניים הגלוי לעין. לחלק מהאנשים עם התסמונת המטבולית עשויים להתפתח תסמינים המעידים על רמות גבוהות מדי של סוכר בדם – בייחוד כשלב מקדים לסוכרת סוג 2, ובכללם צימאון, ריבוי שתן – בעיקר בלילות, עייפות וראייה מעורפלת.
לחץ דם גבוה אף הוא נחשב למצב רפואי 'שקט' שאינו מלווה לרוב בתסמינים אופייניים, אולם עשויים להתלוות לו כאבי ראש קלים, סחרחורת, טשטוש ראייה, כאבים בחזה, קוצר נשימה ודימום מהאף.
הטיפול בתסמונת המטבולית
מאחר וצבר המאפיינים של התסמונת המטבולית קשור בעלייה בסיכון לסוכרת ולסיבוכיה, וכן למחלות לב וכלי דם – הרי שאבחון התסמונת מהווה תמרור אזהרה עבור המטופל בדבר הצורך לסגל אורח חיים בריא. לדברי ד"ר בכרך, "הטיפול הראשון והמרכזי ביותר לתסמונת דורש שינויים באורחות החיים והטמעה של אורח חיים בריא". בהקשר זה מומלץ לבצע את הפעולות הבאות:
- הקפדה על תזונה נכונה הטובה לבריאות הלב
- צמצום צריכת הקלוריות
- הגבלת שומנים בתזונה
- מניעת עודף משקל והשמנה
- פעילות גופנית סדירה: 60-30 דקות ביום לפחות 3 פעמים בשבוע
- הפחתת לחץ
- הקפדה על שעות שינה
לעתים אין די בכך, ומאפייני התסמונת נותרים לפרק זמן של מעל לחצי שנה חרף המאמצים לדבוק באורח חיים בריא, ובמקרים אלה יש צורך גם להוסיף טיפול תרופתי – לרבות:
- תרופות להורדה במשקל: כיום זמינים טיפולים תרופתיים יעילים להורדה במשקל שמתאימים לאנשים עם התסמונת המטבולית, אם כי בהגדרה הרשמית תרופות אלה מיועדות לאנשים עם עודף משקל במדד השמנה BMI בערך של 27 יחידות לצד 2-1 גורמי סיכון – ובהם יתר לחץ דם, רמות גבוהות של שומנים בדם, כולסטרול גבוה, טרום סוכרת וסוכרת סוג 2, וכן לאנשים עם השמנת יתר – כשמדד ההשמנה BMI בערך של 30 יחידות ללא צורך בקיומם של גורמי סיכון. התרופות מאפשרות להוריד במשקל ולמנוע את המעבר מטרום סוכרת לסוכרת, ומשפרות תסמינים נוספים של התסמונת המטבולית, לרבות פרופיל השומנים ולחץ הדם. תרופות אלה אינן כלולות בסל הבריאות הממלכתי אך ניתנות לרכישה בהנחות דרך הביטוחים המשלימים של קופות החולים.
- תרופות להורדת לחץ הדם הפועלות במנגנונים שונים מסייעות במצבים בהם מאובחן לחץ דם גבוה.
- תרופות לסוכרת שתורמות להורדת רמת הסוכר בדם.
- תרופות לטיפול בכולסטרול: אחת מקבוצות התרופות המשמשות את מרבית המטופלים כיום שמאוחנים עם רמות גבוהות של שומנים בדם הן תרופות ממשפחת הסטטינים שמסייעות לשפר את תמונת המצב של שומני הדם ולהוריד את רמות הכולסטרול הרע (LDL) והוכח כי נטילתן מפחיתה את הסיכון למחלות לב וכלי דם. מעבר לשינויים באורח החיים, לחולים המוגדרים 'בסיכון בינוני' – כאלו המאובחנים עם התסמונת המטבולית אולם כשבחישוב מתמטי הסיכון למחלת לב כלילית תוך עשר שנים נמוך מ-10% – מומלץ להוסיף סטטינים כשרמות הכולסטרול הרע (LDL) בערך של 160 מ"ג/ד"צ ומעלה. לחולים המוגדרים 'בסיכון גבוה' שמאובחנים בתסמונת המטבולית וכבר אובחנו עם מחלת לב/ כלי דם/ סוכרת ובסיכון גבוה מ-20% למחלת לב כלילית – מומלץ להוסיף טיפול תרופתי בסטטינים כשרמות הכולסטרול הרע בערך של 130 מ"ג/ד"צ ומעלה.
- תרופות להעלאת הכולסטרול הטוב (HDL) הומלצו בעבר לאנשים עם התסמונת המטבולית, ובהן פיברט וחומצה ניקוטינית, אולם כיום אינן מהוות טיפול מרכזי בתסמונת המטבולית עקב יעילות שנויה במחלוקת.
- טסטוסטרון: מחקרים מעידים כי לגברים טיפול בטסטוסטרון מסייע לשפר את תסמיני התסמונת המטבולית כגון השמנה בטנית ומשקל עודף אצל גברים, ובעיקר גברים בגיל המעבר שמאובחנים עם ירידה בטסטוסטרון.
- תרופות למניעת קרישיות הדם: לחולים המוגדרים ב'סיכון בינוני גבוה', המאובחנים עם התסמונת המטבולית ועם סיכון של 10% עד 20% למחלת לב כלילית מומלץ לשקול טיפול באספירין, ולחולים המוגדרים 'בסיכון גבוה' מומלץ על טיפול באספירין או בקלופידוגרל (פלביקס) במקרה של אי סבילות/ תופעות לוואי לאספירין. כיום הטיפול באספירין ניתן בשגרה לאנשים עם התסמונת המטבולית רק לאחר הופעת סיבוכים או כמניעה שניונית, לאחר אירוע לב או שבץ מוחי.
- ניתוח בריאטרי: במצבים של השמנת יתר חולנית או במקרה של השמנה עם ריבוי גורמי סיכון מומלץ לעתים לשקול ניתוח בריאטרי לקיצור קיבה באחת השיטות המקובלות.
לדברי ד"ר בכרך, "חשוב להדגיש כי אין תרופת קסם לטיפול בהשמנה ובמאפיינים של התסמונת המטבולית בכללותם, וגם התרופות להורדה במשקל יעילות רק בשילוב עם אורח חיים בריא. אפילו ניתוח בריאטרי אינו פתרון קסם אם לא מתמידים באורח חיים בריא, ולמרות התלהבות ראשונית מהתוצאות, לפחות 30% נזקקים בהמשך לניתוחים חוזרים. לצד הטיפול התרופתי חשוב לאמץ אורחות חיים בריאים ולהתמיד בהם לאורך זמן כדי להגיע לתוצאות המצופות".
סייעה בהכנת הכתבה ד"ר רקפת בכרך, מומחית ברפואת משפחה במחוז שרון – שומרון של שירותי בריאות כללית
עדכון אחרון: דצמבר 2018







-1758380344-50x50.jpg)