ניוון מקולרי גילי (AMD)
מנהלי קהילה


מובילי קהילה

ניוון מקולרי גילי – מה שצריך לדעת
מהו ניוון מקולרי גילי (AMD)? מהם מאפייני המחלה שפוגעת ברשתית העין? כיצד מאבחנים את מחלה? ומהם הטיפולים המקובלים? מדריך מקיף

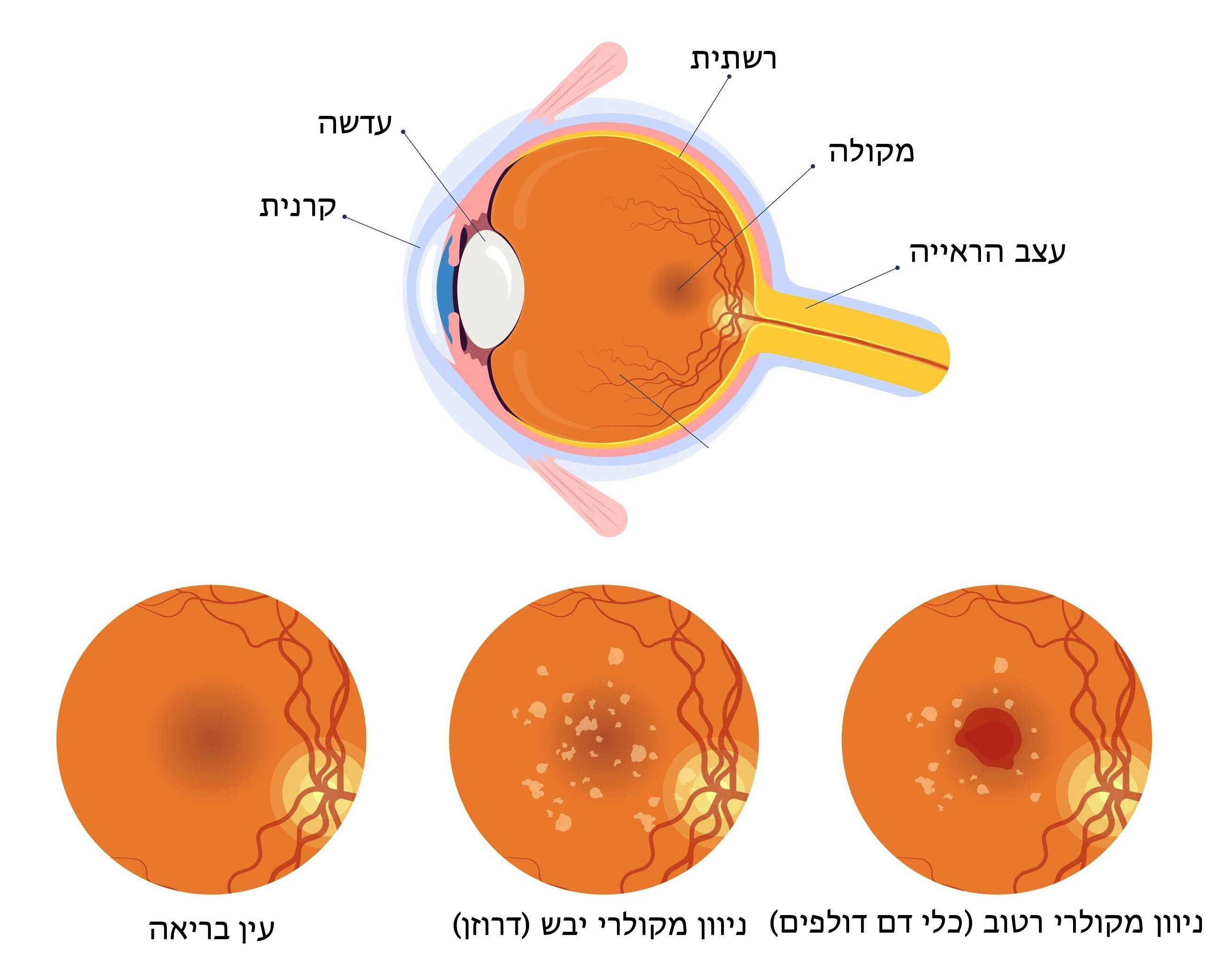
ניוון מקולרי גילי, הקרוי גם ניוון מרכז ראייה גילי ובקיצור נמ"ג (AMD – קיצור של Age-related Macular Degeneration) – מהווה את הסיבה הנפוצה ביותר לאובדן חמור של הראייה בקרב מבוגרים מגיל 50 ומעלה. "המדובר במחלת עיניים כרונית מתקדמת (פרוגרסיבית) שנגרמת כתוצאה מפגיעה באזור מרכז הרשתית המכונה 'מקולה', במרכז שדה הראייה – אזור שאחראי על ראייה צלולה וראייה לפרטים" מסבירה פרופ' ענת לבנשטיין, מנהלת מערך העיניים במרכז הרפואי תל אביב ע"ש סוראסקי (איכילוב) והמשנה לדיקן הפקולטה לרפואה באוניברסיטת תל אביב.
לניוון מקולרי שני סוגים/שלבים – השלב היבש והשלב הרטוב, ולדברי פרופ' לבנשטיין, "המחלה עשויה להתקדם גם מהשלב היבש לשלב הרטוב וגם בתוך כל אחד מהשלבים".
במקרים קשים בשני שלבי המחלה – היא עלולה לפגוע משמעותית בראייה ואף להוביל לעיוורון, ועל כן היא נמנית עם הסיבות המרכזיות לעיוורון במדינות מערביות ובכללן ישראל.
לניוון מקולרי תסמינים אופייניים הכוללים ירידה בראייה ו/או עיוותי ראייה שונים, ולמרות שלא מדובר ב"מחלה שקטה", הרי שקיים קושי באבחנתה, בייחוד בגלל שהעין הבריאה נוטה לפצות על אובדן המידע בעין החולה, והמוח מוביל להתעלמות ממידע בלתי תקין שמתקבל מהעין, וכמו כן, יש מטופלים שאינם מגיעים לבדיקות עיניים סדירות המומלצות החל מגיל 50 במטרה לאבחן אותה. בשלבים המתקדמים והקשים הסובלים מהמחלה עלולים לפתח קשיים חמורים בראייה, הפוגעים ביכולת לזהות פנים, לקרוא אותיות ולנהוג ברכב.
במדריך זה נפרט על:
הסוגים/שלבים של ניוון מקולרי גילי
קיימים שני סוגים עיקריים של ניוון מקולרי גילי – ניוון מקולרי יבש וניוון מקולרי רטוב.
ניוון מקולרי יבש
ניוון מקולרי יבש (Dry AMD הקרוי גם nonexudative AMD) הוא השלב הראשון של ניוון מקולרי גילי, ומהווה את הסוג השכיח בקרב 85% עד 90% מהמאובחנים עם המחלה. סיבותיו אינן ידועות, וככל הנראה משלבות גורמים גנטיים וסביבתיים.
ההנחה כי מחלה זו נגרמת כתוצאה מתהליך ניווני שמתפתח עם העלייה בגיל בממברנות התומכות מתחת לרשתית. במקרים אלה, תאים רגישים לאור במקולה עוברים תהליך ניווני מדורג, באופן שמוביל להיצרות רקמת המקולה ואובדן תאים שאחראים לראייה. בתחילתו של השלב היבש ניתן לזהות בבדיקות עיניים שינויים פיגמנטיים במקולה, אך חדות הראייה נותרת טובה, ומצב זה עשוי אף להימשך שנים רבות.
השלב היבש עשוי להחמיר ולעתים מתקדם לסוג השני של המחלה – השלב הרטוב, המאופיין בצמיחה של כלי דם פתולוגים באזור המקולה.
עם הזמן אצל 10% מהמאובחנים בשלב יבש עלולה להתרחש גם החמרה בתוך שלב זה בתפקודם של פוטורצפטורים והאפיתל הצבעני (RPE, קיצור של Retinal Pigment Epithelium) במקולה – שכבה של תאי פיגמנט בעלת תפקיד משמעותי בספיגת אור חיצוני וביכולת הראייה, וזאת עד כדי נזק לפוטורצפטורים שבמקולה עקב ניוון מוחלט והעלמות תאי פיגמנט. במצב זה אזורים ניווניים (אטרופיים) ברשתית נראים בבדיקת עיניים כמעין מפה, ועל כן מצב מתקדם וחמור זה מכונה בעגה המקצועית 'אטרופיה גאוגרפית' (Geographic Atrophy). במקרים אלה חלה החמרה משמעותית בראיית פרטים עד כדי העלמות אותיות, חוסר יכולת לזהות פנים ועיוורון, ומקרים אלה נחשבים כיום ברפואת העיניים לקשים ומאתגרים עוד יותר מאשר השלב הרטוב של המחלה – מאחר ואין נכון להיום טיפול ייעודי כנגדם.
השלב היבש של ניוון מקולרי גילי מאופיין ב'דרוזן' (Drusen) – נקודות צהבהבות זעירות באזור המקולה, שרופא העיניים יכול לראותן בבדיקת עיניים שגרתית, אשר מעידות על משקעים של חומר חוץ תאי. לדברי פרופ' לבנשטיין, "אצל אנשים המפתחים ניוון מקולרי גילי ניתן לרוב לראות 'דרוזן' בשתי העיניים, אולם קצב התקדמות המחלה לרוב אינו סימטרי, ושונה מעין לעין. יחד עם זאת, אם עין אחת התקדמה למצב של 'אטרופיה גאוגרפית' או התקדמה לשלב הרטוב, גדל הסיכוי שגם העין השנייה תתקדם בהתאם".
ניוון מקולרי רטוב
ניוון מקולרי רטוב (Wet AMD או exudative AMD, הקרוי גם neovascular AMD) מהווה סוג פחות שכיח בקרב 10% מהמאובחנים עם ניוון מקולרי גילי, והוא למעשה התקדמות מהשלב היבש – לעיתים כזו שנמשכת שנים ארוכות, אם כי יש שיאובחנו לראשונה כבר בשלב זה.
סוג זה נחשב לחמור יותר, ומלווה בסיכון גבוה יותר לעיוורון: בעוד ש-10% מקרב 90% מהמאובחנים בניוון מקולרי גילי המצויים בשלב היבש – יפתחו עיוורון, הרי שקרוב ל-90% מתוך עשירית מהמאובחנים המצויים בשלב הרטוב נמצאים בסיכון לעיוורון.
בסוג זה של המחלה, ניוון המקולה מתפתח בסדרת תהליכים: תחילה נוצרים כלי דם חדשים פתולוגיים מ'השכבה הדמית' (כורואיד) – שכבת כלי דם בחלקו הפנים-אחורי של גלגל העין, כשכלי דם אלה מתפתחים חודרים מתחת ולתוך מרכז הרשתית – המקולה, בהמשך, כלי דם אלה נוטים להפריש נוזלים ו/או דם לתוך המקולה, באופן שפוגע בתפקוד הרשתית ומוביל עם הזמן להיווצרות 'נקודות עיוורון' במרכז שדה הראייה. הפרשת הנוזלים מכלי הדם עשויה גם להוביל להצטברות נוזלים בין שכבות הרשתית או בין הרשתית לשכבת האפיתל הצבעני (RPE), וצבר הנוזלים מוביל להיווצרות מהמורות בתוך המקולה שעשויות להתבטא בטשטוש ראייה, עיוות ראייה ו/או אובדן ראייה. דימום של כלי הדם הפתולוגיים עלול להתבטא גם באובדן ראייה פתאומי המחייב לעתים ניתוח דחוף לתיקון המצב. כלי הדם גם עלולים להפוך לצלקתיים ולהפריש רקמה צלקתית שמשפיעה אף היא על פגיעה בראייה.
שכיחות של ניוון מקולרי גילי
פגיעות בראייה ועיוורון רווחים ברחבי תבל, ולפי הערכות, ניוון מקולרי גילי מהווה את הסיבה ל-8.7% מהמקרים של פגיעות בראייה ברחבי העולם.
ההערכות כי 1.5% מהאוכלוסייה סובלים מניוון מקולרי גילי, כשהשכיחות עולה עם הגיל ומגיעה ל-7% מהאוכלוסייה בגילי 69-60 וכשליש (33%) בגילי 75 ומעלה, כשבגילים אלה כ-7% סובלים מהשלבים המתקדמים של המחלה.
מטה אנליזה מסינגפור שאומדת את השכיחות של ניוון מקולרי גילי בעולם, שממצאיה פורסמו בפברואר 2014 בכתב העת Lancet Global Health, מעלה כי 8.69% מהאוכלוסייה ברחבי העולם יסבלו מניוון מקולרי גילי – 8.01% בשלב היבש ו-0.37% בשלב הרטוב. השכיחות של ניוון מקולרי גילי נצפתה כגבוהה יותר בקרב אירופאים (11.2%) בהשוואה לאסייתיים (6.8%) ואפריקאים (7.1%). לאירופאים נמצא גם סיכון גבוה יותר לפתח את השלב המתקדם והמסוכן של ניוון מקולרי יבש המכונה 'אטרופיה גאוגרפית' (1.11%) בהשוואה לאסייתיים (0.21%), היספנים (0.16%) ואפריקאים (0.14%).
בישראל, לפי הערכות עמותת נמ"ג לשמירה על בריאות העין, חיים כ-190 אלף איש עם ניוון מקולרי גילי.
לפי נתוני משרד הרווחה, ניוון מקולרי גילי מהווה את הסיבה המרכזית לעיוורון בישראל (ואחריה גלאוקומה ורטינופתיה סוכרתית), והיווה סיבה לעיוורון בקרב 33.5% מהמקרים בשנת 2014 ו-28.8% מהמקרים בשנת 2011.
תסמינים של ניוון מקולרי גילי
לניוון מקולרי גילי תסמינים אופייניים שמתקדמים עם הזמן המאופיינים בעיוותים בראייה ו/או ירידה בראייה.
ניוון מקולרי יבש עשוי להתפתח בעין אחת או בשתי העיניים, אולם אם רק עין אחת מושפעת ממצב זה – יתכן והתסמינים לא יורגשו, מאחר והעין הבריאה מפצה על העין החלשה והפגועה. בשלב המתקדם של 'אטרופיה גאוגרפית' ניוון מקולרי יבש עלול להיות מלווה בתסמינים רבים שעלולים אף להוביל לעיוורון. ניוון מקולרי רטוב מאופיין בשינויים פתאומיים בראייה שמחמירים במהירות, ועשויים להביא עם הזמן להתפתחות עיוורון.
התסמינים של ניוון מקולרי גילי עשויים לכלול:
ראייה מעורפלת במרכז שדה הראייה.
צמצום מרכז שדה הראייה בעין אחת או בשתי העיניים.
עיוותים בראייה, למשל כשקווים ישרים נראים עקומים/ גליים.
קושי מחמיר ביכולת להתרגל לאור עמום, למשל כשעוברים בבית לחדר חשוך או נכנסים למסעדה מוארת באפלולית.
ראייה מופחתת של צבעים ובעיקר צבעים בהירים.
ראייה מטושטשת של אותיות מודפסות.
צורך בתאורה בהירה למשימות קריאה הדורשות ראייה לפרטים מקרוב.
בשלב המתקדם של ניוון יבש ("אטרופיה גאוגרפית") – בזמן הקריאה מדף מודפס (ספר או עיתון) אותיות מסוימות עשויות להעלם. עיוות זה לרוב לא יורגש בקריאה במחשב עם מסך גדול, אלא בעיקר בקריאה ממסכים קטנים, למשל מסמארטפונים.
בשלבים מתקדמים של ניוון מקולרי גילי בשלב היבש/ הרטוב, קושי בזיהוי פנים מוכרות.
בשלבים מתקדמים של ניוון מקולרי גילי בשלב היבש/ הרטוב, קושי ביכולת לנהוג.
כשנוצר אזור ניווני נרחב שלא מתפקד במקולה – יופיע כתם שחור במרכז שדה הראייה.
 כתם שחור במרכז שדה הראייה (צילום: shutterstock)
כתם שחור במרכז שדה הראייה (צילום: shutterstock)
מטופלים שחווים שינויים במרכז שדה הראייה ופגיעה ביכולת לראות צבעים ופרטים מדויקים, בייחוד מעל גיל 50 – נדרשים לפנות לרופא עיניים, מאחר ושינויים אלה עשויים להוות תסמינים ראשונים להתפתחות ניוון מקולרי גילי.
סיבות וגורמי סיכון לניוון מקולרי גילי
לא ידוע עדיין מה הסיבות להתפתחות ניוון מקולרי, ומחקרים רומזים כי מדובר למעשה בשילוב של גנטיקה עם גורמים סביבתיים.
בין גורמי הסיכון שזוהו בעבודות כקשורים להתפתחות ניוון מקולרי גילי נמנים:
גיל
ניוון מקולרי גילי הוא בהגדרתו תהליך ניווני במקולה שמתפתח אצל מבוגרים מעל גיל 50, וגיל הוא גורם הסיכון המרכזי למחלה זו. עם העלייה בגיל הסיכון לתופעה גדל. לדברי פרופ' לבנשטיין, "למרות שזוהו גורמים נוספים אפשריים למחלה כמו גנטיקה ועישון, גיל מבוגר הוא הגורם המרכזי ביותר שמעפיל על כל השאר".
מעניין לציין כי בקרב מטופלים עם ניוון מקולרי גילי עד גיל 90 – הסיבוך הנפוץ ביותר הוא בהתפתחות כלי דם פתולוגיים במקולה והתקדמות לשלב הרטוב, ואילו בקרב מטופלים מעל גיל 90 הסיבוך הנפוץ הוא דווקא זה שמאפיין את השלב היבש – 'אטרופיה גאוגרפית'.
גנטיקה
מחקרים מצאו עדויות כי ניוון מקולרי גילי עשוי לעבור בתורשה, וחוקרים אף זיהו מספר סמנים גנטיים (מוטציות) שקשורים לעלייה בסיכון למחלה, אם כי נכון להיום אין גן ספציפי שזוהה כגורם למחלה.
מחקר אמריקאי מאוניברסיטת הרווארד שפורסם עוד בפברואר 1997 בכתב העת American Journal of Ophthalmology זיהה כי לקרובי משפחה למאובחנים עם ניוון מקולרי גילי סיכון גבוה פי 2.4 לפתח את המחלה, בהשוואה לאוכלוסייה הכללית. בעשורים האחרונים נאספו עדויות על שינויים בגן CFH שעל כרומוזום 1 ובגן ARMS2/HTRA1 שעל כרומוזום 10 שעשויים להיות קשורים לניוון מקולרי.
מוצא
ניוון מקולרי גילי נפוץ יותר בקרב אירופאים-לבנים בהשוואה לאוכלוסיות אתניות אחרות.
עישון
מחקרים ספורים מדגימים כי עישון סיגריות וכן חשיפה לעישון פסיבי באופן תדיר – עשויים להעלות את הסיכון לניוון מקולרי גילי.
בסקירה מבריטניה שפורסמה בספטמבר 2005 בכתב העת EYE שכללה 17 מחקרים בנושא, נמצא ב-13 מתוכם כי עישון בהווה מעלה פי 3-2 את הסיכון למחלה, בהשוואה ללא מעשנים. חוקרים בריטיים מאוניברסיטת קיימברידג' דיווחו בינואר 2006 בכתב העת British Journal of Ophthalmology כי מצאו שעישון לאורך זמן מגדיל משמעותית את הסיכון לניוון מקולרי גילי – עד כדי סיכון גבוה פי 3.43 בקרב מעשנים עם 40 שנות קופסא. גמילה מעישון הפחיתה מהסיכון למחלה, כאשר אלו שאינם מעשנים סיגריות מזה 20 שנים משתווים בדרגת הסיכון למחלה לאנשים שמעולם לא עישנו סיגריות. חשיפה לעישון פסיבי כמעט והכפילה את הסיכון לניוון מקולרי גילי והעלתה ב-87% את הסיכון להתפתחות המחלה.
משקל עודף
מספר מחקרים מעלים את האפשרות כי עודף משקל והשמנה מעלים את הסיכון לניוון מקולרי וכן מגדילים את הסיכון להתקדמות מהירה יותר של המחלה מהשלב היבש לשלב הרטוב. כמו כן נמצא במספר עבודות כי צריכה גבוהה של שומן רווי מעלה את הסיכון למחלה. יחד עם זאת, הממצאים בנושא אינם חד משמעיים. סקירה מסין שפורסמה במארס 2016 מעלה כי משקל עודף מעלה אך באופן מתון את הסיכון לניוון מקולרי גילי, ובעיקר מעלה את הסיכון להתקדמות המחלה, כשכל עלייה של יחידה במדד ההשמנה BMI מלווה בעלייה של 2% בלבד בסיכון למחלה.
נכון להיום קיימות ראיות שאינן חד משמעיות באשר לעלייה בסיכון לניוון מקולרי גילי בקרב מאובחנים עם מחלות לב וכלי דם, וטרם התבסס קשר ברור בין המחלות. יש לציין כי מחקר אמריקאי נרחב במימון המכון הלאומי לבריאות העין בארה"ב (NEI) הפיג חשש כי נטילת אספירין המשמש לדילול דם ולמניעה שניונית ואף ראשונית של מחלות לב וסרטן – עשויה להאיץ ניוון מקולרי גילי. על פי ממצאי המחקר שבוצע בשיתוף חוקרים מאוניברסיטת הרווארד וממצאיו פורסמו בדצמבר 2019 בכתב העת Ophthalmology, אספירין לא נמצא כגורם סיכון לניוון מקולרי גילי.
מניעת או עיכוב התקדמות של ניוון מקולרי גילי
הקפדה באופן שגרתי על בריאות העין עשויה למנוע הידרדרות למצב של ניוון מקולרי גילי, וכמו כן, זיהוי מוקדם של המחלה בשלבים המוקדמים מאפשר למנוע הידרדרות של המחלה.
זיהוי מוקדם: כיום אין בנמצא המלצות גורפות לביצוע בדיקות עיניים באוכלוסייה, וקיימים הבדלים בין קווים מנחים של ארגונים שונים במדינות המערב שפורסמו בנושא זה. לפי ההמלצה הרווחת, מומלץ לבצע בדיקות עיניים שגרתיות בגילי 20 עד 49 בתדירות של פעמיים עד שלוש בעשור (כל 5-3 שנים), ובגיל 50 מומלץ לבצע בדיקה מקיפה לבריאות העין – בין השאר כדי לזהות סימנים לניוון מקולרי גילי (לזהות סימנים ל"דרוזן"), ובהמשך להתמיד בבדיקות שתדירותן נקבעת בהתאם לממצאי הבדיקה המקיפה. מגיל 65 ומעלה מומלצות בדיקות אחת לשנה עד שנתיים. כמו כן, מומלץ כאמור לפנות לרופא עיניים בעת הופעת תסמינים המעידים על ירידה אפשרית בראייה.
מניעת עישון: מאחר ועישון זוהה כגורם סיכון לניוון מקולרי, הימנעות מעישון, גמילה מעישון והימנעות מחשיפה לעישון פסיבי עשויים לתרום למניעת המחלה כמו גם למניעת מחלות כרוניות רבות אחרות.
פעילות גופנית סדירה ותזונה בריאה: מרכיבי אורח חיים בריא, ובייחוד הקפדה על תזונה בריאה וביצוע פעילות גופנית באופן סדיר – תורמים למניעת תחלואה כרונית ובכלל זה ככל הנראה גם עשויים למנוע או לכל הפחות לעכב ניוון מקולרי. באשר לתזונה, חשוב להקפיד על תזונה מאוזנת עשירה בפירות וירקות, המאפשרת אספקה סדירה של ויטמינים ומינרלים ונוגדי חימצון – אשר צריכתם נקשרה בעבודות מסוימות לסיכון נמוך יותר לניוון מקולרי. ברפואה זוהו מספר נוגדי חמצון וויטמינים ספציפיים שמפחיתים את הסיכון למחלה, אשר אף כלולים בתוסף תזונה שפותח על סמך ממצאי מחקר אמריקאי גדול בנושא (AREDS2) וניתנים כטיפול שגרתי למאובחנים עם ניוון מקולרי יבש. אגב, מספר עבודות זיהו כי לא כל נוגדי החמצון תורמים למניעת המחלה, וצריכה גבוהה של בטא קרוטן אף זוהתה במספר מחקרים עם סיכון מוגבר לניוון מקולרי גילי.
שמן דגים: חומצות שומן מסוג אומגה 3 המצויות בדגים שמקורם בים הצפוני וכן באגוזים שונים הוכחו במספר מחקרים כבעלי תכונות המגנות מפני עיוורון ומונעות ניוון מקולרי גילי, אולם טענה זו נחשבת כיום לשנויה במחלוקת, ובמחקרים שבחנו את המולקולות המצויות ב'אומגה 3' במחקרים מבוקרים – לא זוהתה הגנה מפני המחלה, ועל כן כיום אין המלצה גורפת לנטילת 'אומגה 3' כאמצעי למניעתה.
מטפורמין: אחת התגליות החדשות, שמשמעותה עדיין מתבררת, מגיעה ממחקר אמריקאי נרחב שפורסם לאחרונה, שמצא כי התרופה מטפורמין שמהווה קו טיפולי ראשון בתרופות לסוכרת סוג 2 ואף נמצאה לאחרונה כבעלת תכונות נוגדות תהליכים ניווניים הקשורים בהזדקנות – מסייעת למניעה של ניוון מקולרי גילי. במחקר שבוצע באוניברסיטת שיקגו כסקר לאומי בהשתתפות 312,404 נבדקים, שממצאיו דווחו בינואר 2021 בכתב העת JAMA Ophthalmology, נמצא כי נטילת מטפורמין למשך שנתיים הפחיתה עד 10% מהסיכון לפתח ניוון מקולרי גילי.
סיבוכים של ניוון מקולרי גילי
ניוון מקולרי גילי בהיותו מחלה מתקדמת, עשוי להוביל עם הזמן לסיבוכים קשים בראייה, ובייחוד הוכח הקשר לסיבוכים:
הזיות ראייה (תסמונת צ'ארלס בונט)
תופעה המכונה ברפואה בשם 'תסמונת צ'ארלס בונט' (Charles Bonnet syndrome). התסמונת מתבטאת בהזיות ראייה, אולם אינה נחשבת לקשורה לפסיכוזה או דמנציה, מאחר והמטופל מודע לכך שהוא צופה בחזיונות שאינם קיימים במציאות.
תופעה זו נגרמת ככך הנראה על רקע המצב שבו ניוון מקולרי מפחית את הגירויים החזותיים המוחיים, ואילו המוח מבקש לפצות על הירידה בגירויים באמצעות העלאת תמונות שחקוקות בזיכרון המייצרות בפועל חיזיון שאינו מציאותי.
החזיונות עשויים להופיע לעתים כדמויות מלאות, פנים, בעלי חיים, צורות ודוגמאות שונות ולעתים אף כתרחיש הזייתי שלם, בצבע או בשחור לבן, ולמספר דקות ולעתים אף מספר שעות.
ההזיות עלולות לגרום למצוקה נפשית, אם כי לרוב נעימות ואינן מטרידות. בחלק מהמקרים התסמונת חולפת עם הזמן, אם כי עלולה לפרוץ שוב, ובחלק מהמקרים נמשכת לשנים ארוכות.
לפי מטה אנליזה מדנמרק שבחנה את התופעה וממצאיה הופיעו במארס 2020 בכתב העת Acta Ophthalmologica, התסמונת מתפתחת בקרב 15.8% מהאנשים עם ניוון מקולרי גילי, ועשויה להתפתח הן בשלב היבש והן בשלב הרטוב.
עוד על הזיות ויזואליות (תסמונת צ'ארלס בונט)
עיוורון
בשנים האחרונות ניוון מקולרי גילי מהווה כאמור את הסיבה המרכזית לעיוורון בישראל, וזאת למרות שאצל רוב המטופלים, המחלה אינה מובילה לעיוורון מוחלט, אלא לפגיעה במרכז הראייה בלבד שמקשה על יכולות ראייה כגון נהיגה, קריאה וזיהוי פנים.
רוב העיוורים כתוצאה מניוון מקולרי גילי נפגעים בשלב הרטוב של המחלה, אך לפי מחקרים כ-20% מהמחזיקים תעודת עיוור על רקע המחלה נפגעים ממנה בשלב היבש, וזאת לאחר שאובחנו עם "אטרופיה גאוגרפית".
מצוקה נפשית
ישנם מחקרים שמזהים בקרב חולי ניוון מקולרי גילי סיכון מוגבר למצוקה נפשית קשה, וכצפוי בעיקר בשלבים המתקדמים של המחלה. חוקרים מקנדה דיווחו באפריל 2012 בכתב העת Investigative Ophthalmology & Visual Science במדגם של אנשים עם מחלות עיניים כי דיכאון היה רווח ביותר בקרב המאובחנים עם ניוון רשתית, אצל מעל לשליש מבניהם (39%). יחד עם זאת, הקשר בין המחלה למצוקה נפשית אינו חד משמעי. במחקר שמבוסס על נתוני 11,834 מתושבי גרמניה ובהם 1,089 חולים בניוון מקולרי גילי, שממצאיו פורסמו במארס 2020 בכתב העת Scientific Reports, לא זוהה קשר בין ניוון מקולרי למצוקה נפשית, ונמצא כי שיעורי הדיכאון בקרב חולים (7.2%) ובקרב נבדקים מקבוצת הביקורת (8%) היו דומים, והיקף החרדה בקרב החולים (4.2%) אף היה נמוך מאשר בקבוצת הביקורת (7%).
אבחון ניוון מקולרי גילי
בבדיקה אצל רופא העיניים, לרוב הסימן הראשון להתפתחות תהליך ניווני ברשתית וניוון מקולרי גילי מהסוג היבש – הוא באיתור 'דרוזן' – נקודות צהבהבות זעירות באזור מרכז הראייה בקרקעית העין שמעידות על משקעים של חומר חוץ תאי, ובעיקר סידן.
ההמלצה המרכזית כיום של רופאי העיניים היא לפנות לרופא עיניים במקרה של תסמינים שמעידים על הפרעה אפשרית בראייה או לצורך בדיקה שגרתית חד פעמית החל מגיל 50. לדברי פרופ' לבנשטיין, "אם למטופל יאותרו סימני דרוזן בבדיקה, תיקבע תדירות בדיקות הביקורת בהתאם לחומרת המצב. במידה ומאובחנים שינויים בתאי הפיגמנט במקולה – קיים סיכון של 10% בשנה לפתח מחלה רטובה, ונמליץ על בדיקות חוזרות כל 6-4 חודשים ועל בדיקה עצמית חד עינית אחת לשבוע כדי לבדוק שיכולת הקריאה של אותיות מודפסות (למשל בספר או בעיתון) לא נפגעת.
תהליך האבחון של ניוון מקולרי גילי כולל לרוב מספר פעולות בבדיקת עיניים:
חדות ראייה
בדיקות עיניים לחדות הראייה ולחלק האחורי של גלגל העין שמבוצעת לאחר מתן טיפות להרחבת האישונים. במהלך בדיקה זו מאובחנות נקודות ה'דרוזן'.
לוח אמסלר
בעבר היה נהוג להשתמש באבחון ניוון מקולרי גילי ב'לוח אמסלר' (Amsler Grid) – לוח המשורטט בצורת רשת אשר משמש לבדיקת עיוותים במרכז שדה הראייה.
הבדיקה מבוצעת תוך לבישת משקפיים המשמשות לקריאה רגילה, תחת אור תקין, כשהלוח מורחק 40-30 סנטימטרים מהעיניים, תוך כיסוי אחת מהעיניים בכל פעם. המטופל מתבקש להתמקד בנקודה שחורה שבמרכז הלוח ולבחון את הקווים בלוח. במצב של ניוון מקולרי מתקדם, קווים ישרים בלוח אמסלר עשויים להראות מטושטשים, שבורים או מעוותים (בצורה מעוקמת או גלית).
ניתן לבצע בדיקה בלוח אמסלר גם בבית, ובמידה והקווים בלוח אינם נראים ישרים – יש לפנות במהירות לרופא עיניים לבירור האפשרות להתפתחות ניוון מקולרי.

(לוח אמסלר. מתוך shutterstock)
בשנים האחרונות ירד משמעותית השימוש בלוח אמסלר בקליניקה, מאחר ומדובר בכלי אבחנתי ארכאי עם שיעורי רגישות נמוכים של פחות מ-40%, וכיום רופאי עיניים כבר אינם ממליצים לעשות בו שימוש.
בדיקת OCT
הדמיה אופטית של הרשתית: בדיקת 'טומוגרפיה אופטית של הרשתית' (Optical Coherence Tomography – ובקיצור OCT) היא בדיקת הדמיה לא פולשנית שמציגה צילומים למבנה הרשתית ועצב הראייה בצילום בקרן אור באורך גל אינפרה אדום, בדומה לאולטרה סאונד, וללא קרינת רנטגן מייננת.
הבדיקה מזהה אזורים של נפיחות, עיבוי והיצרות ברקמות הרשתית, שעשויים להיווצר מהצטברות נוזלים שהופרשו מכלי דם פתולוגים מתחת לרשתית במצב של ניוון מקולרי רטוב. הבדיקה משמשת גם באבחון תהליכים פתולוגים נוספים בעיניים, לרבות לחץ תוך עיני מוגבר – גלאוקומה ודלקת הענביה (אובאיטיס), רטינופתיה סוכרתית ומחלות גנטיות של העין. גם בדיקה זו כרוכה בטפטוף מקדים של טיפות להרחבת אישונים.
בדיקה חדשה יותר, שהוכנסה לשימוש בשנים האחרונות באמצעות מכשור חדש במספר מרכזים רפואיים בישראל, מכונה 'טומוגרפיה אופטית של הרשתית באנגיוגרפיה' (OCTA) – ומאפשרת לזהות בצילומים גם זרימה של דם וכך מזהה כלי דם פתולוגים שהתפתחו ברשתית, הרלוונטיים לשלב הרטוב של ניוון מקולרי.
אנגיוגרפיה פלורסנטית
לבדיקת אנגיוגרפיה פלורסנטית (Fluorescein Angiography – ובקיצור FA , המכונה גם 'צילום פלורסצין'), המשמשת לעתים כבדיקה משלימה באבחון של ניוון מקולרי גילי במצבים מסוימים, מופנים מטופלים עם חשד להתפתחות ניוון מקולרי רטוב.
תחילה מטופטפות טיפות להרחבת האישונים, וכעבור חצי שעה מוזרק חומר צבע לווריד הזרוע. חומר זה נע בגוף תוך שניות ספורות וצובע כלי דם בעין, לרבות עורקים וורידים ברשתית ובשכבת הכורואיד שתחתיה. בהמשך, צילום במצלמה מיוחדת תחת תאורה כחולה מאפשר לאתר את מבנה כלי הדם בעין ומאפשר לזהות שינויים ברשתית, צמיחת כלי דם חדשים ואף דליפה מכלי דם – כשכל אלה מהווים עדות לניוון מקולרי רטוב – הצורה הקשה יותר של ניוון מקולרי שעלולה להוביל לעיוורון. הבדיקה משמשת גם לאבחון סיבוכים עיניים הקשורים לסוכרת ולאבחון חסימות בוורידים ובעורקים בעיניים.
אנגיוגרפיה עם אינדוציאנין ירוק
בדיקת אנגיוגרפיה עם אינדוציאנין ירוק (IndoCyanine Green Angiofraphy – ובקיצור ICG) היא בדיקה רפואית נוספת המשמשת לעתים כבדיקה משלימה לאבחון ניוון מקולרי גילי בשלב הרטוב, וביכולתה להדגים גם כלי דם המצויים מתחת לאזור בו מתרחש דימום, אשר אינם ניתנים לצפייה בבדיקת אנגיוגרפיה פלורסנטית. בבדיקה זו מטופטפות טיפות להרחבת האישונים, וכעבור חצי שנה מוזרק חומר צבען ירוק בשם אינדוציאנין לזרוע, אשר תוך שניות מגיע לעיניים וצובע את כלי הדם, לרבות העורקים והוורידים ברשתית ובכורואיד. הבדיקה משמשת לאיתור פתולוגיות שונות בכורואיד, ובכללן לצד ניוון מקולרי גילי גם 'רטינופתיה נסיובית מרכזית' ודלקתיות בכורואיד.
פיתוחים נוספים
בשנים האחרונות נכנסו לשימוש אפליקציות המסייעות באבחון ביתי של ניוון מקולרי גילי, אולם נכון להיום, מאחר והן עדיין נחקרות – רופאי עיניים אינם נוטים להמליץ על השימוש בהן.
אחד הפיתוחים המעניינים בתחום האבחון של ניוון מקולרי גילי הוא במכשיר שיאפשר בדיקה ביתית שמסייעת לאבחון המחלה במקום בדיקת ה-OCT הסטנדרטית שמבוצעת במכשור יקר מהמרפאה. המכשיר החדש לשימוש ביתי ובמרפאות קהילתיות מפותחת על ידי חברת Notal Vision הישראלית ועשויה לחולל מהפכה בתחום האבחון של ניוון מקולרי גילי בשנים הקרובות. נכון לקיץ 2021 פיתוח זה מצוי בהליכי אישור במינהל המזון והתרופות האמריקאי (ה-FDA), וביולי 2021 דיווחו חוקרים ישראלים מבתי החולים איכילוב ואסותא בכתב העת Ophthalmology Science על ממצאים מוצלחים מהמחקר הפרוספקטיבי הראשון שבחן את השימוש במכשיר ה-OCT הביתי בחולים בניוון מקולרי גילי בשלב הרטוב.
הטיפול בניוון מקולרי גילי
נכון להיום, אין טיפול שהוכח כיעיל לריפוי של ניוון מקולרי גילי, אולם קיימים טיפולים שונים שבאפשרותם לעכב את התקדמות המחלה ובעיקר למנוע החמרה בראייה עד כדי עיוורון.
טיפולים לניוון מקולרי יבש
נכון להיום, הטיפולים המרכזיים המוצעים לחולים עם ניוון מקולרי גילי בשלב היבש כוללים:
אורח חיים בריא
לאור הקשרים שהוכחו במחקרים בין עישון, משקל עודף ותזונה לקויה לניוון מקולרי גילי, אורח חיים בריא מומלץ לכלל המאובחנים במחלה ועשוי לתרום להאטת הידרדרות הראייה, ובייחוד גמילה מעישון, הימנעות מחשיפה לעישון פסיבי והקפדה על משקל תקין ותזונה בריאה.
תוסף תזונה המכיל ויטמינים ונוגדי חמצון
תוסף תזונה שהוכנס לשימוש שוטף לאחר שהוכח כיעיל לניוון מקולרי גילי בשלב היבש הוא תוסף המכיל ויטמינים ונוגדי חמצון ספציפיים שהוכיחו יעילות לטיפול בניוון מקולרי יבש במסגרת מחקר אמריקאי בשם AREDS2 שבוצע במימון המכון הלאומי לרפואת העין בארה"ב (NEI), וממצאיו פורסמו בעשור האחרון במספר כתבי עת. על פי הראיות המוכיחות יעילות בעיכוב הידרדרות המחלה, תוסף התזונה המומלץ מכיל 500 מ"ג ויטמין C, 400 יחידות (IU) של ויטמין E, 10 מ"ג לוטאין, 2 מ"ג זאקסנטין, 80 מ"ג אבץ (אבץ חמצני, zinc oxide) ו-2 מ"ג נחושת (נחושת חמצנית, cupric oxide). התוסף מותאם למטופלים עם ניוון מקולרי יבש ודרוזן משמעותי (בגודל של 125 מיקרון ומעלה).
טיפולים לניוון מקולרי רטוב
בשלב הרטוב והמתקדם של ניוון מקולרי גילי, שמעלה משמעותית את הסיכון לפגיעה קשה בראייה ולעיוורון, הוכחה בעשורים האחרונים יעילותן של תרופות שפועלות כנגד צמיחה של כלי דם פתולוגיים בגוף, הניתנות בהזרקות תוך עיניות.
תוסף תזונה המכיל ויטמינים ונוגדי חמצון
תוסף התזונה המותאם למטופלים עם ניוון מקולרי יבש, אשר פותח במסגרת מחקר AREDS2, מומלץ גם למטופלים שהתקדמו לשלב הרטוב של המחלה, כל עוד ראייתם באחת העין לפחות עדיין מוגדרת כטובה דיה.
נוגדי VEGF / מעכבי אנגיוזה
קבוצת 'מעכבי אנגיוזה' (Angiogenesis Inhibitors) או נוגדי VEGF (קיצור של Anti–Vascular Endothelial Growth Factor therapy) פועלת באופן ביולוגי לחסימת גורמי גדילה בגוף שמשפיעים על צמיחת כלי דם פתולוגיים. התרופה הראשונה שנעשה בה שימוש להזרקות תוך עיניות היא אווסטין שרשומה לטיפול בסוגים שונים של סרטן, ועד היום אינה רשומה להתוויה של טיפול בניוון מקולרי רטוב. לצדה פותחו הזרקות תוך עיניות ייעודיות למחלה זו.
בישראל רשומות כיום ארבע תרופות מקבוצת נוגדי VEGF המשמשות להזרקות תוך עיניות לטיפול בניוון מקולרי רטוב: 'אווסטין', 'לוסנטיס' ו'אייליה' ותרופה בשם 'ביאובו' שנכון לקיץ 2021 אומנם נרשמה בישראל אך עדיין אינה משווקת.
לצד הזרקות תוך עיניות, שנחשבות כיום לאמצעי המועיל ביותר לעיכוב הידרדרות הראייה בניוון מקולרי רטוב, נדרשים לעתים טיפולים נוספים, לרבות טיפול פוטודינאמי המבוצע באמצעות לייזר לסגירת כלי הדם הפתולוגים ומניעת הפרשות של נוזלים ודם מתוכם וטיפולי פוטוקואגולציה לאיטום בלייזר של כלי דם חריגים שהתפתחו מתחת למקולה.
לכל המידע על הטיפול בניוון מקולרי
החיים עם ניוון מקולרי גילי
מטופלים עם ניוון מקולרי גילי, בהיותה מחלה פרוגרסיבית שפוגעת בהדרגה בראייה, נדרשים לאתגרים רבים, ומומלץ שיכירו את המגבלות שכרוכות במחלה ואת הזכויות הרפואיות והסוציאליות שהם עשויים להיות זכאים להן, אשר ביכולתן להקל בהתמודדות.
היענות לטיפולים
אחד ההיבטים החשובים בחייהם של אנשים עם ניוון מקולרי גילי בשלב הרטוב הוא בהיענות לטיפולי ההזרקות התוך עיניות בהתאם לתדירות שנקבעת על ידי רופא העיניים, וזאת בהסתמך על בדיקות ה-OCT ובדיקות הדמיה אופטית נוספות.
"מטופלים לעתים מרגישים טוב יותר עם הזמן ולכן נוטים לדחות את ההזרקות, אך יש לבצען במועד כדי שיוסיפו להועיל", מדגישה פרופ' לבנשטיין. תופעה זו, לפי סקירה בינלאומית שכללה חוקרים מישראל ופורסמה בפברואר 2021 בכתב העת Ophthalmology – היא די רווחת ומתרחשת בקרב 32% עד 95% מהמטופלים.
בימים אלה מפותחת במרכז הרפואי תל אביב ע"ש סוראסקי (איכילוב) אפליקציה חדשה בשם eyeLand, המאפשרת לרכז את כלל המידע אודות ההזרקות התוך עיניות למטופלים עם מחלות עיניים שונות הדורשות טיפולים בהזרקות כמו ניוון מקולרי רטוב, וזאת באופן שתורם למניעת טעויות במתן הזריקות ומשפר את איכות הטיפול שניתן למניעת עיוורון. "חולים רבים לא זוכרים מתי קיבלו זריקה תוך עינית, ובאיזה עין, ואיזו זריקה קיבלו, כי ההזרקות ניתנות גם בבתי חולים וגם בקהילה, והאפליקציה מסייעת לעשות סדר ולמנוע בלבולים".
התאמות בחיי היומיום
ניוון מקולרי גילי פוגע בראייה באופן הדורש עם הזמן התאמות שונות באורח החיים. לעתים כשהראייה המרכזית יורדת, חשוב להתאים את הסביבה הביתית למצב החדש על ידי סילוק חפצים שעלולים להוביל לתאונות ונפילות, להשתמש בניגודיות – למשל להציב חפצים כהים למול קיר לבן/ בהיר כדי שיראה טוב יותר ולצבוע מתגי תאורה ומתאמי חשמל שמורכבים על קירות לבנים בצבע שחור/ כהה.
התאמות נוספות נדרשות לעתים בקריאה, למשל במעבר לקריאת ספרים ועיתונים עם אותיות גדולות יותר והגדלת הסימנים המוצגים על מסך המחשב. כמו כן – לעתים נדרשת התאמה של שעונים גדולים יותר בבית, כדי שניתן יהיה לדעת מה השעה בקלות, ושמירת מטבעות שונים בארנקים נפרדים כדי שניתן יהיה להבחין בניהם.
ניתן להיוועץ במטפלים שונים שעשויים לסייע בביצוע ההתאמות הנדרשות כדי לאפשר אורח חיים תקין ככל האפשר תחת מגבלות הראייה החדשות שמלוות את המחלה.
אביזרי עזר
ניתן לשקול שימוש באביזרי עזר שונים שביכולתם לסייע לאנשים עם ניוון מקולרי גילי לשפר את תפקודי הראייה במשימות היומיום, למשל שימוש בזכוכית מגדלת ובאביזרים אלקטרוניים שמאפשרים הגדלת אותיות (למשל ב'קינדל') ושימוש במשקפיים טלסקופיות ואף במשקפיים אלקטרוניות שנכנסות בשנים האחרונות לשוק, בהתאם לחומרת הפגיעה בעיניים.
תמיכה נפשית
על רקע האתגרים של ניוון מקולרי גילי והנטייה בקרב המאובחנים במחלה לפתח מצוקות נפשיות – במקרים רבים מומלץ על תמיכה נפשית וחברתית, לרבות באמצעות בני משפחה, חברים ומכרים ואף אנשי מקצוע שביכולתם להקל בהתמודדות.
במחלקה לעבודה סוציאלית באוניברסיטת בן גוריון בנגב פועל בשנים האחרונות פרויקט מיוחד (NPV) במסגרתו מסייעים סטודנטים למטופלים מבוגרים מקבוצות מוחלשות בחברה עם הפרעות ראייה, לרבות ניוון מקולרי גילי, כדי לספק תמיכה ולסייע בהתמודדות עם המחלה ואתגריה.
עוד דרכים לסייע לבני משפחה עם ניוון מקולרי גילי>
פרופ' ענת לבנשטיין היא מנהלת מערך העיניים במרכז הרפואי תל אביב ע"ש סוראסקי (איכילוב) והמשנה לדיקן הפקולטה לרפואה באוניברסיטת תל אביב
עדכון אחרון: ספטמבר 2021

