נשימה
מנהלי קהילה

מחלת ריאות חסימתית כרונית COPD – מה שצריך לדעת
מהי מחלת ריאה חסימתית כרונית? מהם תמרורי האזהרה הראשונים? לאלו סיבוכים COPD עלולה להוביל? איך מתבצע תהליך האבחון? ומה הטיפולים המקובלים? מדריך
מחלת ריאות חסימתית כרונית COPD (קיצור של Chronic Obstructive Pulmonary Disease), הקרויה בעברית גם 'חסמת הריאה', היא מחלה כרונית דלקתית ופרוגרסיבית (מתקדמת) של הריאות שמובילה עם הזמן לחסימה בזרימת האוויר מהריאות, ומאופיינת בקשיי נשימה, שיעול, הפרשת ליחה וצפצופים/שריקות בנשימה.
חסמת הריאה מתפתחת לרוב על רקע חשיפה מתמשכת לחלקיקי אוויר קטנים שחודרים לקנה הנשימה ו"ברוב המכריע של המקרים על רקע חשיפה לעשן סיגריות", מסביר פרופ' מרדכי קרמר, מנהל המערך למחלות ריאה בבית החולים בילינסון מקבוצת הכללית.
COPD היא למעשה מונח גג רפואי שכולל מספר אבחנות אפשריות, לרבות אמפיזמה המתבטאת בהרס דפנות נאדיות הריאה; ברונכיטיס כרונית שמתאפיינת בדלקת בסמפונות; COPD גנטית; ותסמונת שמשולבת עם אסתמה כרונית קשה.
חסמת הריאה קשורה לסיכון מוגבר למחלות שונות, לרבות סרטן הריאות ומחלות לב וכלי דם – ובכללן התקפי לב ודימום תוך מוחי, ובארגון הבריאות העולמי (WHO) היא מוגדרת כמחלה מסכנת חיים.
למרות שמחלת ריאות חסימתית כרונית מתקדמת בהדרגה עם הזמן, תסמיניה ניתנים לשליטה, ותחת טיפול הולם רוב החולים יוכלו לשמור על איכות חיים טובה ולהפחית את הסיכון לסיבוכים בתפקודי הנשימה ולמחלות הנלוות.
השכיחות של COPD
חסמת הריאות היא מחלה שכיחה ביותר. לפי הערכות חוקרים, במדינות המערב כ-8% מהבוגרים מעל גיל 40 מפתחים את חסמת הריאות ובישראל יש אומדנים דומים של האיגוד הישראלי לרפואת הריאות.
בקרב מעשנים המחלה שכיחה במיוחד. בקרב בוגרים מעל גיל 40 שמעשנים סיגריות עם עשר שנות קופסה נאמדים שיעורי התחלואה ב-15% עד 30%, וככל שמשך העישון ארוך יותר – כך הסיכון להתפתחות המחלה גדל, ובפועל אחד מכל ארבעה מעשנים צפוי לפתח במהלך חייו COPD.
מחקר ממכון קרולינסקה בשבדיה שפורסם בפברואר 2003 בכתב העת Respiratory Medicine העלה כי בקרב מבוגרים בשנות השבעים לחייהם – עד מחצית מהמעשנים מפתחים חסמת ריאות.
בישראל, במסגרת סקר שנערך על ידי חוקרים מהמרכז הרפואי "אסף הרופא" בקרב 1,150 מעשנים בוגרים בגילי 75-45, שממצאיו פורסמו בנובמבר 2007 בכתב העת IMAJ של ההסתדרות הרפואית, נמצא בבדיקות ספירומטריה יזומות לתפקודי הריאות כי 22% מהמעשנים סובלים מחסמת הריאות לפי הגדרתה הרפואית, למרות שלפני ביצוע המחקר רק 4% מהנבדקים אובחנו כחולים.
במחקר שפורסם ביוני 2001 בכתב העת IMAJ נמצא על סמך הערכת רופאים ראשוניים בקופת חולים כללית הגדולה במדינה, כי 0.8% מהאוכלוסייה מעל גיל 20 מאובחנים עם COPD.
סקר עדכני יותר שנערך במרכז הרפואי שערי צדק בשנים 2016-2014, אשר כלל 719 נבדקים מעשני סיגריות שמילאו שאלון ועברו בדיקת תפקודי ריאות, העלה כי מעל גיל 35 מאובחנים 21% עם חסמת הריאות, מהם 3% עם חסמת ריאות קשה. שיעורי התחלואה התפלגו עם עלייה בהתאם לגיל המעשנים – 7% מהחולים היו מעשנים עד גיל 35; 7% בגילי 45-35, 15% בגילי 55-46, 34% בגילי 65-56 ו-40% בגילי 66 ומעלה. מתוך 127 מאובחנים עם המחלה, הרוב (81%) לא אובחנו במחלה קודם לכן, וכחמישית (19%) לא קיבלו אבחנה קודמת במחלת ריאות כרונית כלשהי לפני השתתפותם במחקר.
בישראל, לפי דו"ח סיבות המוות המובילות לשנים 2017-2000, מחלת ריאות חסימתית כרונית היא הסיבה השמינית בשכיחותה לתמותה.
התסמינים של COPD
התסמינים של מחלת ריאות חסימתית כרונית לרוב מופיעים בהדרגה, ככל שהמחלה מתקדמת, ובעיקר על רקע המשך חשיפה לעשן סיגריות ו/או חלקיקי אוויר מזהמים אחרים שחודרים את קנה הנשימה.
תסמינים של המחלה עשויים לכלול:
- קוצר נשימה – דיספנאה, בעיקר במהלך פעילות גופנית
- צפצופים/ שריקות במהלך הנשימה
- לחצים בחזה
- שיעול כרוני שעשוי להיות יבש או להוביל להצטברות ליחה (כיח) שקופה/ לבנה/ צהובה או ירוקה
- חשיפה מוגברת לזיהומים תכופים בדרכי הנשימה שעשויים להתבטא בחום גבוה
- חוסר אנרגיה ועייפות
- כיחלון (ציאנוזיס) – גוון כחלחל של העור ורקמות ריריות בעיקר בשפתיים ובציפורניים
- קצב לב מואץ
- קשיי ריכוז וזיכרון
- ירידה בלתי רצונית במשקל – בעיקר בשלבים המתקדמים
- נפיחות ברגליים, בברכיים ובכפות הרגליים
אנשים עם COPD נוטים לדפוסים של התלקחויות והפוגות, כשבמהלך התלקחות התסמינים מחמירים לפרק זמן שנמשך לרוב מספר ימים.
סוגים של COPD
מחלת ריאות חסימתית כרונית מהווה כאמור שם גג למגוון מצבים שמתבטאים בחסימה בזרימת האוויר מהריאות. הסיבוכים בתפקודי הריאות שנכללים בהגדרה של COPD כוללים:
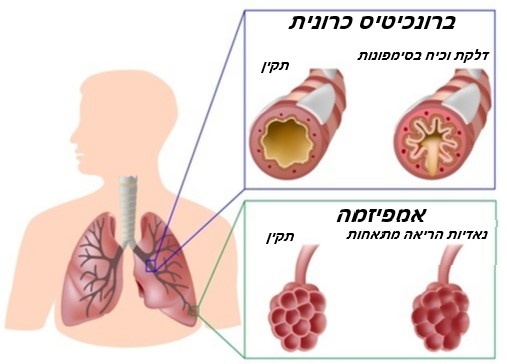
אמפיזמה (נפחת הריאות)
אמפיזמה (Emphysema) ובעברית 'נפחת הריאות' מאובחנת כשמתפתח הרס של הקירות הדקים והגמישים של שקיקי נאדיות הריאה, וכשקירות אלה קורסים – הם לרוב מתאחים לכדי שק אחד גדול, מה שפוגע ביכולת לספוג חמצן לזרם הדם. בנוסף, חלק מהאוויר נכלא בשקים אלה ולא יוצא החוצה, מה שמוביל לתחושה של קוצר נשימה.
ברונכיטיס כרונית
ברונכיטיס כרונית (Chronic Bronchitis) מבטאת מצב של התפתחות דלקת בסמפונות שגורמת להיצרותן ולהיווצרות כיח בריאות שיכול בהמשך עוד יותר להצר ולחסום את צינוריות הריאה. מטופלים שמפתחים מצב זה נוטים להשתעל באופן כרוני בניסיון לנקות את דרכי האוויר החסומות.
המצב מוגדר ככרוני כשהוא קיים במשך שלושה חודשים לפחות לשנה ובמשך שנתיים ברציפות.
(איור: shutterstock)
COPD גנטית
COPD גנטית היא כינוי עממי למחלת ריאות רצסיבית שעוברת בתורשה, הנגרמת על רקע שינויים בגן SERPINA1 שממוקם בכרומוזום 14, ומתבטאת בפגיעה מלאה או חלקית באנזים 'אלפא 1' A1AT (קיצור של Alpha-1 AntiTrypsin) שלעתים נכתב AAt – אנזים שנוצר בכבד ונע דרך הדם לריאות במטרה לשמור על תפקודן ומגן מפני הרס ריאתי.
מדובר במחלה נדירה ששכיחותה משתנה בין אוכלוסיות שונות, והיא תוקפת אחד לכל 1,500 עד 3,500 אנשים ממוצא אירופי, ומובילה להתפתחות קוצר נשימה ו-COPD בגיל צעיר, לרוב בין גיל 20 ל-50, וכן לשורה של מחלות נוספות, לרבות מחלת כבד, מחלת עור מסוג פניקוליטיס (לימפומה תת עורית) ודלקתיות בכלי הדם (וסקוליטיס).
תסמונות חופפות לאסתמה
אסתמה וחסמת ריאות מהוות שתי מחלות כרוניות של דרכי הנשימה התחתונות השכיחות באוכלוסייה שמתבטאות בחסימת אוויר, כאשר באסתמה ההתקפים שמתבטאים בחסימת הריאות זמניים והפיכים על רקע טיפול במרחיבי סמפונות, ואילו חסמת הריאות היא מחלה כרונית ומתקדמת שאיננה הפיכה.
עם זאת, מאחר ושתי המחלות כוללות תהליכים דלקתיים בדרכי הנשימה, קיימת לעתים חפיפה באבחונן, שבאה לידי ביטוי בתסמונת ACOS (קיצור של Asthma-COPD Overlap Syndrome) שמשמעותה 'תסמונת חופפת לאסתמה וחסמת ריאות', המתבטאת בצירוף תסמינים של שתי המחלות, כשחסימת הריאות מלווה בהתקפי קוצר נשימה כרוניים בעיקר במאמץ שאינם הפיכים במלואם, בדומה ל-COPD, אולם התקפים אלה משתנים באופיים (וריאביליים) מיום ליום, בדומה לאסתמה.
יש בספרות הרפואית מאמרים שמשייכים גם אסתמה רפרקטורית (Refractory Asthma), דהיינו אסתמה עיקשת שעמידה לטיפול תרופתי – לקבוצת התסמונות החופפות של COPD ואסתמה, אולם אין עדיין הסכמה בנושא.
סיבות ל-COPD
בהיבט הביולוגי, האוויר שחודר לגוף האדם בנשימה נע כלפי מטה דרך קנה הנשימה לשתי אונות הריאות דרך שני צינורות המכונים 'ברונכוסים': סמפונה שמאלית ראשית וסמפונה ימנית ראשית, ובתוך הריאות מסתעפים צינורות אלה לסמפונות רבות וקטנות המכונות 'ברונכיאולים' שבקצותיהם נאדיות הריאה.
דפנות הנאדיות מלאות בנימי דם קטנים, ודרכן נקלט החמצן מהאוויר וחודר לזרם הדם, ובאותו הזמן נפלט מהן חזרה לברונכיאולים פחמן דו חמצני שננשף החוצה מהגוף.
(צילום: shutterstock)
הריאות נסמכות על הגמישות הטבעית של צינוריות הריאה והנאדיות כדי לפלוט אוויר החוצה מהגוף. במחלת ריאות חסימתית כרונית מאבדות הריאות מגמישותן ומתרחבות, מה שגורם לחלק מהאוויר להיכלא בתוך הריאות בנשיפה.
גורמי סיכון ל-COPD
עישון
גורם הסיכון שנקשר באופן הברור ביותר להתפתחות חסמת הריאות הוא עישון סיגריות וכן חשיפה לעישון פסיבי ואף עישון מיד שלישית נקשרו למחלה במחקרים שונים, וכך גם עישון סיגרים ומקטרות.
מטה אנליזה מבריטניה שפורסמה ביולי 2011 בכתב העת BMC Pulmonary Medicine קבעה כי עישון בשלב כלשהו בחיים מעלה פי 2.89 את הסיכון ל-COPD, עישון בהווה מעלה פי 3.51 את הסיכון למחלה, ועישון בעבר מעלה פי 2.35 את הסיכון להתפתחותה. מטה אנליזה מגרמניה שפורסמה בדצמבר 2015 בכתב העת BMC Public Health מצאה כי עישון פסיבי מעלה ב-66% את הסיכון לחסמת הריאות.
ואולם, למרות הקשרים הברורים בין עישון ל-COPD, רק מיעוט מהמעשנים מעל גיל 18 – אחד מארבעה ועד מחצית מהמעשנים בגילים מבוגרים במיוחד – נוטה לפתח את המחלה, ואף מקרב חולי COPD – כשליש אינם מעשני סיגריות.
מספר מחקרים בשנים האחרונות מנסים להתחקות אחר מנגנונים נוספים שעשויים להוביל להתפתחות חסמת ריאות מלבד עישון וחשיפה לזיהום אוויר, ולפי סקירה בתחום מאפריל 2018 – אף יתכן כי קיימת פתו-פיזיולוגיה שונה למחלה שמתפתחת בקרב לא מעשנים – כלומר הסבר ביולוגי אחר להתפתחותה, שאולי אף מוביל לכך שמדובר בתופעה רפואית שונה.
גם עישון קנביס וקנביס רפואי עשוי בכמויות גבוהות להוביל להתפתחות COPD. מחקר שפורסם באפריל 2009 בכתב העת CMAJ של ההסתדרות הרפואית הקנדית, העלה כי עישון קבוע של מריחואנה מעורבבת בטבק מעלה פי 2.9 את הסיכון למחלה. לדברי פרופ' קרמר, "הנזק מסיגריה יותר גדול, כי עשן הסיגריה מוחזק לרוב בתוך דרכי האוויר בריאות לזמן רב, אך גם קנביס יכול לגרום ל-COPD, ואינו מומלץ כלל לחולי COPD – לא בעישון ולא באידוי".
זיהום אוויר
בדומה לחשיפה לחלקיקים רעילים בסיגריה שמובילה לנזק ריאתי ולחסמת ריאות, גם חשיפה מתמדת לחלקיקי אוויר מזוהמים נשימים – כלומר כאלו שגודלם חודר את קנה הנשימה – עשויה להוביל להתפתחות המחלה, לרוב חלקיקים בקוטר של עד 10 מיקרומטר (PM10).
בהקשר זה, עבודות מצביעות על סיכון מוגבר להתפתחות COPD בקרב אנשים שנחשפים לאוויר מזוהם במקום העבודה או באזור המגורים – לרבות לחלקיקי גזים כימיים, קיטור, אבק הבית, סיליקה (המצוי גם בגירים שהיו בעבר בשימוש בבתי ספר) וחלקיקי אסבסט.
מחקר שנערך בדנמרק עוד בשנת 2010 מצא קשר בין מגורים באזורים החשופים לזיהום אוויר חמור לעלייה בסיכון לחסמת הריאה. מחקר בריטי נרחב שבחן חשיפות לזיהום אוויר בקרב 303,887 תושבי המדינה ופורסם ביולי 2019 בכתב העת European Respiratory Journal העלה כי חשיפה לחלקיקי אוויר מזוהמים קטנים במיוחד בקוטר של עד 2.5 מיקרומטר מעלה ב-52% את הסיכון ל-COPD וחשיפה לחנקן דו חמצני (SO2) – מזהם שנוצר בתהליכי בערה – מעלה ב-12% את הסיכון למחלה.
לפי דו"ח רישום המחלות התעסוקתיות בישראל של משרד הבריאות לשנת 2017, COPD הייתה המחלה התעסוקתית הנשימתית השכיחה ביותר (48 חולים מתוך 103 חולים במחלו תעסוקתיות נשימתיות). ככלל, מחלות תעסוקתיות הקשורות בפגיעה בנשימה הן השניות בשכיחותן לאחר מחלות הקשורות בפגיעה במערכת השמע. בין החומרים שדווחו כגורמים למחלות אלה נכללים חשיפה למזהמים שונים, ובייחוד סיליקה ואסבסט.
גנטיקה
מעבר למחלת ה-COPD הגנטית הקשורה כאמור לשינויים בגן SERPINA1 ובפעילות האנזים A1AT, סקירת מחקרים מסין שפורסמה במאי 2017 בכתב העת הבינלאומי ל-COPD הצביעה בין השאר על שינויים בגן ADAM33 שמגדילים את הסיכון להתפתחות חסמת הריאות. כמו כן זוהו שינויים בגנים MMP-1 ו-MMP-12 שמגנים מפני התפתחות COPD, גם בקרב מעשני סיגריות.
מבנה הריאות
מחקרים חדשים מצביעים על מבנה הריאות כגורם אפשרי נוסף שעשוי להסביר חסמת ריאות, לרבות בקרב מעשנים.
מחקר אמריקאי שפורסם ביוני 2020 בכתב העת JAMA מצא כי אחד הגורמים האפשריים למחלה הוא דיסנפסיה – מצב שבו יש חוסר התאמה בין מבנה הריאות הכולל לצינורות ריאה קטנים מדי שממוקמים בו. ההערכות כי מצב זה מתפתח בגילי הילדות, כשצינורות הריאות מתפתחים באיטיות רבה יותר מהריאה בכללותה. המחקר העלה כי דיסנפסיה מעלה עד פי שמונה את הסיכון לפתח חסמת ריאות.
התלקחויות של COPD
מחלת ריאות חסימתית כרונית מאופיינת בתקופות של התלקחויות והפוגות. התלקחויות עשויות להתרחש על רקע טריגר חיצוני, לרבות חדירת זיהום אוויר לדרכי הנשימה או גורם אחר שמוביל לדלקתיות. התלקחויות לרוב באות לידי ביטוי בהחמרת השיעול, קוצר נשימה ושינויים בצבע הליחה.
ההתלקחויות עשויות להיות קלות (Mild), ולהתבטא בתחושות קלות של קוצר נשימה והתנשפויות אך ללא שיעול מעבר לרגיל, ובמקרים אלה ניתן להשתמש במשאף; בהתלקחויות מתונות (Moderate) המשאף אינו מסייע או שחלה הרעה במצב השיעול, ובמקרה זה יש לפנות לרופא; ובהתלקחויות חמורות (Severe) חלה החמרה למרות הטיפול התרופתי או שמתפתח חום גבוה, ובמקרים אלה יש לפנות למוקד רפואי/ לחדר מיון.
מספר גורמים נקשרו לעלייה בסיכון להתלקחויות בקרב מאובחנים בחסמת הריאה:
- חשיפה לזיהום אוויר חמור, לרבות בימים שבהם מדווח בתחזית מזג האוויר כי רמות הזיהום באוויר גבוהות
- עישון סיגריה או סיגר
- חשיפה לריח חריף כלשהו, לרבות ריח בושם
- חשיפה לאוויר חם, קר או לח. מחקר אמריקאי שפורסם ב-2014 מצא כי אקלים חם עשוי להחמיר תסמיני COPD ולעורר התלקחויות
- חומרים מעוררי אלרגיות, כגון אבקנים או אבק (קרדית אבק הבית)
אחד האתגרים המשמעותיים בטיפול בחסמת הריאה הוא במניעת התלקחויות וזיהויין בשלבים הראשונים – כדי להציע טיפול מהיר למניעת החמרה קשה והתפתחות סיבוכי המחלה ומחלות נלוות.
עוד על גורמי הסיכון להתלקחויות ומניעת התלקחויות של COPD
מחלות שעלולות להתלוות ל-COPD
חסמת ריאות עשויה להוביל לסיבוכים שונים שעלולים לפגוע קשה בחיי החולים – רפואית ונפשית ואף לקצר את תוחלת החיים. בין המחלות הנלוות לחסמת הריאה:
זיהומים בדרכי הנשימה
אנשים עם COPD נמצאים בסיכון מוגבר לסבול מזיהומים בדרכי הנשימה, לרבות הידבקות בנגיף השפעת ונגיפים דמויי שפעת ונגיפים הגורמים לדלקת ריאות. מסיבה זו, למאובחנים ב-COPD חשוב מדי שנה להתחסן מפני שפעת לקראת עונת החורף.
זיהומים אף עלולים לעורר התלקחויות של חסמת הריאה. מחקרים חדשים מצביעים על כך שחולי COPD גם מצויים בסיכון להידבקות בנגיף הקורונה (COVID-19) ובמידה ונדבקו – הם בסיכון לפתח מחלה קשה. מחקר בניו יורק שבחן 5700 מאושפזים וממצאיו פורסמו באפריל 2020 בכתב העת JAMA העלה כי 5.4% היו חולים ב-COPD, ובמחקר בריטי שבו 20,133 מאושפזי קורונה – השיעורים היו אף גבוהים יותר וכחמישית (19%) תועדו עם המחלה.
מחלות לב וכלי דם
מחקרים רבים מצביעים על קשר בין COPD להתפתחות מחלות לב וכלי דם, לרבות התקפי לב ואף דום לב ושבץ מוחי – ו"לפי הערכות מדובר בקשר עקיף על רקע חשיפה לעישון סיגריות המשותפת לשתי המחלות", מסביר פרופ' קרמר.
מחקר מבלגיה שמבוסס על נתוני 13,471 נבדקים ופורסם ב-2015 העלה כי COPD מגדילה בלמעלה מפי 2 את הסיכון למוות לבבי פתאומי, ובקרב חולים עם התלקחויות תכופות הסיכון לדום לב היה גבוה פי 3.58. מטה אנליזה מקוריאה שפורסמה בשנת 2018 העלתה כי חסמת הריאה מעלה ב-30% את הסיכון לשבץ מוחי. מטה אנליזה מקנדה, שפורסמה באוגוסט 2015 בכתב העת Lancet Respiratory Medicine העלתה כי COPD מעלה את הסיכון לתחלואה קרדיו ואסקולארית פי 2.46 בהשוואה לאוכלוסייה הכללית.
סרטן הריאות
למאובחנים ב-COPD סיכון מוגבר לפתח סרטן הריאות, וגם במקרה זה מדובר בקשר עקיף על רקע גורם סיכון משותף – עישון סיגריות.
מטה אנליזה מסין שפורסמה בספטמבר 2017 בכתב העת Oncotarget מעלה כי במעקב של חמש שנים, חסמת הריאה מעלה פי 2.06 את הסיכון לסרטן הריאות, והסיכון גדל ככל שהמחלה חמורה יותר: מחלה קלה מעלה ב-46% את הסיכון לסרטן הריאות, מחלה מתונה פי 2.05 ואילו מחלה קשה המלווה בהתלקחויות רבות מעלה פי 2.44 את הסיכון לסרטן הריאות.
יתר לחץ דם ריאתי
חסמת הריאות מעלה את הסיכון להתפתחות יתר לחץ דם בעורקים שמספקים דם לריאות – מה שמכונה 'יתר לחץ דם ריאתי', מצב שעלול להוביל בהמשך להיחלשות שריר הלב ואי ספיקת לב ימנית, וההערכות כי 10% עד 30% מחולי COPD בעוצמה מתונה עד קשה סובלים מיתר לחץ דם ריאתי.
דיכאון
חסמת ריאות מעלה את הסיכון למצוקה נפשית, לרבות התפתחות דיכאון אשר ממנו סובלים לפי מחקרים עד 40% מחולי COPD.
הפרעות בתפקוד המוחי-קוגניטיבי
מספר עבודות מצביעות על כך שחסמת הריאה עלולה להוביל לפגיעה בכלי הדם הקטנים במוח ולדימומים תוך מוחיים בהיקפים מצומצמים, אך עם השפעה אפשרית על תפקודים מוחיים-קוגניטיביים.
מחקר משנת 2013 זיהה דימומים זעירים במוח בקרב חולי COPD תוך שימוש בהדמיות MRI – ממצא שמצביע על סיכון מוגבר לליקויים תפקודיים שונים. ומחקר נוסף מאותה השנה מארה"ב, שבוצע במרכז הרפואי מאיו קליניק במינסוטה, מצא קשר בין COPD לבין התפתחות הפרעות זיכרון – כשהסיכון לכך גדל ככל שהמחלה חמורה יותר.
מניעת COPD
מאחר ורוב המאובחנים ב-COPD הם מעשני סיגריות ועבודות רבות הוכיחו קשר חד משמעי בין עישון לבין המחלה – הרי שגמילה מעישון והימנעות מחשיפה לעישון פסיבי מהווים את האמצעים היעילים ביותר למניעת חסמת ריאות.
מחקרים אמנם מצביעים על כך שכל מי שנחשף לעשן הסיגריות – כולל מעשנים בעבר שנגמלו – עדיין מצוי בסיכון מוגבר ל-COPD שאינו נעלם לחלוטין, אולם לאחר הגמילה ככל הנראה הסיכון למחלה יורד משמעותית.
מחקר אמריקאי נרחב שפורסם בגיליון ינואר 2020 של כתב העת Lancet Respiratory Medicine ונסמך על 70,228 בדיקות לתפקודי ריאות של 25,352 מטופלים, העלה כי בעוד שמעשנים בהווה חשופים לירידה ממוצעת של 9.21 מ"ל בשנה בתפקודי הריאות (מדד FEV1) יותר מאשר לא מעשנים, הרי שמעשנים בעבר חשופים אף הם לירידה ממוצעת של 1.82 מ"ל בשנה בתפקודי הריאות יותר מלא מעשנים, כ-20% מהיקף הנזק לריאות של מעשנים בהווה, ועל כן גם הם מצויים בסיכון מוגבר ל-COPD.
הצעדים למניעת חסמת הריאה וסיבוכיה כוללים אם כן:
- גמילה מעישון
- צמצום החשיפה לאוויר מזוהם ולאבק
- קבלת חיסון עונתי נגד שפעת שמפחית את הסיכון לזיהומים
- פניה לעזרה נפשית כדי למנוע דיכאון
אבחון של COPD ושל התלקחויות המחלה
מחלת ריאות חסימתית כרונית במקרים רבים לא מאובחנת בשלביה הראשונים, ולכן במקרים רבים האבחנה מבוצעת רק כשהמחלה כבר התקדמה משמעותית.
מחקר בריטי שממצאיו פורסמו באפריל 2014 בכתב העת Lancet Respiratory Medicine העלה כי מקרב 38,859 חולים במדינה, ב-85% מהמקרים פוספסו הזדמנויות לאבחון COPD בחמש השנים שקדמו לאבחון המחלה בפועל.
כדי לאבחן את חסמת הריאה נדרש הרופא לבדיקה פיזית הכוללת בחינת תסמינים והיסטוריה משפחתית של תחלואה, חשיפה לאוויר מזוהם במקום העבודה ובמקום המגורים ובעיקר – סטטוס עישון סיגריות.
בדיקות שנלוות לעתים לתהליך האבחנה כוללות:
בדיקות תפקודי נשימה (ספירומטריה ואחרות)
בדיקות אלה מודדות את כמות האוויר שאנו שואפים לריאות ונושפים מהריאות והאם הריאות מספקות די חמצן למחזור הדם.
בבדיקה השכיחה ביותר – 'ספירומטריה' – המטופל נושף לצינורית המחוברת למכשיר אשר מודד את כמות האוויר שהריאות יכולות להחזיק וכמה מהר האוויר ננשף החוצה מהריאות.
בדיקות נוספות לתפקודי הנשימה כוללות מדידה של נפח הריאות שמאפשרת לאבחן ריאות נפוחות במצב של אמפיזמה; 'בדיקת דיפוזיה' המודדת את כושר תחלופת הגזים בריאות ומעבר חמצן לדם; בדיקת הליכה לשש דקות המודדת את יכולת ההליכה למטופלים שסובלים מקוצר נשימה; ובדיקת אוקסימטר למדידת רמת החמצן הרווי בדם, אשר נדרשת לרוב בשלבים של מחלה מתקדמת שבהם ערכים אלה מציגים ירידה.
רנטגן
צילום רנטגן מסייע לאבחן ריאות נפוחות ואמפיזמה, וכן עשוי לשלול מחלות ריאה נוספות ואי ספיקת לב
סי.טי
הדמיית סי.טי של הריאות מסייעת באבחון חללי הריאה במצבים של אמפיזמה ותורמת לדיון האם כדאי להמליץ למטופל על ניתוח (ראו פירוט בהמשך). הדמיית סי.טי גם משמשת כבדיקת סקר לאבחון סרטן הריאות.
בדיקת גזים בדם עורקי
בדיקה זו הקרויה ABG (קיצור של Arterial Blood Gas analysis) מודדת את הלחץ החלקי של החמצן (PO2) והפחמן הדו חמצני (PCO2) וכן את רווי ההמוגלובין, מידת חומציות הדם העורקי ורמת סודיום ביקארבונאט בדם (HCO3) – ועושה זאת באופן חודרני דרך העורק, והשימוש בה כיום אינו נפוץ.
בדיקות דם
בדיקות דם מאפשרות לאבחן מצבים של מחלת COPD גנטית (המלווה בפגיעה בתפקוד האנזים A1AT), ומיועדת בעיקר לצעירים שמפתחים את המחלה, כשקיים חשש לרקע גנטי.
במקרה של התלקחות חמורה של חסמת הריאה מקובל לבצע סדרת בדיקות אבחנתיות. בדיקות לתפקודי נשימה לרבות ספירומטריה אינן מסייעות לאבחן התלקחות, מאחר ואמינותן יורדת במצבים של החמרה נשימתית.
בין הבדיקות השכיחות לאבחון התלקחויות נכללים:
בדיקה לרמת ריווי החמצן בדם
בדיקה לרמת ריווי החמצן בדם שמסייעת לקבוע האם המטופל נדרש לטיפול בחמצן. יש לזכור כי ירידה בערכי ריווי חמצן אצל חולי COPD שתלויים בשגרה בחמצן – אינה מעידה בהכרח על התלקחות, ומאידך – ישנם מצבי התלקחות של COPD שכלל אינם מלווים בשינויים בערכי ריווי החמצן בדם.
צילום רנטגן חזה
צילום רנטגן חזה מסייע לאבחן סיבות להידרדרות נשימתית, לרבות דלקת ריאות, גודש ריאתי או מצב של 'חזה אוויר'.
בדיקות דם
בדיקות דם עשויות להעיד על חריגות בספירת דם, שקיעת דם ורמות חלבון ה-CRP המעיד על דלקתיות מוגברת, אולם יש לציין כי מדובר בבדיקות כלליות שאינן חייבות תוצאה חריגה בכל מקרה של התלקחות. ככלל, אין כיום בדיקת דם ספציפית לאיתור התלקחות של COPD.
יומן התלקחות
בשנים האחרונות גובר במקביל לבדיקות השונות גם השימוש ב'יומן התלקחות' – ניהול יומן שבו מתעד המטופל מצבים של החמרה נשימתית ותחושות קוצר נשימה במטרה לסייע בזיהוי התלקחויות.
הטיפולים ב-COPD
רוב האנשים עם מחלת ריאות חסימתית כרונית סובלים מהביטוי המתון של המחלה, ובמקרים אלה אין צורך בטיפול רב מעבר להקפדה על אורח חיים בריא וגמילה מעישון. תחת טיפול יעיל ניתן לשלוט על רוב התסמינים ולשמר איכות חיים טובה וכן להקטין משמעותית את הסיכון לסיבוכים ומחלות נלוות.
אורח חיים בריא וגמילה מעישון
ככל מחלה כרונית, גם במחלת ריאות חסימתית כרונית יש חשיבות רבה לאימוץ אורח חיים בריא הכולל תזונה בריאה, הימנעות ממשקל עודף והשמנה ופעילות גופנית סדירה – ולצד אלה, הרכיב הטיפולי המשמעותי ביותר הוא גמילה מעישון אצל חולים מעשני סיגריות.
מחקרים מעלים כי גמילה מעישון עשויה להקל על התסמינים הנשימתיים של המחלה, להאט את קצב התקדמותה ולמנוע החמרה והתפתחות סיבוכים.
לכל מה שצריך לדעת על גמילה מעישון
תרופות ל-COPD
מגוון של תרופות משמשות לטיפול בחסמת הריאה. חלק מהתרופות משמשות לטיפול קבוע למניעת התלקחויות וחלקן משמשות לטיפול קצר טווח במצבים של התלקחויות, ואינן מיועדות לשימוש רציף ארוך טווח.
מרחיבי סמפונות
תרופות להרחבת סמפונות ובלעז 'ברונכודילטורים' הן קבוצת תרופות בשימוש נרחב כיום לטיפול ב-COPD הניתנות באמצעות משאפים ומשפיעת על הרפיית השרירים סביב דרכי האוויר. השימוש במשאפים המכילים מרחיבי סמפונות מוביל להתרחבות נתיבי האוויר בריאות ומסייע להקל על תסמיני המחלה, לרבות שיעול וקוצר נשימה. מעבר לכך, מחקרים רומזים כי תרופות אלה גם מאטות את הירידה בתפקודי הריאות בקרב החולים עם השנים.
ניתן לסווג מרחיבי סמפונות בהתאם למשך פעולתם, מנגנון הפעולה וצורת המתן. ישנם מרחיבי סמפונות שמשפיעים על הרחבת הסמפונות לטווח הקצר ומיועדים למצבים של קוצר נשימה להשפעה מיידית עד 6-4 שעות מנטילת המנה, וישנם מרחיבי סמפונות לטווח הארוך, שמשך השפעתם 12 עד 24 שעות מנטילת התרופה, ולרוב יותאמו לחולים משאפים משני סוגים אלה.
ישנם מרחיבי סמפונות מסוג 'אנטיכולינרגים' (אנטי-מוסקרינים) ומרחיבי סמפונות 'אגוניסטים לבטא 2' המכונים גם 'סימפטומימטיים'. המשפחות נבדלות זו מזו במנגנון הפעולה המולקולרי שלהן, אך השפעתן הקלינית דומה.
לכל אחד ממנגנוני הפעולה ישנן תרופות להרחבת סמפונות ארוכות טווח וקצרות טווח, כך יוצא שבפועל יש ארבע קבוצות מרכזיות של תרופות: תרופות בטא אגוניסטיות קצרות טווח המכונות בקיצור SABA כמו ונטולין (אלבוטרול) ובריקלין; תרופות אנטיכולינרגיות קצרות טווח המכונות בקיצור SAMA כמו אירובנט ואפוונט; תרופות בטא אגוניסטיות ארוכות טווח המכונות בקיצור LABA כמו סרבנט, פורמוטרול (פורדיל), אוקסיס ואונברז; ותרופות אנטיכולינרגיות ארוכות טווח המכונות בקיצור LAMA שהוותיקה והפופולארית שבהן היא ספיריבה ותרופות נוספות וחדשות יותר הן אינקרוז, סיברי ואקלירה. כיום יש גם משאפים המכילים חומרים פעילים משתי הקבוצות.
התאמת מרחיבי הסמפונות לכל מטופל עשויה לארוך זמן ודורשת בדיקה לתגובה למשאף והערכת הסיכון לתופעות לוואי.
סטרואידים בשאיפה
תרופות המכילות סטרואידים בשאיפה מאפשרות להפחית את הדלקתיות בנתיבי האוויר בריאות ומסייעות למניעת התלקחויות והתקפי שיעול בחסמת הריאה. תרופות אלה יעילות במיוחד לחולים שסובלים ממחלה המלווה בדפוס של התלקחויות-התקפים.
משאפים משולבים
סטרואידים סיסטמיים
למטופלים שחווים התלקחויות בעצימות מתונה עד חמורה – מותאמים לעתים טיפולים בסטרואידים סיסטמיים בכדורים או בזריקות, אולם לרוב פרקי זמן קצרים – עד חמישה ימים – כדי למנוע החמרה נוספת במחלה ותוך הימנעות מטיפול ארוך טווח שמעלה את הסיכון לתופעות לוואי וסיבוכים. ישנם חולים שנדרשים לסטרואידים לכל החיים, בזריקה אחת לחודש. הסטרואיד הסיסטמי השכיח ביותר לחולי COPD הוא פרדניזון.
מעכבי PDE4
התרופה דלירספ המכילה את החומר הפעיל רופלומילסט (Roflumilast) משתייכת לקבוצת 'מעכבי האנזים PDE4', ומיועדת בין השאר לחולי COPD בדרגה קשה המלווה בתסמינים של דלקת כרונית של הסמפונות (ברונכיט). התרופה הוכחה כמסייעת בהפחתת תדירות ההתלקחויות, אולם על רקע תופעות הלוואי, השימוש בה אינו נפוץ ברוב המרפאות.
אנטיביוטיקה
מאחר ומחלות זיהומיות של דרכי הנשימה עלולות להחמיר תסמינים של מחלת ריאות חסימתית כרונית, במצבים של התלקחויות של המחלה מותאם לעתים גם טיפול באנטיביוטיקה. מספר תרופות אטיביוטיות הוכחו גם כטיפול מונע התלקחויות במחלת ריאות חסימתית כרונית ובייחוד אנטיביוטיקה מסוג אזיתרומיצין (אזניל, זטו, זיטרומקס) הניתנת בכדורים לרוב שלוש פעמים בשבוע, לעתים לתקופות ארוכות.
טיפול בחמצן
לחולים עם מחלת ריאות חסימתית כרונית שסובלים ממחסור בחמצן בדם, לעתים נדרשת תוספת חמצן באמצעות טיפול בחמצן. הטיפול בחמצן יכול להינתן באמצעות בלוני חמצן ביתיים וצינורית אף ובאמצעות מכשירים חדשניים מסוג מחוללי חמצן ביתיים וניידים.
טיפול בחמצן הוכח כמשפר את איכות חייהם של חולים עם מחלת ריאות חסימתית כרונית והוא הטיפול היחיד למחלה שהוכח גם מחקרית כמאריך חיים.
שיקום ריאתי לחולי COPD
שיקום הריאות הינו טיפול כוללני רב תחומי המותאם למטופלים עם מחלת ריאות חסימתית כרונית, והוא כולל מספר מרכיבים, לרבות פעילות גופנית, פיזיותרפיה וגמילה מעישון.
שיקום הריאות מותאם לחולים שהתייצבו לאחר מחלה חמורה, לאחר שהושג איזון מיטבי באמצעות הטיפול התרופתי והטיפול התומך המקובל.
הנשמה בבית
לאנשים עם מחלת ריאות חסימתית כרונית חמורה במהלך אשפוז ניתן טיפול במכשירים תומכי נשימה, לרבות מכשירי הנשמה חודרניים שמתחברים לצינור הנשמה (טובוס) המוחדר דרך הפה או האף לקנה הנשימה של המטופל.
לאחר השחרור מאשפוז – ישנם מטופלים להם יומלץ על טיפול בהנשמה (ונטילציה) לא חודרנית באמצעות מכשיר ביפאפ BiPAP (קיצור של Bilevel Positive Airway Pressure) – מכונת הנשמה שמולבשת על פניו של המטופל באמצעות מסכה, בדומה למסכת חמצן, ומטרתה לסייע בהכנסת אוויר לריאות ובפתיחת נתיבי האוויר באמצעות הפעלת לחץ אוויר קבוע על האזור הסמוך לפתחי הנשימה.
פעולות פולשניות וניתוחים ל-COPD
חולי COPD שסובלים מנפחת ריאות (אמפיזמה) חמורה נדרשים גם לפעולות פולשניות ניתוחים, כשהטיפול התרופתי אינו מסייע דיו להפחתת התסמינים הנשימתיים. בין הפעולות הפולשניות במצבים אלה נמנים:
הפחתת נפח הריאה
טיפול פולשני להפחתת נפח הריאה, המפחית 20% עד 35% מנפח הריאה הקיים, מבוצע כיום בעיקר בשיטה אנדוסקופית, כאשר דרך חתך בצד בית החזה מוחדרים באמצעות ברונכוסקופ 'שסתומי ברונכיט' לריאה, אשר מכווצים את חלקי הריאה הנפוחים (הבועיות). הטיפול מאפשר לריאה הבריאה מרחב התפשטות.
ניתוח הסרת בולות
כשמתפתחות בריאות של חולים עם מחלת ריאות חסימתית כרונית בועיות גדולות יומלץ לרוב על כריתה כירורגית של הבולות בניתוח המכונה 'בולקטומי' – באחת מאונות הריאה או בשתיהן. הניתוח מקטין משמעותית את נפח הריאה, אך הוא כרוך בסיבוכים, ומיועד רק למטופלים שלא הגיבו לטיפולים אחרים.
השתלת ריאות
חלק מחולי COPD שמידרדרים למצב של קוצר נשימה קיצוני ואי ספיקת ריאות ונדרשים לעבור השתלת ריאות לשיפור הנשימה, כשלא ניתן להציע עוד למטופל טיפולים אחרים.
כיום מחלת COPD בשילוב אמפיזמה מהווה את הסיבה השנייה להשתלת ריאות בישראל.
לכל המידע על הטיפולים לחסמת הריאה
החיים עם COPD: המלצות כלליות למטופלים
לחולי COPD מומלץ לדבוק בשורת פעולות שמפחיתות את הסיכון להתלקחויות ובכך תורמות למניעת התפתחות סיבוכים ומחלות נלוות קשות ולשיפור באיכות החיים הכוללת:
שיטות נשימה
מומלץ להיוועץ עם רופא/ פיזיותרפיסט נשימתי לגבי שיטות נשימה שעשויות להרגיע במצבים של קוצר נשימה.
מכשיר אדים
מומלץ לשתות מים ולהשתמש במכשיר אדים ביתי כדי לנקות את נתיבי האוויר בריאות.
פעילות גופנית
חשוב לבצע פעילות גופנית בקביעות המסייעת בחיזוק שרירי הנשימה.
תזונה
יש להקפיד על תזונה בריאה כדי למנוע השמנה ובמצבים של משקל עודף לשקול דיאטה מבוקרת להורדה במשקל. משקל תקין תורם משמעותית ליכולת הנשימה, בעיקר במאמץ.
הימנעות מעישון וזיהום אוויר
יש להימנע מחשיפה לעשן סיגריות ולזיהום האוויר. חשוב להקפיד שלא לצאת החוצה בימים שבהם רמות זיהום האוויר גבוהות.
מעקב וחיסונים
יש להקפיד על בדיקות קבועות אצל הרופא לניטור תפקודי הנשימה ולהקפיד על קבלת החיסון העונתי לשפעת מדי שנה לקראת החורף.
לדברי פרופ' קרמר, "בשלב האבחנה מומלץ להגיע לרופא ריאות לביצוע ספירומטריה ובדיקות נוספות. לאחר תחילת הטיפול ניתן לעבור למעקב אצל רופא המשפחה, ומומלץ להקפיד על מעקבים קבועים לבדיקת תפקודי הריאה אחת לשנה".
*פרופ' מרדכי קרמר הוא מנהל המערך למחלות ריאה בבית החולים בילינסון מקבוצת הכללית
עדכון אחרון: אוקטובר 2020

