דיכאון וחרדה
מנהלי קהילה



דיכאון עמיד ואיכות החיים – כל הפרטים
איך מתמודדים עם אבחנה של דיכאון קשה לטיפול? מה בדיקות המעקב הנדרשות? איך שומרים על חיים בריאים? וממה צריך להיזהר?

דיכאון עמיד הוא מצב חמור של דיכאון מז'ורי (MDD), המוגדר רפואית כאשר לא ניתן להוביל להקלה בתסמיני הדיכאון לאחר ניסיון בלפחות שני טיפולים מקובלים המוגדרים קו טיפולי ראשון בדיכאון. ההגדרה המקצועית קובעת כי שני הטיפולים צריכים להינתן במינון המתאים ובפרק זמן הולם של לפחות שישה עד שמונה שבועות, וכישלונם יוביל לאבחנה של דיכאון עמיד.
הטיפולים התרופתיים לדיכאון, אשר העדר תגובה אליהם מקדם את האבחנה, כוללים נוגדי דיכאון נפוצים מקבוצות SSRI, SNRI ונגזרות דומות, ולפי חלק מההגדרות – גם נוגדי דיכאון טריציקליים וטטרציקליים ותרופות נוספות לדיכאון, למשל מקבוצת מעכבי MAO.
"כאשר מזהים חוסר תגובה לשתי תרופות, זהו סימן עבור המטופלים ועבור הרופאים שמומלץ לחפש פתרונות מתקדמים יותר, כיוון שכל כישלון של טיפול בנוגד דיכאון קלאסי מפחית את הסיכוי לתגובה לנוגד דיכאון קלאסי אחר", מסביר ד"ר יואב דומני, מנהל מחלקת פסיכיאטריה-גברים ומנהל היחידה לטיפולים מתקדמים בדיכאון במרכז הרפואי מעייני הישועה.
לאור טיפולים שהוכחו לאחרונה כיעילים במצבים אלה, החלה להישמע בקהילה הרפואית ביקורת על השימוש במונח 'דיכאון עמיד' – מאחר ואבחנה זו עשויה להיות צורמת למטופלים, ועשוי להשתמע ממנה בטעות כי הדיכאון לא יגיב לאף טיפול. "מסיבה זו, כיום מקובל יותר להשתמש בשם מוצלח יותר לתופעה – דיכאון קשה לטיפול", מסביר ד"ר דומני, "הגדרה זו נותנת למטופלים יותר תקווה ופחות תלויה במספר הכישלונות הקודמים, והיא מתאימה גם למטופלים שמוגבלים מראש ביכולת ליטול נוגדי דיכאון קלאסיים מסוימים מפאת מצבם הרפואי או מטופלים שעברו לפני הטיפול התרופתי ניסיונות פחות מוצלחים בטיפולים פסיכולוגים".
אנשים עם 'דיכאון עמיד' ו'דיכאון קשה לטיפול' משתייכים לפי מחקרים לקבוצת סיכון לאיכות חיים ירודה על רקע הקושי להתגבר על תסמיני הדיכאון. מטופלים אלה נמצאים בסיכון גבוה יותר לאשפוזים פסיכיאטריים ולניסיונות אובדניים.
על רקע העלייה במודעות לתופעה, הולכים ומתחדדים היבטים באורח החיים שביכולתם לשפר את המצב. ככלל, בהתמודדות עם דיכאון עמיד יש חשיבות יתרה בשמירה על אורח חיים בריא.
הכתבה סוקרת שיטות שבעזרתן יוכלו אנשים עם דיכאון עמיד לשפר את איכות החיים:
אבחנה, התאמת טיפולים וצוות רב מקצועי
בשנים האחרונות פותחו טיפולים חדישים שהוכחו כמועילים למתמודדים עם דיכאון עמיד, ובהם טיפול תרופתי בנגזרת של קטמין (אסקטמין-ספרבטו) בתרסיס לאף וטיפולים נוספים שנחקרים המבוססים על חומרים פסיכודליים, לצד תרופות נוספות בעלות השפעה מהירה (אובליטי), תרופות אנטי פסיכוטיות וכן טיפולים בנזעי חשמל, גרייה מגנטית מוחית וקוצב וגאלי.
האבחון לדיכאון עמיד וההפנייה לטיפולים החדשים מתבצעים באמצעות פסיכיאטרים, ובמהלך השיחה עם המטופלים – חשוב בשלב הראשון לזהות מצב זה בבירור ולדייק את האבחנה. לדברי ד"ר דומני, בחלק מהמקרים דיכאון שאינו מגיב לטיפול תרופתי עשוי לבטא הפרעה פסיכיאטרית חמורה אחרת, למשל הפרעה דו קוטבית (מאניה דפרסיה) סמויה, ובמקרים אלה ניתן לנסות ולבחון טיפולים תרופתיים המתאימים להפרעה זו, ובייחוד מייצבי מצב רוח כמו ליתיום. כמו כן, חשוב לבחון האם המטופלים שמציגים עמידות לטיפול בדיכאון נחשפו בעבר לטראומה, ובמקרים אלה ניתן לבחון טיפול פסיכולוגי ממוקד בטראומה שעשוי לסייע לשיפור מצבם. חשוב לבחון האם גם קיים דפוס של אישיות פתולוגית שמקשה על התגובה לטיפולים הקלאסיים לדיכאון.
לפי מחקרים חדשים, במקרים רבים דיכאון עמיד עשוי להתפתח בשילוב עם הפרעה נפשית נוספת. כך, למשל, מחקר בבריטניה שפורסם באוגוסט 2024 בכתב העת Journal of Affective Disorders זיהה במדגם של 129 מאובחנים עם דיכאון עמיד, כי מרביתם (82.9%) סבלו גם מתסמינים של הפרעה באישיות.
בהמשך, לאחר האבחנה, מומלץ להתאים טיפולים לדיכאון עמיד באופן מדורג. "הגישה שלי היא להתחיל בטיפולים פחות פולשניים – תחילה טיפול בנגזרת קטמין או בגרייה מגנטית מוחית שהיא פחות שכיחה בארץ, ובהמשך אם יש תגובה פחות טובה לטיפולים אלה – לנסות נזעי חשמל וטיפול בקוצב ווגאלי, המוגדרים כטיפולים פולשניים", מסביר ד"ר דומני. יש לציין כי הטיפול בקוצב הווגאלי מצוי נכון לשנת 2025 במשבר, לאחר שקודם במסגרת פיילוט של משרד הבריאות שהסתיים בהצלחה, כאשר הטכנולוגיה עדיין אינה כלולה בסל הבריאות הממלכתי.
הטיפול בדיכאון קשה לטיפול צריך להיעשות בגישה המתייחסת לאדם כמכלול, ולדברי ד"ר דומני, "חשוב לשלב בו גם טיפול פסיכולוגי וסיוע סוציאלי, כי במקרים רבים מטופלים אלה מתמודדים גם עם בעיות סוציאליות בבית שעשויות להחמיר את המצב – למשל העדר כסף לרכישה מסודרת של תרופות. בדיכאון מסוג זה חשוב שהמטופלים יקבלו ליווי של צוות רב מקצועי".
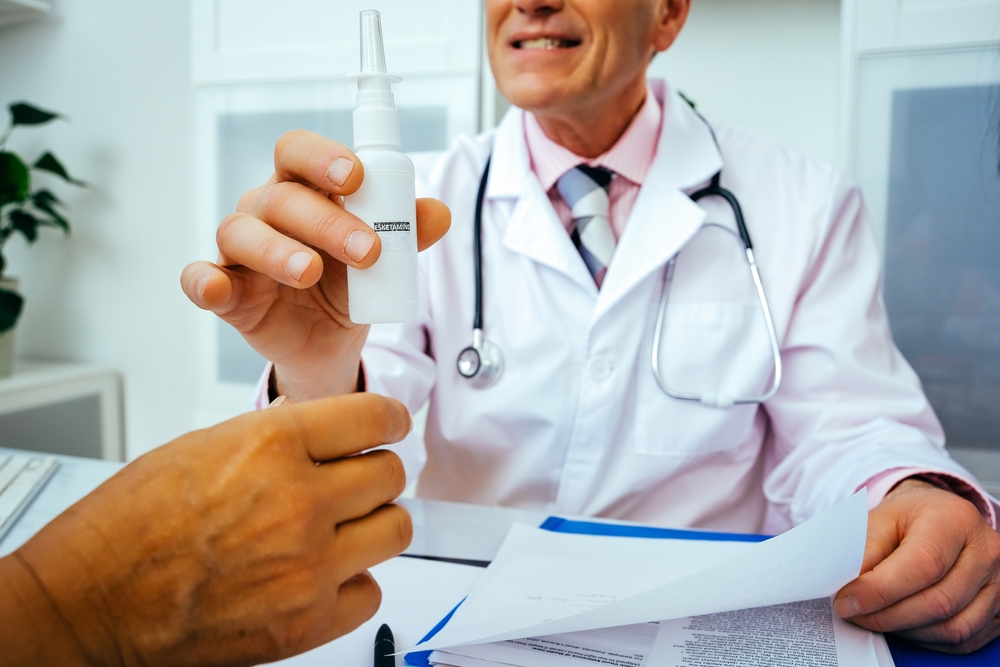
טיפול אסקטמין בתרסיס לאף. דיוק האבחנה של דיכאון עמיד מסייע בהתאמת הטיפולים (צילום: Shutterstock)
בדיקות מעקב
בפרקטיקה מקובל שהמתמודדים עם דיכאון עמיד יהיו בקשר עם הפסיכיאטרים המטפלים ויגיעו לבדיקות מעקב אחת למספר חודשים.
למתמודדים עם דיכאון עמיד חשוב שלא להזניח את המעקבים הנדרשים אצל רופאים ואנשי מקצוע – ולהתייחס באופן ראוי הן להיבטים רפואיים למניעת תחלואה כרונית. מתן מענה מקצועי הולם מאפשר לטפל בשלב מוקדם בסיבוכים ולהפחית את הסיכון לתחלואה כרונית נלווית אצל המתמודדים עם דיכאון עמיד.
בהקשר למחלות נלוות, מחקרים שתריעים על נטייה הגבוהה פי 3-2 אצל המתמודדים עם התופעה לפתח התמכרויות לחומרים שונים – לרבות התמכרות לאלכוהול והתמכרות לתרופות מקבוצת האופיאטים, בהשוואה לסיכון המקובל להתמכרויות באוכלוסייה הכללית. במחקר מקיף משבדיה שפורסם בדצמבר 2022 בכתב העת JAMA Psychiatry נמצא כי בהשוואה לאנשים עם דיכאון המגיב לטיפול תרופתי מקובל, מי שמזוהים עם דיכאון עמיד נוטים להתמודדויות נפשיות מורכבות, ובין השאר בסיכון גבוה יותר להפרעות חרדה (59.8% לעומת 44.4%), הפרעות שינה (27.5% לעומת 19.4%), התמכרות לחומרים (15.3% לעומת 10.6%), וכן בסיכון גבוה עד פי 4 למחשבות אובדניות והתנהגות אובדנית (4.9% לעומת 1.8%), ומשכך הם גם מצויים בסיכון גבוה ב-23% לתמותה מוקדמת. מחקרים גם מתארים השפעה כלכלית של תופעת הדיכאון העמיד, שמלווה בהיעדרויות ממקום העבודה, ירידה בהכנסה, אבטלה ופגיעה במשק.
במחקר משבדיה תועדו גם סיבוכים רפואיים גופניים נלווים שמאפיינים את כלל המתמודדים עם דיכאון ובכללם גם אנשים עם דיכאון עמיד בהיקפים דומים, אך כאלו שמייצגים סיכון גבוה יותר מהמקובל באוכלוסייה, לרבות סיכון למחלות לב וכלי דם, יתר לחץ דם, סוכרת, תת פעילות של בלוטת התריס (היפותירואידיזם) וסיכון נמוך יותר אך עדיין גבוה מהאוכלוסייה למחלות המאופיינות בדלקתיות כרונית כמו מחלות מעי דלקתיות ודלקת מפרקים שגרונתית.
כדי לאפשר הערכה רפואית ונפשית מקיפה ולזהות בשלב מוקדם בעיות רפואיות נלוות – מומלץ למתמודדים עם דיכאון עמיד להקפיד על בדיקות תקופתיות אצל הפסיכיאטרים שאבחנו אותם. פסיכיאטרים הם גם אלו הרשאים להציע למתמודדים עם דיכאון עמיד את הטיפולים החדשים שאושרו למצב זה, לרבות הטיפול התרופתי באסקטמין וטיפולים טכנולוגיים כמו גרייה מגנטית מוחית וטיפול בקוצב וגאלי.
היענות לטיפול התרופתי
אחד האמצעים המועילים לשיפור איכות חייהם של חולים כרוניים מבוסס על הקפדה על היענות לטיפול תרופתי, והמלצה זו תקפה גם למתמודדים עם דיכאון עמיד.
הדבר חשוב גם על רקע נטייה של מתמודדים עם דיכאון שלא להקפיד על היענות מספקת לטיפולים הניתנים להם – כפי שמדגישים מחקרים שבוחנים היענות לטיפולים המקובלים בדיכאון. כך, למשל, מחקר ישראלי מאוניברסיטת בר אילן מצא עוד בשנת 2011 כי רק כרבע (23%) מהמטופלים בנוגדי דיכאון מציגים היענות מלאה לטיפול בנטילתן במועדים ובמינונים שהומלצו על ידי הרופאים. מחקר ישראלי נרחב, שפורסם במאי 2016 בכתב העת Journal of Clinical Psychiatry והתבסס על נתונים שנאספו בקופת חולים כללית, מצא כי מעל למחצית (54%) מהמאובחנים עם דיכאון הפסיקו טיפול בתרופה נוגדת דיכאון תוך חודש מסיבות שונות, והרוב הגדול (79.6%) הפסיקו נטילת תרופה לדיכאון תוך חצי שנה מתחילת נטילתה. בחלק מהמחקרים הירידה בהיענות לתרופות לדיכאון מלווה בתופעת הדיכאון העמיד עצמה, כלומר בהעדר תגובה מועילה לתרופה, אך במקרים אחרים הסיבה היא בנטייתם של אנשים עם דיכאון שלא להתמיד בפעולות שעשויות לשפר את איכות חייהם.
עבודות ראשוניות מצביעות על בעיות היענות גם לטיפולים המומלצים למתמודדים עם דיכאון עמיד, באופן שעלול להעמיק את הפגיעה באיכות החיים. מחקר מקנדה שפורסם באוגוסט 2023 בכתב העת Current Medical Research and Opinion מצא כי כחמישית (19.1%) מהמטופלים בתרופה אסקטמין המותאמת לאנשים עם דיכאון עמיד מוותרים על המשך נטילתה מסיבות שונות.
להיענות לטיפולים לדיכאון ככלל ולהיענות לטיפולים לדיכאון עמיד למאובחנים במצב זה יש חשיבות גבוהה ביכולת לשפר את איכות החיים ולהפחית מתסמיני הדיכאון עמם מתמודדים האנשים עם דיכאון קשה לטיפול.
מניעת ניסיונות אובדניים
דיכאון נתפס לעתים בטעות כתקופה בחיי אדם, אולם המתמודדים עם דיכאון עמיד עשויים להתמודד עם תסמינים קשים של דיכאון לאורך זמן ולצבור מצוקה נפשית ניכרת שיש לתת עליה את הדעת.
אחת המשימות החשובות בהתמודדות עם מצב זה היא במניעה של ניסיונות אובדניים וזיהוי סימני אובדנות שדורשים התייחסות מיידית.
ככלל, אנשים עם דיכאון עמיד נוטים יותר לפתח מחשבות אובדניות וכן בסיכון לניסיונות אובדניים. כבר שנים רבות שהודגם במחקרים כי אבחנה של דיכאון מעלה את הנטייה לאובדנות. לפי מטה אנליזה בנושא שפורסמה באפריל 2024, אבחנה של דיכאןו מז'ורי מעלה פי 8.62 את הנטייה לאובדנות. לאחרונה מחקרים מזהים קשר בולט בין דיכאון עמיד לאובדנות. כך, מחקר לאומי בדנמרק שפורסם במארס 2021 בכתב העת Journal of Psychiatric Research מצא כי מתמודדים עם דיכאון עמיד נמצאים בסיכון לאובדנות הגבוה פי 2.2 בהשוואה למאובחנים עם דיכאון מז'ורי רגיל.
מומלץ שהטיפול הדיכאון עמיד יכלול מרכיבים שמתייחסים לנטייה לאובדנות, בין השאר באמצעות התאמת טיפול פסיכולוגי הולם. כמו כן, מומלץ כי קרוביהם של המאובחנים במצב זה יהיו ערים לסימני מצוקה – תמרורי אזהרה שמצריכים פנייה לעזרה מחשש לאובדנות שעשויים לכלול:
- סימני אזהרה מילוליים שנאמרים במשפטים ישירים ו/או עקיפים.
- סימני אזהרה רגשיים המעידים על שינוי משמעותי במצב הרוח, לרבות עצב, כעס, ייאוש, חרדה, בלבול, תסכול, דיכאון מחמיר, פחד.
- סימני אזהרה קוגניטיביים שמתבטאים במחשבות על מוות, מחשבות על חוסר אכפתיות, האשמה עצמית.
- סימני אזהרה התנהגותיים הכוללים דיבורים על מוות, נסיגה חברתית וניתוק קשרים, שינויים בתפקוד וירידה ניכרת בהספקים, שינויים ביחס להתנהגות הנורמטיבית, חלוקת מתנות.
פעילות גופנית סדירה
פעילות גופנית סדירה עשויה לסייע להתמודדות מועילה עם דיכאון ועל אחת כמה וכמה לאלו שמתמודדים עם דיכאון עמיד שאינו מגיב לתרופות המקובלות.
במטה אנליזה של צוות חוקרים בינלאומי שפורסמה בפברואר 2024 בכתב העת British Medical Journal, זוהו השפעות חיוביות על דיכאון הן בתרגול פעילויות אירוביות כמו הליכה מהירה וריצה, הם בפעילות אנאירובית הכוללת תרגילי התנגדות כמו הרמת משקולות והן בתרגולי מתיחות כמו יוגה.
ההמלצה למתמודדים עם דיכאון עמיד תואמת את ההמלצות המקובלות של ארגון הבריאות העולמי (WHO) לכלל האוכלוסייה הבוגרת ובכללה גם חולים כרוניים – לפחות 300-150 דקות פעילות אירובית כגון ריצה, רכיבה על אופניים ושחייה בעצימות בינונית בשבוע או לפחות 150-75 דקות פעילות בעצימות גבוהה, בפיזור ברוב ימי השבוע, לצד פעילות אנאירובית כ-3-2 פעמים בשבוע ומתיחות.
לפי מטה אנליזה נוספת של צוות בינלאומי, שפורסמה ביוני 2022 בכתב העת JAMA Psychiatry, מי שמקפידים על 4.4 שעות פעילות בשבוע שלרוב מייצגים מחצית מההמלצות המקובלות – מצויים בסיכון נמוך ב-18% לתסמיני דיכאון בהשוואה למי שאינם פעילים גופנית, ואילו 8.8 שעות של פעילות בשבוע המשיקות להמלצות המקובלות מלוות בסיכון נמוך ב-25% לתסמיני דיכאון.
יש עבודות שמציעות כי הליכה מהירה מהווה פעילות מספקת כדי לשפר תסמיני דיכאון. מטה אנליזה שפורסמה בדצמבר 2024 בכתב העת JAMA Network Open מצאה כי 7,000 צעדים ליום הם מספקים כדי להוביל לירידה של 31% בסיכון לדיכאון, וכל 1,000 צעדים נוספים ביום מפחיתים ב-9% את הסיכון לתסמיני דיכאון.
מספר מחקרים מדגישים את יתרונותיה של פעילות גופנית סדירה גם למתמודדים עם דיכאון עמיד לטיפול תרופתי. סקירה של חוקרים מספרד שפורסמה לראשונה בנובמבר 2023 מציגה ראיות ליתרונות של פעילות גופנית להתמודדות עם דיכאון עמיד לטיפול תרופתי (TRD, קיצור של Treatment-Resistant Depression) ודיכאון עיקש שאינו מלווה בהפוגות (NRD, קיצור של Non-Remitted Depression) בפעילות שנמשכת כ-12-10 שבועות. החוקרים מציינים כי לממצאים אלה חשיבות גבוהה גם לאור ההנחה כי מתמודדים עם סוגים קשים אלה של דיכאון לרוב מצויים מראש במצב גופני ירוד יותר בהשוואה למי שמתמודדים עם דיכאון רגיל המגיב לנוגדי הדיכאון המקובלים.
חוקרים מפורטוגל דיווחו באוגוסט 2011 בכתב העת Journal of Psychiatric Research כי מצאו מטופלים עם דיכאון עמיד שביצעו פעילות גופנית אירובית בעצימות מתונה במסגרת מסודרת ותחת בקרה חוו שיפור בתסמינים, וכעבור 12 שבועות 21% מתוכם דווחו עם שיפור חיובי ו-26% נוספים עם הפוגה בתסמינים, בהשוואה למתמודדים עם דיכאון עמיד שלא הותאמה להם תוכנית לפעילות אירובית קבועה.
תזונה בריאה
אנשים עם דיכאון נוטים במקרים רבים להזניח היבטים תזונתיים ועלולים לפתח דפוסי אכילה לקויים וכך מצויים בסיכון להתפתחות עודף משקל והשמנה, או לחילופין תת תזונה וחוסרים במרכיבים תזונתיים חיוניים. סיכון זה משמעותי במיוחד למתמודדים עם דיכאון עמיד. לפי מטה אנליזה של חוקרים מפינלנד, שפורסמה ביולי 2023 בכתב העת Journal of Psychiatric Research, דיכאון מלווה בסיכון גבוה ב-33% לסבול במקביל מהשמנה, כאשר קיים קשר דו כיווני בין התופעות: דיכאון מוביל לאכילה לא מבוקרת ונטייה לצבירת משקל עודף, ואילו השמנה מלווה בשינויים הורמונאליים ובפגיעה בדימוי גוף המעודדים דיכאון. לפי מטה אנליזה מסין, שפורסמה במארס 2024 בכתב העת Alpha Psychiatry מתועדת גם עלייה של פי 2 בסיכון לתת תזונה אצל מבוגרים עם דיכאון, כאשר גם שתי תופעות אלה מקיימות יחס דו כיווני: דיכאון מלווה באכילה ירודה ועלייה בנטייה לחוסרים תזונתיים, ואילו תת תזונה מלווה בשינויים הורמונאליים וביוכימיים שמעודדים התפתחות דיכאון.
מספר עבודות מתמקדות בסיכונים אלה בקרב מי שמאובחנים עם דיכאון עמיד. צוות בינלאומי של חוקרים שאסף נתונים על מתמודדים עם דיכאון בעשר מדינות באירופה ובישראל (מחקר GSRD), דיווח במאי 2023 בכתב העת Journal of Affective Disorders כי קרוב למחצית (48%) היו עם משקל עודף או השמנה, ותועד קשר בין דיכאון עמיד לנטייה חזקה יותר להשמנה. החוקרים מעריכים כי ייתכן וחלק מנטייה זו – מקורה גם בניסיונות להתמודד עם הדיכאון בתרופות מהדור הישן שמשפיעות יותר על עלייה במשקל. צוות חוקרים אמריקאים דיווח ביולי 2024 בכתב העת American Journal of Psychiatry על סיכוי כי קיים קשר גנטי בין התופעות, כאשר יש מוטציות גנטיות שמעלות את הנטייה לדיכאון עמיד לתרופות וקשורות גם לירידה בקצב המטבוליזם וצבירת משקל עודף.
בשנים האחרונות מודגשת חשיבותה של תזונה בריאה כחלק מאורח חיים בריא וביכולתה להשפיע על הפחתת תסמיני דיכאון – גם למתמודדים עם דיכאון עמיד.
למקום של כבוד זוכה התזונה הים תיכונית, אשר עדיין לא נחקרה דיה בהקשר לדיכאון עמיד, אך הוכיחה יעילות במחקרים בהתמודדות עם דיכאון רגיל. כך, במטה אנליזה שפורסמה בינואר 2025 בכתב העת Nutrition Reviews, מטופלים שהקפידו על תזונה ים תיכונית והיו מאובחנים עם דיכאון חוו ירידה משמעותית בתסמיני המחלה בהשוואה לאחרים. תזונה זו מבוססת בעיקרה על פירות וירקות, עוף ודגים, דגנים מלאים, שמן זית ואגוזים, וירידה בצריכת פחמימות פשוטות ושומן רווי.
יש מחקרים שממליצים על מרכיבי מזון ספציפיים שמסייעים להפחתת תסמיני דיכאון, אם כי אלו לא בחנו באופן ספציפי את התגובה אצל המתמודדים עם דיכאון עמיד. בין המזונות שנקשרו בעבודות לשיפור בדיכאון נכללים אלו המכילים כמות גבוהה של נוגדי חמצון, לרבות פירות וירקות, קפה ושוקולד.
מספר מחקרים עדיין מבוצעים בימים אלה כדי לזהות דפוסי תזונה מומלצים למתמודדים עם דיכאון עמיד, אך נכון להיום עוד אין די המלצות מבוססות בהקשר זה.
יש מחקרים שמתריעים לאחרונה כי המטופלים בתרופות החדשות לדיכאון עמיד ואף בטכנולוגיות החדשות כמו גריה מגנטית מוחית עשויים לסגל דפוסי אכילה בעייתיים שמלווים בירידה בצריכת מרכיבים תזונתיים חיוניים לבריאות, ולכן מומלץ שהטיפול בדיכאון עמיד יהיה מלווה גם בייעוץ תזונתי במקרים הנדרשים – כדי להבטיח שאין פגיעה בהיבטים תזונתיים שעשויה להוביל לירידה באיכות החיים ולהתפתחות סיבוכים רפואיים שונים.

תזונה עשירה בנוגדי חמצון עשויה להקל בתסמיני הדיכאון (צילום: Shutterstock)
שינה מספקת
לאחרונה עולה המודעות לחשיבותה של שינה סדירה כמרכיב משמעותי באורח חיים בריא לכלל האוכלוסייה ולחולים כרוניים בפרט. מחקרים רבים מצאו כי שינה גם מועילה למתמודדים עם דיכאון. מטה אנליזה מסין שפורסמה במארס 2023 בכתב העת Frontiers in Physiology מצאה כי בהשוואה לשבע שעות שינה המומלצות בלילה – מיעוט שעות שינה וכן ריבוי שעות שינה מלווים בסיכון לדיכאון. מחקרים מזהים קשר דו כיווני בהקשר זה, כאשר הפרעות שינה שונות כמו נדודי שינה מגדילות את הסיכון לתסמיני דיכאון, וגם תסמיני דיכאון מלווים מצידם בעלייה בסיכון להפרעות שינה מסוימות.
לאחרונה נבחן הקשר לשינה גם אצל המתמודדים עם דיכאון עמיד. בעוד שטיפולים מועילים בדיכאון מסייעים לשיפור איכות השינה, עבודות מזהות כי אלו שמתמודדים עם דיכאון עמיד לטיפול תרופתי נוטים יותר לפתח הפרעות שינה מתמשכות שמשבשות את איכות החיים, למשל נדודי שינה עיקשים המלווים בירידה בערנות בשעות היום. חוקרים מאוניברסיטת הרווארד בארה"ב ומטאיוואן שהתייחסו לתופעה במאמר שפורסם במהדורת 2023 של כתב העת Progress in Brain Research מצביעים על הצורך לזהות הפרעות שינה אצל הסובלים מדיכאון עמיד, כאשר דפוסי שינה בעייתיים עשויים לפגוע ביכולת לשפר את יעילות הטיפולים הניתנים להם ולהיטיב עם איכות חייהם.
יש עבודות שרומזות כי הטיפולים החדשים המוצעים למתמודדים עם דיכאון עמיד עשויים במישרין להיטיב עם השינה. כך, סקירה של חוקרים מפולין שפורסמה באפריל 2023 בכתב העת Pharmaceuticals מצאה עדויות כי הטיפול בנגזרת של קטמין לדיכאון עמיד תורם לשיפור איכות השינה וירידה בחומרת התופעה של נדודי שינה (אינסומניה). חוקרים מארה"ב והודו פרסמו במאי 2024 בכתב העת Journal of Clinical Sleep Medicine כי זיהו עדויות ראשונות להשפעות מיטיבות של טיפול בגריה מגנטית מוחית לדיכאון עמיד על שיפור השינה.
הפחתת לחצים
לחץ ומתח נפשי בחיים עשויים להחמיר את מצבם של המתמודדים עם דיכאון ככלל ועם דיכאון עמיד בפרט. מחקרים רבים מדגימים כיצד חיים עמוסים בלחצים ומתחים מחמירים את הנטייה להתפתחות דיכאון, כאשר גם מנגד בקשר דו כיווני תסמינים של דיכאון מובילים לעלייה במתח נפשי.
לאנשים שפיתחו דיכאון עמיד לטיפול תרופתי מומלצות טכניקות להפחתת לחצים, המתאפשרות בין השאר באמצעות תרגולי נשימות עמוקות ושיטות מפחיתות לחץ כגון יוגה, פלדנקרייז ומיינדפולנס. מחקר אמריקאי שפורסם באוקטובר 2015 בכתב העת Depression Research and Treatment מצא תועלת בשילוב טיפולי יוגה ויינדפולנס בגישה קוגניטיבית לאחר טיפול בחומר הפסיכודלי קטמין ובגרייה מגנטית מוחית להתמודדות מועילה עם תופעת הדיכאון העמיד לטיפול בתרופות המקובלות.
בספרות הרפואית מתועדים גם תיאורי מקרה של מטופלים עם דיכאון עמיד לתרופות שהצליחו להשיג שיפור בתסמיני דיכאון הודות ליישום שיטות להפחתת מתחים, למשל תיאור משנת 2021 על מטופלת בת 28 עם דיכאון עמיד שחוותה הקלה משמעותית בדיכאון בעקבות סדרת תרגולי "יוגה חמה" פעמיים בשבוע, למשך כחודשיים.
גמילה מעישון
גמילה מעישון היא אחד המרכיבים החיוניים באורח חיים בריא, ויש לה חשיבות רבה למתמודדים עם דיכאון על רקע הקשר בין סיגריות לדיכאון. על אף שיש הטוענים כי סיגריה מגנה עליהם מדיכאון, בפועל מחקרים קושרים בין עישון סיגריות לנטייה לדיכאון מסיבות מגוונות: לכאורה יש המעשנים כדי להקל עליהם מתסמיני דיכאון, אך בטווח הארוך התמכרות לניקוטין משפיעה על פגיעה במצב הרוח. מחקרים מצאו כי מעבר לדפוס נפשי של תלות, ניקוטין משפיע בהיבט הביולוגי על מוליכים עצביים במוח, לרבות דופמין וסרוטונין שאחראים בין השאר על ויסות מצב הרוח.
בשנים האחרונות מודגשת חשיבות הגמילה מעישון ספציפית עבור המתמודדים עם דיכאון עמיד. כך, במארס 2022 דיווחו חוקרים צרפתים כי במדגם של נשים עם דיכאון עמיד כשליש מעשנות סיגריות (34%) – שיעור גבוה בהשוואה לשיעור המעשנות בצרפת כולה (24%) ואף העריכו כי ייתכן ויש קשר ביולוגי בין העישון להתפתחות עמידות לטיפול התרופתי המקובל לדיכאון. החוקרים ממליצים לכוון את כלל המתמודדים עם דיכאון עמיד לגמילה מעישון ככלי שביכולתו את תסמיני הדיכאון.
יש לציין כי גם תהליך גמילה מסיגריות טומן סיכון להתפתחות תסמיני דיכאון כאחד מתסמיני גמילה (withdrawal symptom) להתמכרות לניקוטין – ומסיבה זו חשוב שהגמילה תעשה אצל המתמודדים עם דיכאון עמיד תחת בקרה מקצועית ובאופן הולם, כדי להפחית את הסיכון להתפרצות של דיכאון והחמרה באיכות החיים.
מיצוי זכויות
מרכיב חשוב בשיפור איכות חייהם של חולים כרוניים ובהם גם המתמודדים עם דיכאון ודיכאון עמיד באופן ספציפי הוא בתהליך יעיל של מיצוי זכויות – בירור הזכויות הרפואיות והסוציאליות להם זכאים המתמודדים ממערכת הבריאות הישראלית, חברות פרטיות ומוסדות המדינה.
בין השאר, חשוב לוודא שמטופלים עם דיכאון עמיד שמשתחררים מאשפוז זכאים לסל שיקום במסגרת חוק שיקום נכי נפש בקהילה, אשר עשוי לכלול בהתאמה אישית סיוע במגורים במסגרת תומכת (הוסטל, קהילה תומכת או דיור מוגן), סיוע בציוד למגורים, הכוונה תעסוקתית, השתלבות בפעילויות חברתיות בקהילה, מרכזי ייעוץ למשפחות, חונכות וטיפולי שיניים מסייעים ומשקמים הניתנים במסגרת סל שיקום. מי שמוכרים עם 40% נכות לפחות על רקע נפשי זכאים לפנות לוועדת שיקום אזורית במשרד הבריאות להתאמת סל שיקום.
נוהל של משרד הבריאות מגדיר את המטופלים בתרופות לדיכאון כחולים כרוניים, ומעגן את זכאותם לתקרת השתתפות עצמית רבעונית לתרופות הכלולות בסל הבריאות. ביטוחי בריאות פרטיים מאפשרים לעתים נגישות לטיפולים לדיכאון עמיד בהתוויות שאינן מכוסות בסל הבריאות הממלכתי.
קרנות פנסיה מאפשרות במקרים מסוימים זכאות לפיצוי על אובדן כושר עבודה לאחר אבחון של דיכאון עמיד.
במוסד לביטוח לאומי דיכאון עשוי לאפשר זכאות לקצבת נכות כללית על רקע אבחון בדיכאון, כאשר אחוזי הנכות לרוב גבוהים יותר ומקנים באופן זמני קצבה גבוהה יותר במצבים של דיכאון עמיד. דיכאון זה מוגדר לרוב בספר הליקויים כדיכאון עם אפיזודות אפקטיביות חוזרות המלווה בהגבלה קשה בתפקוד הנפשי, החברתי ובכושר העבודה (50% נכות), דיכאון פעיל עם הגבלות קשות מאוד על התפקוד המצריכות אשפוז יום פסיכיאטרי ממושך (70% נכות) או דיכאון פעיל הדורש השגחה צמודה ואשפוז פסיכיאטרי מלא (100%). זכאות לקצבת נכות מצריכה 40% נכות וכן קביעת דרגת אי כושר לעבודה בוועדה רפואית. קצבת נכות מוגבלת רק למי שהשתכרו בעבודתם עד 60% מהשכר הממוצע ורק עד גיל הפרישה – אז היא מומרת בגמלת סיעוד. במקרים בהם ניתן להוכיח שהדיכאון העמיד נגרם על רקע מקום העבודה – ניתן להגיש בקשה לקצבת נכות מעבודה, שהיא גבוהה יותר וניתנת ללא מגבלות לפי גובה השכר שניתן ומתאפשרת לכל החיים. הכרה באחוזי נכות בביטוח הלאומי גם מקנה פטורים והנחות שונות בכפוף לתנאים שונים, לרבות פטור ממס הכנסה, הנחות בחשבונות ארנונה, חשמל ומים, תחבורה ציבורית ועוד.
עוד על מיצוי זכויות כלכליות לחולים
ד"ר יואב דומני הוא מנהל מחלקת פסיכיאטריה-גברים ומנהל היחידה לטיפולים מתקדמים בדיכאון במרכז הרפואי מעייני הישועה
עדכון אחרון: יוני 2025

